Prof. M. Farthing (Chair, Royaume Uni)
Prof. M. Salam (Conseiller spécial, Bangladesh)
Prof. G. Lindberg (Suède)
Prof. P. Dite (République tchèque)
Prof. I. Khalif (Russie)
Prof. E. Salazar-Lindo (Perou)
Prof. B.S. Ramakrishna (Inde)
Prof. K. Goh (Malaysie)
Prof. A. Thomson (Canada)
Prof. A.G. Khan (Pakistan)
Drs. J. Krabshuis (France)
Dr. A. LeMair (Pays Bas)
Prof. J.-J. Gonvers (Suisse)
1. Introduction et caractéristiques épidémiologiques
Selon l'Organisation mondiale de la santé (OMS) et l'UNICEF, environ deux milliards de cas de diarrhée sont recensés dans le monde chaque année et 1.9 million d'enfants de <5 ans meurent de diarrhée annuellement, pour la plupart dans les pays en voie de développement. Ceci représente 18% des décès d'enfants de <5 ans, ce qui veut dire que >5000 enfants meurent chaque jour en raison de diarrhée. Parmi tous les décès d'enfants pour cause de diarrhée, 78% se produisent en Afrique et dans le Sud-est de l'Asie.
Chaque enfant de <5 ans souffre en moyenne de trois épisodes de diarrhée aigüe par année. Pour ce groupe d'âge, on peut dire que globalement la diarrhée aigüe représente la deuxième cause de décès (après la pneumonie) et que l'incidence et le risque de mortalité dus à la diarrhée sont les plus grands chez les enfants de ce groupe d'âge, en particulier pendant la petite enfance – par la suite, les taux diminuent progressivement. Dans les pays à ressources limitées, les autres conséquences directes de la diarrhée chez les enfants sont le retard de croissance, la malnutrition et un développement cognitif insuffisant.
Durant les trois dernières décennies, des facteurs tel que la disponibilité et l'usage répandu de solutions de réhydratation orales (SRO), un pourcentage plus élevé d'alimentation au sein, une nutrition améliorée, une hygiène renforcée et une bien meilleures vaccination contre la rougeole ont contribué à faire baisser la mortalité dans les pays en voie de développement. Dans certains pays, tel le Bangladesh, une diminution de la mortalité est intervenue en l'absence de changements notables dans l'approvisionnement en eau, dans les mesures sanitaires ou dans l'hygiène personnelle et ceci grâce notamment à une meilleure prise en charge.
Les SRO et les améliorations nutritionnelles ont probablement un impact plus grand sur le taux de mortalité que sur l'incidence de la diarrhée. Les mauvaises conditions de vie et une amélioration négligeable dans l'approvisionnement en eau, dans les conditions sanitaires et dans l'hygiène personnelle, malgré une certaine amélioration dans la nutrition, permettent peut-être à expliquer le manque d'impact sur l'incidence de la diarrhée. Les mesures telles l'alimentation exclusivement au sein (qui sert à prévenir la diarrhée), le prolongement de l'alimentation au sein jusqu'à l'âge de 24 mois ainsi qu'une amélioration dans l'alimentation complémentaire (due à une meilleure nutrition) et une amélioration dans les conditions sanitaires, devraient jouer un rôle en même temps sur la mortalité et la morbidité. On peut espérer que l'utilisation recommandée de zinc dans le traitement de la diarrhée chez les enfants, qui n'est actuellement pas appliquée dans beaucoup de pays, devrait diminuer l'incidence de la maladie.
Dans les pays industrialisés, le nombre de patients morts d'une diarrhée est relativement faible, mais la diarrhée demeure cependant une cause importante de morbidité et induit des coûts substantiels en matière de soins. La morbidité des maladies diarrhéiques est restée relativement constante pendant les deux dernières décennies.
Dans ces recommandations, des informations spécifiques sur les mesures chez les enfants sont mentionnées dans chaque partie de façon appropriée.
2. Agents responsables et mécanismes pathogènes
Dans les pays en voie de développement, les bactéries entériques et les parasites sont plus prévalents que les virus avec typiquement un pic pendant les mois d'été.
Escherichia coli diarrhéogène. La distribution varie selon les pays, mais E. coli enterohémorragique (EHEC, y compris E. coli O157:H7) provoque la maladie plus habituellement dans les pays développés.
- E. coli à entérotoxine (ETEC) – provoque la diarrhée des voyageurs.
- E. coli entéropathogène (EPEC) – cause rarement une maladie chez l'adulte.
- E. coli entéroinvasif (EIEC)* – provoque une diarrhée mucoïde hémorragique (dysenterie), avec fièvre fréquente.
- E. coli entérohémorragique (EHEC)* – provoque une diarrhée hémorragique, une colite hémorragique sévère et un syndrome hémolytique et urémique dans 6–8% des cas; le bétail représente le principal réservoir de l'infection.
En pédiatrie. Presque toutes les formes d'E. coli peuvent être à l'origine de maladie chez les enfants dans les pays en voie de développement:
- E. coli entéroaggrégatif (EAggEC) – provoque une diarrhée aqueuse chez le jeune enfant, et une diarrhée persistante chez l'enfant avec virus de l'immunodéficience humaine (HIV).
- E. coli à entérotoxine (ETEC) – provoque une diarrhée chez les petits enfants et les enfants dans les pays en voie de développement.
- E. coli entéropathogène (EPEC) – provoque une diarrhée le plus souvent chez les enfants de < 2 ans et une diarrhée chronique chez l'enfant.
* EIEC et EHEC ne se rencontrent pas (ou ont une très faible prévalence) dans certains pays en voie de développement.
Campylobacter:
- L'infection asymptomatique est très fréquente dans les pays en voie de développement et est associée à la présence de bétail dans le voisinage des habitations.
- L'infection est associée à une diarrhée aqueuse et occasionnellement à la dysenterie.
- Un syndrome de Guillain–Barré se développe chez environ une personne sur 1000 avec une colite à Campylobacter et il est estimé que celle-ci cause environ 20–40% de tous les cas de syndrome de Guillain–Barré. La plupart des patients s'en remet, mais une faiblesse musculaire peut persister.
- La volaille est une source importante d'infections par Campylobacter dans les pays développés et de plus en plus dans les pays en voie de développement où la volaille prolifère très rapidement.
- La présence d'un animal dans la cuisine est un facteur de risque dans les pays en voie de développement.
En pédiatrie. Campylobacter est une des bactéries les plus fréquemment isolées dans les selles des enfants dans les pays en voie de développement, avec un pic chez les enfants de £2 ans.
Espèces du genre Shigella:
- Une hypoglycémie se produit plus fréquemment que dans les autres maladies diarrhéiques et est associée à un taux élevé de mortalité (43% dans une étude).
- S. sonnei est fréquente dans les pays développés, est à l'origine d'une maladie légère et peut être à l'origine d'épidémies dans des institutions.
- S. flexneri est endémique dans beaucoup de pays en voie de développement et provoque des symptômes dysentériques et une maladie persistante; rare dans les pays développés.
- S. dysenteriae type 1 (Sd1) — c'est le seul sérotype qui produit la toxine Shiga, comme c'est aussi le cas pour EHEC. C'est également le sérotype qui a provoqué des épidémies dévastatrices avec des taux de mortalité approchant 10% en Asie, Afrique et Amérique Centrale. Pour des raisons inexpliquées, ce sérotype n'a pas été isolé au Bangladesh et en Inde depuis l'an 2000.
En pédiatrie. Il est estimé qu'environ 160 million épisodes se produisent dans les pays en voie de développement, principalement chez les enfants. Ils sont plus fréquents chez les nourrissons et les enfants plus âgés que chez les jeunes enfants.
Vibrio cholerae:
- De nombreuses espèces de Vibrio causent des diarrhées dans les pays en voie de développement.
- Tous les sérotype (>2000) sont pathogènes chez l'homme.
- Les sérogroupes V. cholerae O1 et O139 sont les seuls sérotypes qui causent un choléra sévère, avec de grandes épidémies.
- En l'absence de réhydratation rapide et appropriée, un choc hypovolémique et la mort peuvent survenir dans les 12–18 h après l'apparition du premier symptôme.
- Les selles sont aqueuses, incolores et tachetées de mucus; elles sont souvent décrites comme étant des selles "eau de riz".
- Les vomissements sont habituels, mais la fièvre rare.
- Comme il existe un risque d'expansion de l'épidémie, toute infection doit être rapidement signalée aux autorités sanitaires.
En pédiatrie. Chez l'enfant, l'hypoglycémie peut conduire à des convulsions et au décès.
Salmonella:
- Fièvre entérique — Salmonella enterica sérotypes Typhi et Paratyphi A, B, ou C (fièvre typhoïde); présence de fièvre pendant 3 semaines ou davantage; les patients peuvent avoir une défécation normale, une constipation ou une diarrhée.
- Les animaux sont le plus important réservoir de salmonelles. Les humains sont les seuls porteurs de Salmonella typhi.
- Dans les salmonelloses non typhi (Salmonella gastroenteritis), on assiste à un développement rapide de nausées, de vomissements et les diarrhées peuvent être aqueuses ou dysentériques dans un faible pourcentage de cas.
- Les personnes âgées et les patients immuno-déprimés (par exemple, dans les maladies hépatiques et lymphoprolifératives ou dans l'anémie hémolytique) sont les catégories qui semblent être les plus à risque.
En pédiatrie:
- Les nourrissons et les enfants qui présentent un système immunitaire compromis (par exemple, en raison d'une malnutrition sévère) sont les catégories qui semblent être les plus à risque.
- La fièvre s'installe chez 70% des enfants affectés.
- Une bactériémie se produit dans 1–5% des cas, surtout chez les petits enfants.
Agents viraux
Dans les pays industrialisés et également dans les pays en voie de développement, les virus sont la cause prédominante de diarrhée aigüe particulièrement en hiver.
Rotavirus:
- Sont responsables d'un tiers des hospitalisations pour diarrhée et de 500'000 décès dans le monde chaque année.
- Les gastroentérites à Rotavirus sont particulièrement sévères.
En pédiatrie:
- Cause principale de gastroentérite sévère, déshydratante chez l'enfant.
- Presque tous les enfants, que ce soit dans les pays industrialisés ou en voie de développement, ont été infectés par le Rotavirus lorsqu'ils atteignent l'âge de 3 à 5 ans.
- Les infections néonatales sont fréquentes, mais souvent asymptomatiques.
- L'incidence clinique montre un pic chez l'enfant entre 4 et 23 mois.
Calicivirus humains (HuCVs):
- Appartiennent à la famille des Caliciviridae—les norovirus et sapovirus (anciennement appelés “Norwalk-like viruses” et “Sapporo-like viruses).”
- Les Norovirus sont la cause la plus fréquente des épidémies de gastroentérite, et affectent toutes les tranches d'âge.
En pédiatrie. Les sapovirus affectent essentiellement les enfants. Peut être le deuxième agent viral le plus fréquent, après le rotavirus, représentant 4–19% des épisodes de gastroentérite sévère chez l'enfant.
Les infections par Adenovirus entraînent plus habituellement une pathologie du système respiratoire. En pédiatrie: selon le sérotype infectant, et plus particulièrement chez l'enfant, elles peuvent aussi causer une gastroentérite.
Agents parasitaires
Cryptosporidium parvum, Giardia intestinalis, Entamoeba histolytica, et Cyclospora cayetanensis: peu fréquents dans les pays développés (ne concernent habituellement que les voyageurs).
En pédiatrie. Le plus fréquemment causent de la diarrhée aigüe chez l'enfant.
- Ces agents représentent relativement une petite proportion des causes de diarrhées infectieuses chez l'enfant dans les pays en voie de développement.
- G. intestinalis a une prévalence faible (approximativement 2–5%) chez les enfants des pays développés, mais atteint des chiffres aussi élevés que 20–30% dans les régions en voie de développement.
- Cryptosporidium et Cyclospora sont fréquents chez les enfants des pays en voie de développement, et fréquemment asymptomatiques.
Tableau 1 Vue d'ensemble des agents responsables de diarrhées
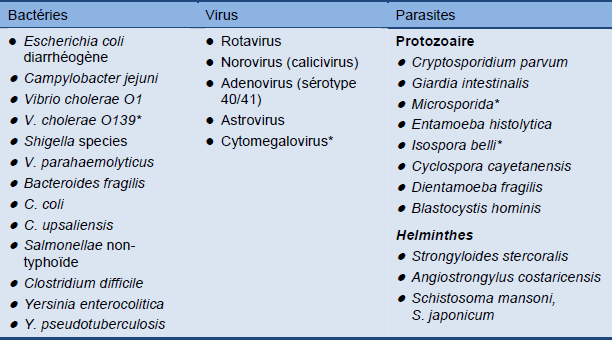
* Ces agents pathogènes ne sont plus signalés dans le sous-continent indien.
3. Manifestations cliniques et diagnostic
En dépit de certains indices cliniques, un diagnostic étiologique précis n'est pas possible cliniquement (Tableaux 2–4).
Tableau 2 Classification des épisodes de diarrhée en trois catégories

Tableau 3 Relation entre le symptôme principal et la cause de la diarrhée aigüe - Escherichia coli entérohémorragique (EHEC)

Tableau 4 Caractéristiques cliniques de l'infection selon les divers pathogènes
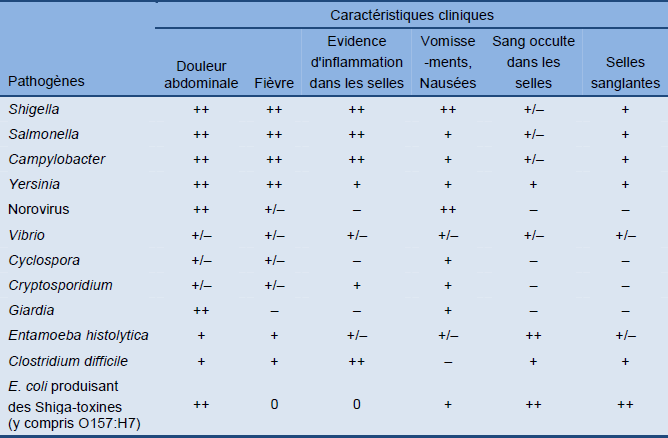
Légende: ++, habituel; +, survient; +/–, variable; –, pas fréquent; 0, atypique/souvent négatif.
Evaluation clinique
L'évaluation clinique initiale du patient (Tableau 5) devrait se concentrer sur:
- Détermination de la sévérité de la maladie et du degré de déshydratation (Tableau 6)
- Identification des causes vraisemblables sur la base de l'histoire naturelle de la maladie et du tableau clinique, incluant les caractéristiques des selles
Tableau 5 Evaluation clinique de la diarrhée
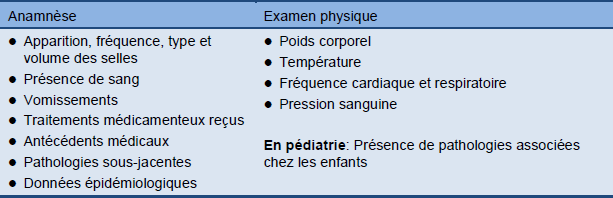
Tableau 6 Evaluation de la déshydratation selon la "méthode de Dhaka"
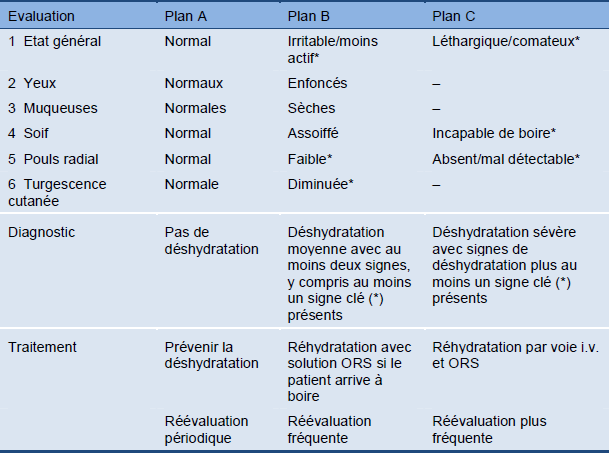
* Signes clés.
Examens de laboratoire
En cas d'entérite et de colite aigüe, il est plus important de maintenir un volume intravasculaire adéquat et corriger les troubles hydro-électrolytiques que d'identifier l'élément causal.
La présence de sang visible dans les selles chez les patients avec fièvre indique généralement une infection par des pathogènes invasifs, tels Shigella, Campylobacter jejuni, Salmonella, ou Entamoeba histolytica. Habituellement il n'est pas nécessaire de procéder à des coprocultures chez les patients immunocompétents avec des diarrhées aqueuses, mais cela peut s'avérer nécessaire pour pouvoir identifier Vibrio cholerae quand il existe une suspicion clinique et/ou épidémiologique de choléra, en particulier au début d'une épidémie (et également pour déterminer la susceptibilité à des agents antimicrobiaux) et pour pouvoir identifier le pathogène responsable en cas de dysenterie.
Pour les diarrhées infectieuses des indices épidémiologiques peuvent être fournis par l'évaluation de la période d'incubation, par la notion d'un voyage récent en relation avec la prévalence régionale de différents pathogènes, par l'ingestion de nourriture inhabituelle, par la notion de risque professionnel, par l'utilisation récente d'antibiotiques, par la notion de séjour en institution, par la notion de risque d'infection HIV.
Les coûts de l'analyse des selles et de la coproculture peuvent être réduits en améliorant la sélection et le choix des prélèvements en tenant compte des informations telles que l'anamnèse du patient, aspects cliniques, inspection visuelle des selles et estimation de la période d'incubation (Tableaux 7–9).
Tableau 7 Détails de l'anamnèse du patient et étiologie de la diarrhée aigüe
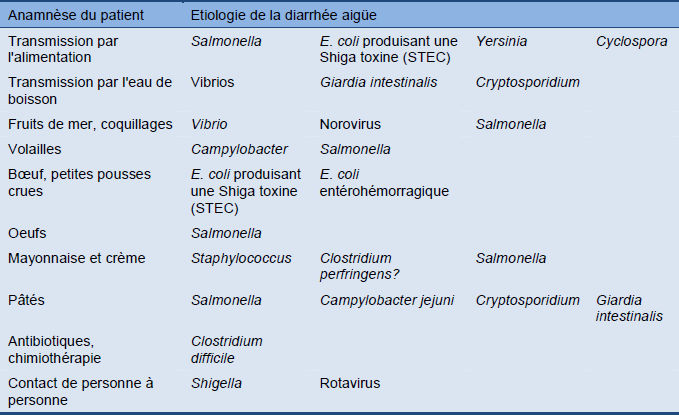
Tableau 8 Période d'incubation et étiologies probables de la diarrhée

Tableau 9 Informations du patient et examens bactériologiques à considérer
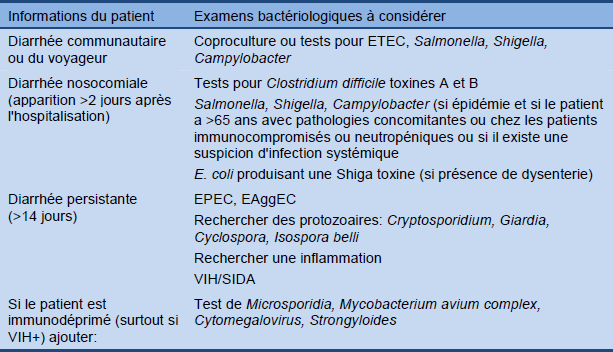
Lorsque c'est possible: analyse de selles en présence de diarrhée sanglante sévère inflammatoire ou persistante. Ceci est extrêmement important afin de mettre en place des protocoles de traitement en cas de début d'épidémie ou d'épidémie avérée.
Le terme "dépistage" s'applique d'habitude aux tests fécaux non invasifs. Certaines recherches en laboratoire peuvent se révéler importantes quand le diagnostic sousjacent n'est pas clair ou lorsque d'autres diagnostics que celui de gastroentérite aigüe sont possibles. Lorsqu'elles sont applicables, les techniques de diagnostic rapide pour le diagnostic du choléra peuvent s'avérer utiles au lit du patient.
En pédiatrie. L'identification d'un pathogène, bactérie, virus ou parasite dans un prélèvement de selles venant d'un enfant avec une diarrhée n'indique pas obligatoirement la cause de la maladie.
La mesure des électrolytes sériques peut s'avérer nécessaire chez les enfants avec diarrhée de longue durée et déshydratation modérée ou sévère, particulièrement lorsque l'anamnèse et les résultats sont atypiques. Une déshydratation hypernatrémique est plus fréquente chez les enfants bien nourris et ceux qui sont infectés par un rotavirus et comprend une irritabilité, une sensation de soif disproportionnée par rapport à la déshydratation clinique, une peau pâle. Une déshydratation hypernatriémique doit faire l'objet de techniques de réhydratation spécifiques.
Facteurs pronostics et diagnostic différentiel chez l'enfant
Tableau 10 Facteurs pronostics chez l'enfant

Diagnostic différentiel de la diarrhée aigüe chez l'enfant:
- Pneumonie—peut survenir en même temps que la diarrhée dans les pays en voie de développement
- Otite moyenne
- Infection urinaire
- Sepsis bactérienne
- Méningite
Prise en charge intégrée des maladies de l'enfant (Integrated Management of Childhood Illness, IMCI). Dans les pays en voie de développement, un pourcentage élevé de la morbidité et de la mortalité infantile est dû à cinq types d'affections: les infections respiratoires aigües, la diarrhée, la rougeole, la malaria et la malnutrition. Les recommandations IMCI ont été développées afin de tenir compte de la santé globale des enfants qui présentent des signes et des symptômes de plus d'une maladie. Dans de tels cas, il se peut que plus d'un seul diagnostic est à prendre en compte et que le traitement de toutes les affections nécessite des traitements combinés. Les soins doivent être focalisés sur l'enfant dans sa globalité et non pas uniquement sur les différentes maladies dont souffre l'enfant, alors que les autres facteurs pouvant influencer la qualité des soins donnés aux enfants—par exemple, la disponibilité des médicaments, l'organisation du système de santé, les systèmes de référence sont mieux pris en compte par une prise en charge intégrée.
La prise en charge intégrée comprend toute une gamme d'interventions destinées à prévenir et à gérer les principales maladies de l'enfance, aussi bien dans un établissement de soin qu'à la maison. Elle comprend plusieurs éléments du programme qui s'occupe du contrôle des diarrhées et des infections respiratoires aigües. Elle s'occupe également des aspects pédiatriques du contrôle de la malaria, de la nutrition, des vaccinations et des médicaments indispensables (WHO, Bangladesh voir www.whoban.org).
4. Options thérapeutiques et prévention
Réhydratation chez les adultes et les enfants
La réhydratation orale (oral rehydration therapy, ORT) consiste à administrer des liquides appropriés par la bouche pour prévenir ou corriger une déshydratation, conséquence de la diarrhée. La réhydratation orale est efficace et d'un bon rapport coût efficacité pour le traitement de la gastroentérite aigüe. Elle diminue la nécessité d'une hospitalisation aussi bien dans les pays en voie de développement que dans les pays développés.
Les taux de disponibilité de ces solutions de réhydratation orales sont encore inférieurs à 50% et des efforts doivent être faits pour augmenter ce chiffre.
Les solutions de réhydratation orale (SRO), utilisés pour la réhydratation orale, contiennent des quantités spécifiques de sels importants pour compenser ceux perdus dans les selles diarrhéiques. Les nouvelles SRO, avec une osmolarité plus faible (recommandées par l'OMS et par l'UNICEF) ont des concentrations réduites de sodium et de glucose et sont associées avec moins de vomissements, moins d'émissions de selles, moins de risque d'hypernatriémie et un besoin réduit de perfusions intraveineuses en comparaison avec les solutions standard de réhydratation orale (Tableau 11). Cette nouvelle formule est recommandée à tout âge et pour tous les types de diarrhée, y compris le choléra.
La thérapie par réhydratation orale consiste en:
- Réhydratation—eau et électrolytes sont administrés pour compenser les pertes.
- Une fois la réhydratation obtenue poursuite du traitement pour compenser les pertes en cours (avec nutrition appropriée).
Tableau 11 Composition des solutions de réhydratation orale

La réhydratation orale est contre-indiquée initialement dans le traitement d'une déshydratation sévère ainsi que chez les enfants avec un iléus paralytique ou avec des vomissements fréquents et persistants (>4 épisodes/heure) et chez ceux avec des atteintes orales douloureuses comme une candidose buccale. L'administration de SRO par voie nasogastrique peut cependant s'avérer d'importance vitale quand la réhydratation par voie intraveineuse n'est pas possible et que le patient est en cours de transfert dans un service où un tel traitement peut être pratiqué.
Les solutions de réhydratation orales à base de riz sont meilleures que la solution standard pour les enfants et adultes souffrant de choléra et peuvent être utilisées chez ces patients chaque fois que c'est possible. Par contre ces solutions à base de riz ne présentent pas d'avantage par rapport à la solution standard chez l'enfant avec diarrhée aigüe, en l'absence de choléra, en particulier lorsque de la nourriture est donnée
rapidement après la réhydratation, ainsi que cela est recommandé pour prévenir la malnutrition.
Thérapie de supplémentation en zinc, en multivitamines et en minéraux chez les enfants
Une déficience en zinc est générale chez les enfants des pays en voie de développement. Une supplémentation de routine en zinc comme complément d'une thérapie de réhydratation orale peut induire une réduction modeste de la sévérité de la diarrhée mais de manière plus importante permet de réduire les épisodes diarrhéiques chez les enfants des pays en voie de développement. Une supplémentation de 20 mg
de zinc par jour pendant 10 jours est recommandée chez tous les enfants avec diarrhée. Les petits enfants de £2 mois recevront 10 mg par jour pendant 10 jours.
La supplémentation en sulphate de zinc aux doses recommandées réduit l'incidence de la diarrhée pendant 3 mois et réduit les taux de mortalité non due à des accidents jusqu'à 50%. Elle est d'autant plus nécessaire dans la prise en charge de la diarrhée chez les enfants en état de malnutrition avec une diarrhée persistante. L'OMS et l'UNICEF recommandent une supplémentation en zinc de routine chez les enfants
avec diarrhée, quel que soit le type de diarrhée.
Tableau 12 Guide de l'apport quotidien recommandé pour un enfant d'une année
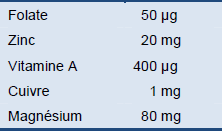
Tous les enfants souffrant de diarrhée persistante doivent recevoir quotidiennement des suppléments de multivitamines et de minéraux, y compris le magnésium, pendant deux semaines. On trouve souvent localement des préparations ou présentations commerciales, telles que des comprimés qui peuvent être écrasés et administrés dans la nourriture et qui sont moins coûteux. Ces présentations devraient offrir un éventail aussi large que possible de vitamines et de minéraux, y compris au minimum deux dont l'OMS recommande l'apport quotidien: folate, vitamine A, zinc, magnésium et cuivre (OMS 2005).
Régime alimentaire
La pratique de mettre le patient à jeun pendant >4 heures est inadéquate—l'alimentation habituelle devrait se poursuivre chez les patients qui ne montrent pas de signe de déshydratation et la prise de nourriture devrait commencer tout de suite après la correction d'une déshydratation moyenne ou sévère, habituellement 2–4 heures, après une réhydratation par voie orale ou par voie intraveineuse.
En pédiatrie. Les nourrissons qui sont nourris au sein et les enfants devraient continuer à recevoir une alimentation normale, même pendant la phase de réhydratation. La réhydratation devrait cependant constituer la principale priorité chez les enfants qui ne sont pas nourri au sein et qui sont déshydratés, ainsi que chez les adultes; celle-ci peut se faire dans 2–4 heures.
Les notes ci-dessous s'appliquent aux adultes et aux enfants sauf si un âge est spécifié.
Tableau 13 Recommandations diététiques

Les probiotiques sont des micro-organismes vivants, tels que Lactobacillus GG (ATCC 53103), dont les effets sur la santé humaine ont été démontrés. Cependant les effets sont spécifiques selon les souches et doivent être contrôlés au cas par cas dans des études sur l'humain. On ne doit pas extrapoler à partir de résultats obtenus avec des souches voisines car des effets significativement différents ont été rapportés. L'usage de probiotiques n'est peut-être pas approprié dans les pays avec des ressources faibles, notamment dans les pays en voie de développement.
En pédiatrie. Des essais cliniques contrôlés et des méta-analyses confirment l'utilité de souches spécifiques de probiotiques et de produits probiotiques dans le traitement et la prévention des diarrhées par rotavirus chez l'enfant.
Les probiotiques dans le traitement de la diarrhée aigüe
Il a été confirmé que différentes souches de probiotiques (cf. Tableaux 8 et 9 des recommandations de l'OMG sur les probiotiques sur le site
http://www.worldgastroenterology.org/probiotics-prebiotics.html), comprenant L. reuteri ATCC 55730, L. rhamnosus GG, L. casei DN-114 001 et Saccharomyces cerevisiae (boulardii) sont utiles pour la réduction de la sévérité et la durée de la diarrhée infectieuse aigüe chez l'enfant. L'administration orale de probiotiques réduit la durée de la diarrhée aigüe chez les enfants d'environ un jour.
Plusieurs méta-analyses d'études cliniques contrôlées ont été publiées et ont montré des résultats en accord avec les revues systématiques indiquant que les probiotiques sont sûrs et efficaces. L'évidence tirée d'études sur la gastroentérite virale s'avère plus convaincante que l'évidence sur les infections bactériennes ou parasitaires. Les mécanismes d'action dépendent de la souche: il existe des données montrant
l'efficacité de certaines souches de lactobacilles (par exemple, Lactobacillus casei GG et Lactobacillus reuteri ATCC 55730) et de Saccharomyces boulardii. Le moment de l'administration s'avère également être important.
Prévention de la diarrhée aigüe
Dans la prévention des diarrhées aigües de l'adulte et de l'enfant il semble que Lactobacillus GG, L. casei DN-114 001, et S. boulardii sont efficaces dans certains cadres spécifiques (cf. Tableaux 8 et 9 des les recommandations de l'OMG sur les probiotiques sur le site http://www.worldgastroenterology.org/probioticsprebiotics.html).
Diarrhée associée à la prise d'antibiotiques
Dans la diarrhée associée à la prise d'antibiotiques, il existe de fortes preuves quant à l'efficacité de S. boulardii ou L. rhamnosus GG chez les adultes ou les enfants sous traitement d'antibiotiques. Une étude a indiqué que L. casei DN-114 001 est efficace chez les patients adultes hospitalisés pour la prévention d'une diarrhée associée à la prise d'antibiotiques et d'une diarrhée à C. difficile.
Diarrhée associée à la radiothérapie
Il n'existe pas suffisamment de preuves que VSL#3 (Lactobacillus casei, L. plantarum, L. acidophilus, L. delbrueckii, Bifidobacterium longum, B. breve, B. infantis, et Streptococcus thermophilus) est efficace dans le traitement d'une diarrhée associée à une radiothérapie.
Traitements anti diarrhéiques non spécifiques
Aucun de ces médicaments ne s'attaque aux causes ou aux effets de la diarrhée (perte d'eau, d'électrolytes et de nutriments). Les antiémétiques ne sont en général pas nécessaires dans les diarrhées aigües et peuvent avoir un effet sédatif qui peut rendre la réhydratation orale difficile.
En pédiatrie. En règle générale, un traitement anti diarrhéique ne comporte aucun bénéfice pratique chez les enfants avec une diarrhée aigüe ou persistante.
Tableau 14 Agents antidiarrhéiques non spécifiques
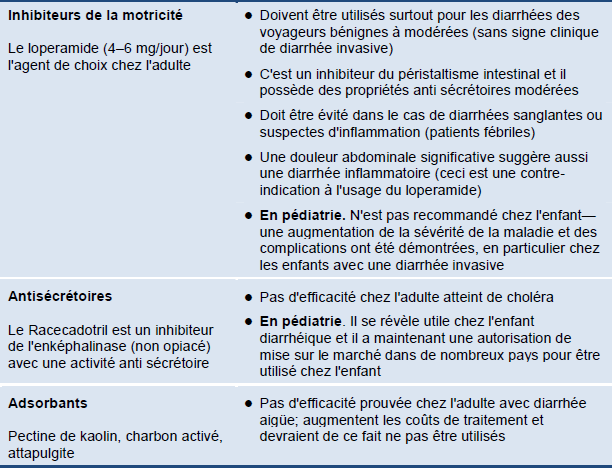
Agents antimicrobiens chez les adultes et les enfants
Tableau 15 Agents antimicrobiens pour le traitement de causes spécifiques de diarrhée

Nota bene
- Toutes les doses citées ne concernent que l'administration orale.
- Le choix d'un agent antimicrobien devrait se baser sur la susceptibilité probable des souches de pathogènes dans la localité/région.
- Les agents antimicrobiens sont fiables et efficaces; leur usage de routine est recommandé pour le traitement des cas sévères (cliniquement reconnaissables):
- Choléra, shigellose, fièvres typhoïde et paratyphoïde .
- Présentation dysentérique d'une infection à Campylobacter et d'une salmonellose nontyphoïde et présence d'une diarrhée persistante et lorsque le status immunitaire du patient est compromis en raison par exemple d'une malnutrition sévère, d'une maladie hépatique chronique ou de maladies lymphoprolifératives.
- Amibiase intestinale invasive.
- Giardiase symptomatique (anorexie et perte pondérale, diarrhée persistante, retard staturo-pondéral).
- Envisager un traitement antimicrobien pour:
- Shigella, Salmonella, Campylobacter (forme dysentérique) ou infections parasitaires.
- Salmonellose non typhoïde dans les populations à risque (malnutrition, chez les enfants et les personnes âgées, chez les patients immunodéprimés, et chez ceux avec une maladie hépatique ou une maladie lymphoproliférative), ainsi que lors d'une présentation sous forme de dysenterie.
- Une diarrhée du voyageur modérée à sévère ou une diarrhée avec fièvre et/ou selles sanglantes.
- Les agents antimicrobiens sont également indiqués dans le traitement des pathologies associées telle une pneumonie.
- Amibes. Les amibes nonpathogènes sont le plus souvent détectées lors d'un examen microscopique des selles et sont traitées à tort. La présence d'un érythrocyte phagocyté par une amibe (hématophagie) lors d'un examen microscopique des selles pour amibiase indique un état invasif et la nécessité d'un traitement; ceci est également le cas quand il existe une présentation dysentérique et qu'aucun autre pathogène invasif n'a été détecté. Le traitement de l'amibiase devrait, de manière idéale, inclure du fuorate de diloxanide après le metronidazole, pour se débarrasser des kystes qui peuvent subsister après traitement de metronidazole; le nitazoxanide peut constituer un traitement alternatif.
- Azithromycine est largement disponible et se présente sous la forme de dose unique. La dose recommandée d'azithromycine dans le traitement de la majorité des infections bactériennes habituelles est de 250 mg ou 500 mg par jour en dose unique pendant 3–5 jours. Dosage pédiatrique: la dose pour enfant varie (selon le poids corporel) de 10 mg à 20 mg par kg de poids corporel et par jour, en dose unique quotidienne pendant 3 jours.
- Campylobacter. Un Campylobacter résistant à la quinolone est présent dans plusieurs zones du sud-est asiatique (par exemple, en Thaïlande) et l'azithromycine est alors le traitement approprié.
- Choléra. Un traitement antibiotique de routine est recommandé pour traiter un choléra sévère (cliniquement décelable). La sélection de l'antibiotique dépendra de la sensibilité du germe dans les pays spécifiques; en l'absence d'une telle information, les sensibilités rapportées dans des pays voisins représentent la seule autre source d'information.
- L'Erythromycine est peu utilisée dans la diarrhée actuellement.
- Le Nitazoxanide est un agent antiprotozoaire efficace pour le traitement de diarrhées dues à des parasites tels Giardia intestinalis, Entamoeba histolytica, et Cryptosporidium parvum.
- Diarrhée du voyageur. Chez l'adulte avec diarrhée aigüe, il y a une bonne évidence qu'un traitement à dose unique avec certaines des nouvelles quinolones, tel la ciprofloxacine, réduit la durée de la diarrhée du voyageur. Ceci demeure encore controversé; leur utilisation devrait être limitée aux individus à haut risque ou à ceux qui doivent être absolument en forme lors d'un court séjour en zone à haut risque. Les antimicrobiens devraient constituer les médicaments de choix pour le traitement empirique de la diarrhée du voyageur et de la diarrhée sécrétoire acquise dans la communauté quand le pathogène a été identifié (Tableau 15).
En pédiatrie:
- Si les médicaments ne sont pas disponibles sous forme liquide pour les jeunes enfants, il peut être nécessaire d'utiliser des comprimés et d'estimer les doses recommandées dans le Tableau 15.
- Un traitement antimicrobien est à considérer:
- Quand Shigella, Salmonella, Campylobacter (forme dysentérique) sont les seuls pathogènes isolés chez les enfants avec une diarrhée persistante.
- Pour une salmonellose non typhoïde chez les petits enfants.
- D'autres possibilités de traitement du choléra chez l'enfant sont le trimethoprim/sulfamethoxazole (TMP/SMX; 5 mg/kg TMP + 25 mg/kg SMX, tous les 12 heures pendant 3 jours), et la norfloxacine.
Prévention de la diarrhée par les vaccins
- Salmonella typhi: deux vaccins contre la typhoïde (d'une efficacité limitée en termes de coût-efficacité) sont actuellement acceptés pour un usage clinique.
- Organismes de type Shigella: trois vaccins se sont montrés immunogéniques et protecteurs lors d'essais cliniques. Les vaccins qui sont administrés par voie parentérale peuvent se révéler utiles pour les voyageurs et les militaires, mais ne sont pas pratiques d'emploi dans les pays en voie de développement. Un vaccin à dose unique, vivant, atténué, actuellement en cours de développement dans plusieurs laboratoires paraît plus prometteur.
- V. cholerae: le prix actuel du vaccin et la nécessité de doses multiples (au moins deux) et la durée relativement courte de la protection représentent des limitations. Un nouveau vaccin moins cher fabriqué à partir de cellules inactivées devrait prochainement être à disposition; des vaccins oraux pour le choléra sont encore en cours d'investigation et leur utilisation n'est recommandée que lors d'urgences complexes telles que les épidémies. Leur usage en zone endémique est encore controversé. Dans la diarrhée du voyageur, le vaccin oral contre le choléra est seulement recommandé pour ceux qui travaillent dans les camps de réfugiés ou des implantations humanitaires car le risque de choléra est très faible pour le voyageur habituel.
- Vaccins contre E. coli entéro-toxigénique (ETEC): le vaccin candidat le plus avancé consiste en une combinaison de bactérie inactivée associée à la toxine cholérique recombinante sous-unité B. Il n'existe actuellement pas de vaccin contre l'infection à E. coli producteur de Shiga toxines.
En pédiatrie:
- Salmonella typhi: aucun vaccin n'est actuellement disponible pour une utilisation de routine chez l'enfant dans les pays en voie de développement.
- Rotavirus: en 1998, un vaccin contre les rotavirus, RotaShield (Wyeth), a reçu l'approbation aux USA pour l'immunisation de routine des enfants. En 1999, la production a été arrêtée après que le vaccin ait été mis en cause dans des cas d'intussusception chez l'enfant. D'autres vaccins contre le rotavirus sont en cours de développement et les essais cliniques préliminaires sont prometteurs. Actuellement deux vaccins ont été approuvés: un vaccin oral vivant, RotaTeq, fabriqué par Merck pour être utilisé chez l'enfant ainsi que le Rotarix de GSK.
- La vaccination contre la rougeole permet de réduire de manière substantielle l'incidence et la sévérité des maladies diarrhéiques. Tous les enfants devraient recevoir ce vaccin à l'âge approprié.
5. Pratique clinique
Approche des adultes avec diarrhée aigüe
- Faire une évaluation initiale.
- Gérer la déshydratation.
- Prévenir la déshydratation chez les patients ne présentant actuellement aucun signe de déshydratation à l'aide de solutions faites-maison ou de solutions de réhydratation orales (SRO).
- Réhydrater les patients présentant quelques signes de déshydratation à l'aide de SRO et corriger la déshydratation des patients sévèrement déshydratés à l'aide de perfusions i.v. appropriées.
- Maintenir l'hydratation à l'aide de SRO.
- Traiter les symptômes (si nécessaire envisager le subsalicylate de bismuth ou le loperamide dans la diarrhée des voyageurs non dysentérique).
- Rechercher ultérieurement:
- Indices épidémiologiques: alimentation, antibiotiques, activité sexuelle, voyages, soins quotidiens, autres pathologies, épidémies, saison.
- Indices cliniques: diarrhée sanglante, douleur abdominale, dysenterie, signes de cachexie, des signes d'activité inflammatoire dans les selles.
- Faire un prélèvement de selles pour analyse:
- En cas de diarrhée sévère, sanglante, inflammatoire ou persistante, et au début d'une épidémie.
- Envisager une thérapie antimicrobienne contre des pathogènes spécifiques.
- Aviser les autorités sanitaires.
- En cas d'épidémies, conserver les plaques de culture et les isolats; congeler les prélèvements de selles, de nourritures ou d'eau à –70 °C
- Aux USA doivent être signalés choléra, cryptosporidiose, giardiase, salmonellose, shigellose et infections avec E. coli produisant des Shiga toxines (STEC).
Approche des enfants avec diarrhée aigüe
En 2002, l'OMS et l'UNICEF ont révisé leurs recommandations à propos de l'usage en routine des SRO hypoosmolaires, et en 2004, elles ont recommandé l'usage d'une supplémentation en zinc comme thérapie additionnelle aux SRO pour le traitement de la diarrhée dans l'enfance, quelle qu'en soit l'étiologie. Depuis, ces recommandations ont été adoptées par plus de 40 pays dans le monde. Là où on a introduit simultanément les nouvelles solutions de réhydratation orales et le zinc, le taux d'utilisation des solutions de réhydratation orale a fortement augmenté.
Principes de traitement approprié chez l'enfant avec diarrhée et déshydratation:
- S'abstenir de tests de laboratoire ou de médications non nécessaires.
- Utiliser les SRO pour la réhydratation:
- Les administrer rapidement (dans les 3–4 heures.
- Ajouter une supplémentation en zinc pour les enfants de £5 ans.
- Lorsque la déshydratation est corrigée: réalimenter rapidement les enfants:
- Régime alimentaire habituel ou régime adapté à l'âge, mais sans restriction.
- Continuer l'allaitement au sein.
- Administrer des SRO additionnelles pour compenser les pertes en cours dues à la diarrhée.
Tableau 16 Traitement des enfants basé sur le degré de déshydratation
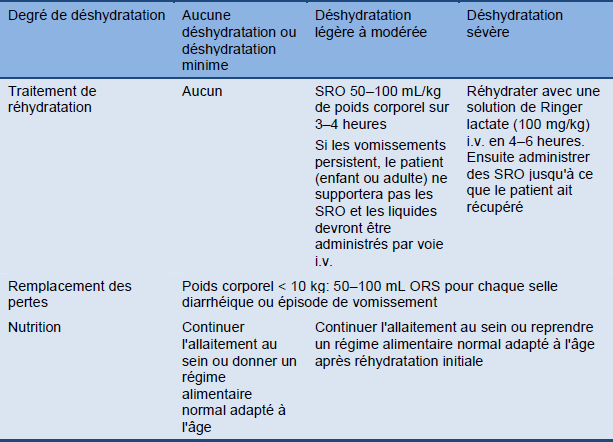
Mise en garde
- Il est dangereux de traiter un patient atteint de déshydratation sévère à la suite de diarrhée avec du dextrose à 5% et une solution saline normale à ¼. Le risque est très grand. Dans la déshydratation consécutive à la diarrhée, il y a perte non seulement de liquides mais également d'électrolytes (les plus importants étant le sodium, le potassium et le bicarbonate).
- La perte de sodium est plus marquée dans le choléra que dans les autres diarrhées ETEC (60–110 mmol/L), suivi des diarrhées à rotavirus (environ 20–40 mmol/L)—qui sont les trois causes principales d'une diarrhée sévère avec déshydratation.
- Vouloir corriger une déshydratation en administrant des solutions avec une concentration basse de sodium (par exemple, 38.5 mmol/L de solution saline à 1/4 avec 5% de dextrose) entraîne une hyponatrémie soudaine et sévère avec une très grand risque de décès.
- Le Ringer lactate est la solution appropriée pour le traitement d'une déshydratation sévère, mais une solution saline normale peut s'avérer salvatrice, quel que soit l'âge du patient, lorsque le Ringer lactate n'est pas disponible. Dans de tels cas, l'administration des SRO devrait être instaurée dès que le patient (adulte et enfant) est capable de boire, de manière à remplacer le bicarbonate et le potassium perdus dans les selles diarrhéiques, en particulier chez les enfants.
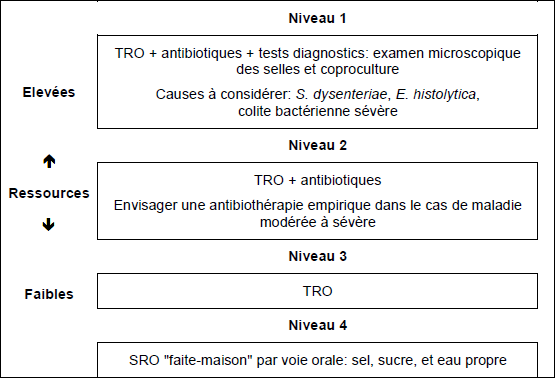
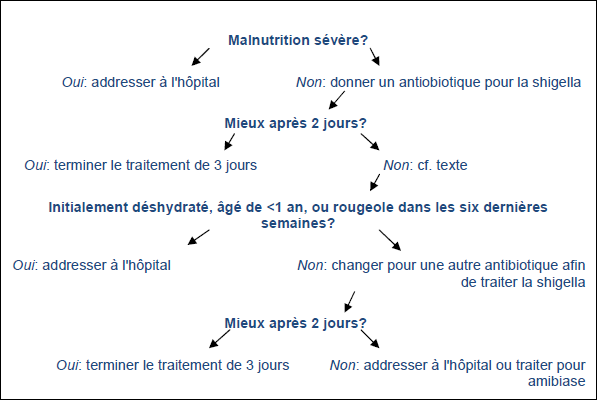
- En cas de diarrhée aigüe sanglante (dysenterie) chez les enfants, les principes fondamentaux de l'approche thérapeutique sont:
- Traitement de la déshydratation
- Examen microscopique des selles pour évaluer la nécessité d'une thérapie antimicrobienne. La démonstration de la présence de formes invasives d'E. histolytica et de formes végétatives de Giardia intestinalis chez un patient symptomatique constitue un diagnostic direct et la présence des cellules inflammatoires indique la présence d'une diarrhée invasive et la nécessité d'instaurer un traitement antimicrobien approprié, après qu'un échantillon de selles ait été envoyé pour coproculture là où c'est possible.
- Petits repas fréquents avec apport en protéines augmenté.
Fig. 1 Approche thérapeutique de diarrhées aigües sanglantes chez l'enfant
Traitement à domicile de la diarrhée aigüe chez les adultes et les enfants
Les cas de diarrhées modérées non dysentériques non compliqués chez les adultes et les enfants peuvent être traités à domicile, quel que soit l'agent étiologique, avec les liquides faits-maison ou les SRO si approprié. Les parents/personnes donnant les soins aux enfants devraient être formées à reconnaître les signes de déshydratation et la nécessité d'amener l'enfant dans un établissement de soins pour traitement. Une
intervention précoce et l'administration de liquides faits-maison/SRO réduisent la déshydratation, la malnutrition et autres complications et permettent de diminuer le nombre de visites et d'hospitalisation et les décès.
L'auto médication chez des adultes par ailleurs en bonne santé est sans danger. Elle soulage l'inconfort et le dysfonctionnement social. Il n'y a pas d'évidence qu'elle prolonge la maladie. Elle n'est cependant peut-être pas adéquate dans les pays en voie de développement où la diarrhée nécessitant des interventions spécifiques est plus prévalente et où les gens ne sont pas compétents pour évaluer leur état de santé.
Principes de l'automédication:
- Maintenir une prise de liquides adaptée.
- La prise de nourriture solide doit se faire en fonction de l'appétit chez l'adulte; faire de petits repas plus fréquents chez l'enfant.
- Un traitement antidiarrhéique par loperamide (administration à dose variable pour ralentir la motilité de l'intestin) peut diminuer la diarrhée et raccourcir sa durée.
- Le traitement antimicrobien sera réservé pour la diarrhée des résidents ou pour être inclu dans des kits de voyage (ajouter du loperamide).
Lorsque c'est possible, les familles résidant dans des localités à haute prévalence de maladies diarrhéiques devraient être encouragées à stocker quelques paquets de SRO et des comprimés de zinc s'ils ont des enfants de <5 ans afin de pouvoir débuter un traitement à la maison le plus rapidement possible après le début de l'épisode de diarrhée.
Recette pour solution de réhydratation orale "faite-maison"
Préparation d'un litre de solution orale en utilisant le sel, le sucre et l'eau disponibles à la maison. Les ingrédients sont:
• 1 cuillère à café rase de sel.
• 8 cuillères à café rase de sucre.
• 1 litre (5 tasses) d'eau potable propre ou d'eau bouillie puis refroidie.
Agents antidiarrhéiques. Parmi les centaines de produits en vente libre, présentés comme antidiarrhéiques, seul le loperamide et le subsalicylate de bismuth présentent une évidence suffisante d'efficacité et de sécurité.
Connaissances de la famille: les connaissances de la famille sur la diarrhée doivent être renforcées dans des domaines tels que la prévention, la nutrition, l'utilisation des solutions de réhydratation orale, la supplémentation en zinc et savoir quand et où
chercher de l'aide.
Indications à une consultation médicale ou à une hospitalisation:
- Rapport par la personne qui donne les soins sur des signes évidents de déshydratation
- Changement dans l'état mental
- Antécédents de prématurité, de pathologies chroniques ou de maladies concomitantes
- Bébé ou nourrisson (< 6 mois ou < 8 kg)
- Fièvre ≥ 38 °C chez l'enfant de < 3 mois ou ≥ 39 °C chez l'enfant de 3–36 mois
- Sang visible dans les selles
- Diarrhées importantes en volume et en fréquence
- Vomissement persistant, déshydratation sévère, fièvre persistante
- Réponse sous optimale aux SRO ou impossibilité pour la personne qui donne les soins de les administrer
- Pas d'amélioration dans les 48 heures—exacerbation des symptômes, détérioration générale
- Absence d'urine dans les dernières 12 heures
Cascades
Une cascade est un ensemble hiérarchisé de processus diagnostiques ou thérapeutiques pour une même maladie, selon les ressources disponibles. Les cascades dans le cas de la diarrhée aigüe sont présentées dans les Fig. 2–4.
Fig. 2 Cascade pour les diarrhées aigües aqueuses sévères—"cholera-like"—avec déshydratation sévère. Voir ci-dessus pour la recette d'une solution orale de réhydratation faite-maison. Traitement de réhydratation orale (ORT/TRO)
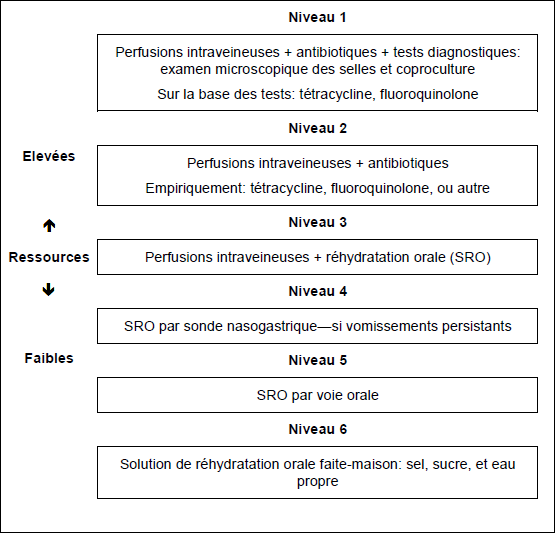
Notes importantes
- Chaque fois que c'est possible, les patients avec déshydratation sévère (à risque d'insuffisance rénale grave ou de décès) doivent être envoyés dans un établissement de soins pour avoir accès à des perfusions intraveineuses (les niveaux 5 et 6 ne peuvent pas se substituer à cette mesure en cas de déshydratation sévère).
- Les niveaux 5 et 6 doivent être considérés comme des mesures temporaires et sont évidemment préférables à l'absence de traitement quand on n'a pas la possibilité de faire des perfusions intraveineuses.
- Quand on place des perfusions intraveineuses, on doit utiliser des seringues, des aiguilles et des sets de perfusion à usage unique, ceci pour éviter le risque d'hépatite B et C
Notes
- L'alimentation nasogastrique requiert un personnel entraîné.
- Souvent, le traitement par voie intraveineuse est plus facilement disponible que celui par sonde nasogastrique. (Nota bene: il existe un risque d'infection avec l'utilisation de sets de perfusion contaminés.)
En pédiatrie
- L'alimentation nasogastrique n'est pas très commode chez des enfants plus âgés, actifs et en bonne santé, mais elle convient aux enfants mal nourris et léthargiques.
- L'alimentation par voie nasogastrique (SRO et régime alimentaire) se révèle particulièrement utile à long terme chez l'enfant sévèrement malnutri (anorexie).
Fig. 3 Cascade pour les diarrhées aqueuses aigües légères/modérées avec déshydratation légère/modérée. Voir ci-dessus pour la recette pour une solution orale "faite-maison". TRO, thérapie de réhydratation orale.
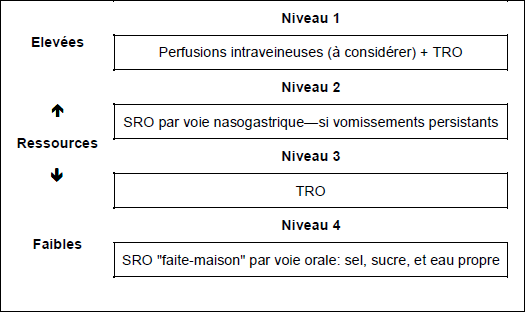
Fig. 4 Cascade pour diarrhée aigüe sanglante—avec déshydratation légère à modérée. Voir ci-dessus pour la recette pour une solution orale "faite-maison". TRO, thérapie de réhydratation orale.