1. Introdução
Esta diretriz sobre o Dia Mundial da Saúde Digestiva (DMSD) é a primeira em considerar quatro distúrbios gastrointestinais (DGIs) fundamentais como ponto de partida: azia, dor/desconforto abdominal, distensão abdominal e constipação. Outra particularidade é ser a única que oferece quatro níveis de atenção com um enfoque em cascata: autocuidado com produtos de venda livre, a visão do farmacêutico, a perspectiva do médico de atenção primária - onde os sintomas desempenham papel primordial na apresentação do paciente – e, finalmente, o especialista. O objetivo é fornecer outra diretriz específica e mundialmente útil para manejar as queixas gastrointestinais, preocupantes mas não incapacitantes, mais comuns. A elaboração desta diretriz contou com a colaboração de uma equipe de gastroenterologistas e especialistas em atenção primária, e da Federação Farmacêutica Internacional (FIP).
Os distúrbios gastrointestinais (GI) - com a possível exceção da azia, aparecem geralmente como quadros crônicos ou recorrentes atribuídos à faringe, esófago, estômago, vias biliares, intestinos e ânus. Apesar de contar com alguns dados sobre a epidemiologia de cada um, na realidade existe mais informação sobre grupos ou agrupamentos chamados de distúrbios gastrointestinais funcionais (DGIFs) – ainda não explicados por anomalias estruturais ou bioquímicas. Esses distúrbios atingem um importante segmento da população, e motivam grande parte das consultas na atenção primária e na prática gastroenterológica. A categorização em distúrbios gastrointestinais funcionais foi desenvolvida por um consenso multinacional conforme critérios de sintomas pré-definidos [1].
Há relativamente pouca informação disponível sobre a epidemiologia de cada um deles (com a exceção da constipação), mas existe bastante informação sobre as síndromes DGIF. Estas últimas são frequentemente usadas como substituto dos distúrbios individuais em toda esta diretriz, por exemplo: doença do refluxo gastroesofágico (DRGE) em vez de azia, ou síndrome de intestino irritável (SII) em vez de dor abdominal/distensão abdominal.
Na abordagem de qualquer desordem na comunidade, é importante diferenciar os problemas GI diagnosticados dos não diagnosticados; existem muitas pessoas que têm problemas e que não receberam um diagnóstico específico [2]. Há evidência que sugere que na realidade só 50% dos doentes com dispepsia consultam o médico [3]. Os motivos da consulta podem ser determinantes da conduta que ele decida adotar.
Para o manejo destes problemas gastrointestinais resulta importante conhecer a epidemiologia local ou regional da doença, considerando a prevalência de doenças parasitárias, como vermes ou Giardias e vírus, bem como a incidência de doenças malignas. Por exemplo, no México, a giardíase; no sudeste da Ásia, o vírus da hepatite; e nas regiões do sul dos Andes, o câncer gástrico e da vesícula biliar.
Também há aspectos culturais e religiosos que modificam a resposta do paciente aos distúrbios: a população japonesa é conhecida por sua tolerância à dor; em outras culturas, suportar a dor ou outros desconfortos pode ser considerado um tipo de sacrifício em benefício da alma e da vida além-túmulo. Ter que fazer frente a fatores de estresse ambiental ou psicológico - como guerras, migração, fome, abuso sexual ou assédio - pode ser muito importante na causalidade de doenças e sintomas. Finalmente, em algumas culturas, a comida picante constitui um verdadeiro problema.
1.1 Epidemiologia dos distúrbios gastrointestinais funcionais
As diferenças nas taxas de incidência de distúrbios abdominais comunicadas pelos diferentes países devem ser interpretadas com cautela; elas também podem refletir diferenças culturais, idiomáticas ou de expressão, além de possíveis diferenças metodológicas [4].
- É provável que as diferenças culturais determinem diferenças em [5]:
- Percepção dos sintomas: as diferenças nas ideias e preocupações
- Comparecimento à consulta médica (incluindo acesso à atenção)
- Uso de medicamentos
- Tipos e padrões de tratamento preferidos
- Expectativas com relação aos resultados do tratamento
- Disponibilidade relativa de medicamentos de venda livre e sob prescrição médica
1.1.1 América do Norte/Estados Unidos
Em 1993, Drossman e col. [1] comunicaram os dados de uma pesquisa com chefes de família nos Estados Unidos sobre a prevalência de 20 distúrbios gastrointestinais funcionais, segundo os critérios (Roma) multinacionais de diagnóstico.
- Sessenta e nove por cento dos pacientes relataram haver tido pelo menos um dos 20 distúrbios gastrointestinais funcionais nos 3 meses anteriores. Eles foram atribuídos a quatro grandes regiões anatômicas, com uma superposição considerável:
o Intestinais: 44%
o Esofágicos: 42%
o Gastroduodenais: 26%
o Anorretais: 26%
- As mulheres informaram maior frequência de disfagia, síndrome de intestino irritável, constipação, dor abdominal e dor biliar do que os homens.
- Os homens apresentaram maior frequência de sensação de distensão do que as mulheres.
- Com exceção da incontinência, a comunicação dos sintomas diminui com a idade.
- O baixo nível socioeconômico e educativo, bem como a baixa renda, foram associados a uma maior frequência de queixas de distúrbios.
1.1.2 Europa/Países de ocidente
- Estima-se que os distúrbios funcionais do trato gastrointestinal afetam até 30% da população adulta nos países de ocidente [6,7] e são reconhecidos como uma causa frequente de dor abdominal. Só 20-50% podem ser atribuídos formalmente à SII [1,8].
- Na SII, a dor e/ou desconforto abdominal constituem o distúrbio central; outros distúrbios são as alterações dos hábitos intestinais, podendo dominar a constipação ou a diarreia, ou alternar-se entre eles, também a sensação de distensão abdominal, inchaço, ou flatulência [8, 9].
- O termo “SII” parece estar limitado principalmente para o mundo anglo-saxão, onde talvez seja utilizado exageradamente para descrever vagamente certos distúrbios funcionais. Em outros países os pacientes relatam queixas similares, chamadas geralmente cãibras e dor abdominal, desconforto abdominal, ou desordem abdominal [4].
- A constipação crônica é o sintoma gastrointestinal funcional mais comum nas populações europeias; quase uma em cada cinco pessoas tem esse diagnóstico, dependendo dos critérios utilizados. Existe controvérsia sobre o valor da aplicação estrita dos critérios de Roma III para o diagnóstico de constipação, com escassa validade de construto e uma série que informa uma taxa de falsos negativos de 10% [10]. Entre a população de idade avançada e institucionalizada, mais de 50% dos pacientes requerem laxantes [11].
- Os sintomas da DRGE são cada vez mais frequentes nos Estados Unidos, como também no resto do mundo. Nos Estados Unidos, El-Serag [12] tem informado um aumento de 4% anual na prevalência de sintomas semanais de DRGE. Grande parte desse incremento tem que ver com o aumento de peso e as mudanças no estilo de vida observados nas populações europeias e norte- americanas, especialmente as urbanas [13].
1.1.3 Ásia
- Um estudo recente informou uma prevalência de 16% da DRGE na população adulta urbana no norte da Índia, um valor semelhante ao observado em outros países industrializados [14].
- Uma pesquisa realizada no Paquistão informou uma prevalência global de sintomas de refluxo gastroesofágico de 24%; 58% dos casos eram homens [15]. As prevalências de síndrome de intestino irritável, constipação funcional, e diarreia funcional foram 20%, 25% e 5%, respectivamente, entre os estudantes chineses. Segundo os achados, entre os estudantes, as mulheres evacuam com menos frequência do que os homens (P < 0,01) [16]. Os estudos realizados na Ásia sugerem que as infecções gastrointestinais como a giardíase são causas comuns de dor abdominal recorrente, embora a dor abdominal funcional também seja frequente [17]. Os distúrbios funcionais digestivos com dor abdominal predominante afetam 13% das crianças de 10 a 16 anos e constituem um importante problema de saúde no Sri Lanka; entre 2.180 crianças pesquisadas, foi observada SII em 107 (4,9%), dispepsia funcional em 54 (2,5%), dor funcional abdominal em 96 (4,4 %), e enxaqueca abdominal em 21 (1,0%) [18]. Em outro estudo realizado no Sri Lanka, foram constatadas doenças GI funcionais em mais de um quarto dos adolescentes no grupo de estudo, sendo a SII a mais comum [19]. A superposição entre DRGE, dispepsia funcional, e SII é frequente e piora a qualidade de vida relacionada com a saúde dos asiáticos. O distúrbio habitualmente compartilhado com essas desordens é a plenitude pós-prandial [20,21]. Em alguns países, como a Turquia, a doença celíaca é uma das patologias a ser descartada nos pacientes dispépticos [22].
- Em uma pesquisa populacional longitudinal com sujeitos de 70 anos de idade realizada em Jerusalém, até um terço declarou apresentar sintomas do trato gastrointestinal superior, principalmente azia, enquanto 10% informaram ter apresentado dor abdominal na semana anterior; em menos de 1% dos casos, a dor estava localizada nos quadrantes inferiores do abdômen [23].
1.1.4 América Latina — distúrbios GI funcionais
- Em um estudo realizado no Chile utilizando os critérios de Roma II [24] em sujeitos maiores de 20 anos, foram comunicados os seguintes dados:
o Sintomas digestivos 67%; critérios de SII 26% (uma alta incidência na comparação com outros dados da América Latina), com uma média de idade de início de 41,3 (faixa 20-66), e com uma idade média de início dos sintomas de 26,5 anos de idade.
o Pacientes com sintomas que comparecem à consulta médica: 43%.
o No grupo com SII foram constatadas mais colecistectomias (30,4%), contra 13,7% no grupo sem SII (Chile tem uma alta incidência de câncer de vesícula biliar).
o Não foram encontradas diferenças com relação ao nível socioeconômico, zona geográfica, ou história familiar desta síndrome.
- Madrid e col. [25] também informaram que o teste de hidrogênio expirado de lactulose resultou positivo com maior frequência nos crianças com distúrbios funcionais digestivos.
- Os subgrupos de pacientes com SII incluem: diarreia funcional (7%), constipação funcional (9%), e distensão abdominal funcional (23%), com maior incidência nas mulheres.
- O hábito de mascar folha de coca pode ser motivo de preocupação na população dos Andes porque pode desenvolver patologia esofágica, e também por sua relação com distúrbios do cólon, como megacólon ou constipação.
1.1.5 África — distúrbios GI funcionais
Na África, apesar das pessoas padecerem também, obviamente, distúrbios GI
funcionais, há grandes lacunas nos dados [26–28].
1.2 Cascatas da WGO
A Organização Mundial de Gastroenterologia (WGO) desenvolveu cascatas de diagnóstico e tratamento nas suas diretrizes, para fornecer recomendações que levem em conta os recursos disponíveis em vez de um padrão ouro. Para esta diretriz, contudo, foi escolhido um enfoque diferente baseado nos pontos de atendimento: do autocuidado ao gastroenterologista, passando pelo farmacêutico, médico generalista ou de família. Para o gastroenterologista, não são oferecidas muitas instruções aqui, há suficiente literatura disponível na Internet; para maiores detalhes, as fontes utilizadas são referidas na última seção.
Os pacientes que estão recebendo medicamentos devem consultar o farmacêutico para ver se as opções de automedicação mencionadas neste documento têm alguma contraindicação declarada ou interações com outros medicamentos que estejam tomando. Em alguns países, os medicamentos de venda livre estão disponíveis somente nas farmácias comunitárias. Enquanto na maioria dos países do mundo, os farmacêuticos só podem recomendar medicamentos de venda livre (não podem fazer a prescrição), em outros existe uma classe intermédia: os medicamentos vendidos somente nas farmácias. Por isso, às vezes é difícil distinguir entre as decisões baseadas na recomendação do farmacêutico e as verdadeiras opções de autocuidado. Para resolver este problema foram considerados tanto o processo (autocuidado ou indicações do farmacêutico) como a solução (medicamentos de venda livre em ambos os casos).
Além disso, é importante considerar que os farmacêuticos revisam sistematicamente os medicamentos com dois propósitos:
- Determinar se os distúrbios GI são efeito colateral de medicamentos.
- Determinar se os medicamentos utilizados para tratar os distúrbios GI têm alguma interação medicamentosa com a medicação que o paciente já está recebendo.
Cada vez surgem mais evidências que sugerem que a dieta [29], estilo de vida, fatores cognitivos, emocionais/condutais e psicossociais mais amplos podem incidir na etiologia, manutenção e eficácia clínica dos tratamentos dos distúrbios gastrointestinais funcionais [30].
2. Diagnóstico
Interpretando os sintomas comuns considerados nesta diretriz, pode ser feito o diagnóstico de distúrbio gastrointestinal funcional se os sintomas do paciente concordam com os critérios publicados para diagnosticar determinado DGIF [31], na ausência de uma história sugestiva de qualquer diagnóstico estrutural (orgânico) que pudesse fornecer uma explicação alternativa para os sintomas (ver abaixo). A idade e o sexo (sem interação significativa) são as variáveis de maior relevância clínica.
Normalmente, a responsabilidade de fazer o diagnóstico cabe somente aos médicos, e, em geral, exclui o autocuidado e as intervenções do farmacêutico.
2.1 Distúrbios gastrointestinais funcionais
Os inúmeros distúrbios gastrointestinais funcionais podem ser atribuídos a quatro regiões anatômicas principais: esofágica, gastroduodenal, intestinal, e anorretal:
o Dor torácica funcional
o Pirose funcional
o Disfagia funcional
- Distúrbios gastroduodenais
o Dispepsia funcional
· Dispepsia tipo ulcerosa
· Dispepsia tipo dismotilidade
· Dispepsia não especificada
o Aerofagia
o SII
o Constipação funcional
o Diarreia funcional
o Distensão abdominal funcional
o Dor abdominal crônica
o Dor biliar funcional
· Discinesia do esfíncter de Oddi
o Incontinência funcional
· Escape fecal
· Incontinência fecal macroscópica
o Dor anorretal funcional
· Síndrome do elevador do ânus
· Proctalgia fugaz
o Dificuldade em evacuar—disquesia
As seções a seguir (2.2 e 2.3) oferecem um guia para a avaliação e seguimento dos quatro distúrbios principais analisados nesta diretriz.
2.2 Perfil de queixas — sintomas e fatores dos pacientes
- Sintomas digestivos predominantes apresentados durante os episódios — isoladamente ou combinados. Localização, descrição:
o Pirose
o Dor abdominal
o Cãibras abdominais
o Desconfortos abdominais
· Sensação de distensão, inchaço, flatulência, outra sintomatologia “relacionada a gases”
· Pressão abdominal, sensação de plenitude gástrica, opressão
o Hábitos intestinais patológicos
· Diarreia
· Constipação
· Alternância de diarreia e constipação
· Fezes com muco excessivo
· Urgência
· Tenesmo
o Outros
· Náuseas
· Vômitos
· Fezes pretas, alcatroadas
· Fezes contendo sangue vermelho fresco ou fios de sangue e/ou muco
o Instalação (início súbito)
o Duração do problema — “¿quanto faz que vem acontecendo?”
o Duração dos episódios
o Frequência (sempre, regularmente, ocasionalmente, intermitentemente)
o Circunstâncias—relação com as refeições, postura, horário do dia, movimentos intestinais, ciclo menstrual
o Severidade — por exemplo: em escala de 1 = baixo, a 10 = alto (1–4 leve, 5–7 moderado, 8–10 severo)
o Desconfortos associados (em escala visual analógica)
o Incidem sobre:
· Atividades cotidianas
· Vida social
· Trabalho, estudos
· Capacidade de fazer exercício
· Hábitos alimentares
· Sono
· Atividade sexual
- Presença de distúrbios extra-gastrointestinais, comorbidades
o Cefaleias
o Febre
o Tosse
o Perda de peso inexplicável
o Relação com manifestações extra-gastrointestinais, gravidez, disúria, dispareunia
o Outros distúrbios extra-gastrointestinais e comorbidades psicológicas
o Idade, gênero
o Estilo de vida — consumo de álcool e tabaco, alimentação/dieta, exercícios, sono, estresse, viagens
o Cultura do paciente, em relação à sua alimentação e dieta
o “Cultura” médica do paciente, em relação à capacidade de cuidar de si mesmo
o Estado geral — história médica do paciente:
· Distúrbios presentes ou passados, características psicossociais, história familiar
· Doenças concomitantes — prévias ou posteriores
· Medicamentos de prescrição ou de venda livre, suplementos dietéticos
- Ações tomadas quando aparecem os sintomas:
o Procurar aliviar os sintomas
o Automedicação com um ou mais medicamentos/fármacos
o Ir na farmácia, loja de alimentos naturais, profissional de medicina alternativa, acupunturista, curandeiro
o Consultar um médico, especialista
o Disponibilidade de medicamentos de venda livre ou sob receita
o Terapias alternativas, medicina herbária, acupuntura, etc.
o Expectativas do tratamento
o Tipo de medicamento utilizado para o sintoma
o Frequência de uso da medicação, dosagens
o Momento do tratamento— como prevenção, sob demanda quando aparecem os sintomas, ou contínuo /“manutenção”
o Eficácia e nível de satisfação, descrição de mudanças nos sintomas, novos sintomas, efeitos adversos
o Duração dos episódios na presença/ausência de medicação
o “Outro” uso da medicação
o Questionários diagnósticos de Roma III (ver http://www.romecriteria.org/questionnaires)
o Comunicação comportamental —não são critérios para diagnóstico:
· Expressão verbal e não verbal da intensidade variável da dor
· Comunicação urgente dos sintomas intensos
· Minimizar ou negar o papel dos fatores psicossociais
· Requerer estudos diagnósticos adicionais
· Concentrar a atenção na recuperação plena
· Consultar o médico com frequência
· Responsabilizar-se de maneira limitada pelo seu autocuidado
· Requerer analgésicos narcóticos
- Contexto epidemiológico médico
o Taxas de infecção por Helicobacter pylori, câncer gástrico, doença de
Barrett e adenocarcinoma de esôfago na população
o Acesso a centros de diagnóstico e tratamento
2.3 Testes diagnósticos para distúrbios gastrointestinais funcionais
- Exame físico
- Testes diagnósticos básicos de laboratório:
o Hemograma completo
o Velocidade de eritrossedimentação (VHS) / Proteína C reativa (PCR)
o Painel bioquímico
o Sangue oculto fecal (paciente > 50 anos de idade)
o Testes de gravidez
o Testes de função hepática
o Calprotectina ou outro exame de fezes para descobrir doença inflamatória intestinal em pacientes com suspeita de SII, embora, provavelmente, a causa seja doença inflamatória intestinal (DII); agora é feito rotineiramente em muitos pontos de atenção primária (no Reino Unido)
o Sorologia celíaca; considerada rotineira em áreas com alta prevalência de doença celíaca
o Estudos coproparasitários para detecção de parasitos e ovos
o Anomalias visíveis
o Biópsia, histologia
- Estudo de pH— monitoramento de pH-impedância, pH esofágico durante 24 horas (48–72 horas com cápsula Bravo): medida da exposição esofágica ao ácido e avaliação da associação temporal entre os episódios de pirose e os episódios de refluxo ácido
- Manometria
o Estudo da motilidade esofágica, manometria de alta resolução
o Manometria anorretal
o Série gastrointestinal de bário — deglutição de ar com contraste, trânsito baritado, enteróclise
o Enema de bário com duplo contraste
o Ecografia abdominal
o Tomografia computadorizada abdominal (TC), ressonância magnética nuclear (RMN) do abdômen
o Testes do hálito: lactose, glicose, frutose [32]
o Exclusão de alimentos, seguida de provocação com componentes específicos dos alimentos – pode ser considerada um teste diagnóstico
o Terapia de supressão ácida (com “inibidores da bomba de prótons”) em pacientes com pirose ou outros sintomas que podem estar relacionados ao refluxo ácido
o Alergia ou intolerância alimentar, intolerância à lactose, infiltrados eosinofílicos
3. Azia
Cabe assinalar que os distúrbios GI mais comuns não são todos funcionais. Este conceito é particularmente relevante para os sintomas de pirose. A maioria dos pacientes apresentando pirose têm doença do refluxo gastroesofágico (DRGE), com ou sem lesões visíveis na mucosa esofágica. Segundo o consenso de Roma III, os pacientes com pirose e endoscopia normal são diagnosticados como tendo doença do refluxo se há evidência que seus sintomas são provocados por refluxo do conteúdo gástrico. Isto constitui o diagnóstico da doença do refluxo não erosiva (DRNE). Estes pacientes não têm um distúrbio gastrointestinal funcional. Só é considerado funcional e pode ser feito o diagnóstico de "pirose funcional" [33] quando a azia acontece na ausência de lesões da mucosa, quando há exposição ácida esofágica anormal e uma associação positiva de distúrbios do refluxo durante o monitoramento do esófago, e quando não responde ao tratamento antiácido.
3.1 Definição e descrição
- A azia é uma sensação de queimação retroesternal ou de calor que pode irradiar para o pescoço, garganta e rosto. Seu sinônimo é “pirose”.
- A azia também pode coexistir com outros sintomas atribuíveis à parte superior do tubo digestivo.
- Pode ser acompanhada de regurgitação de conteúdo gástrico ou líquido de sabor ácido/azedo na boca — regurgitação de ácido ou de alimentos.
- Os sintomas são tipicamente intermitentes e podem ser experimentados:
o Em períodos pós-prandiais imediatos
o Durante o exercício físico
o Na posição decúbito
o Durante a noite
- Na prática, talvez não exista uma diferenciação entre os sintomas da DRGE e a “dispepsia”— aliás, os resultados do estudo Diamond [34] questionam o valor da pirose e do refluxo como sintomas indicativos de DRGE.
3.2 Notas epidemiológicas
- Mais de um terço da população dos países ocidentais sofre de pirose, e aproximadamente um décimo a sofre diariamente.
- Nos Estados Unidos, calcula-se que 60 milhões de adultos têm pirose ou recebem medicação por sintomas de azia uma vez por mês. Estima-se que 15 milhões de adultos têm azia diariamente.
- DRGE é geralmente percebida como sendo menos comum na Ásia em comparação com o mundo ocidental. No entanto, vários estudos populacionais têm mostrado uma prevalência de mais de 10% [35]. Em estudos comparativos, os sintomas e a prevalência de esofagite erosiva são mais altas no Ocidente [36,37]. Existe confusão na interpretação dos distúrbios do trato gastrointestinal superior. O termo “azia” não tem seu equivalente em muitos idiomas da Ásia – os pacientes asiáticos podem perceber e descrever a pirose como dor torácico. Eructações ou distensão gasosa assim como o desejo de eructar são motivo de consulta predominante de muitos pacientes com DRGE, e outras "doenças" do trato gastrointestinal superior [35,38]. O diagnóstico baseado exclusivamente nos sintomas relacionados ao refluxo pode ser enganoso. Em populações com alta prevalência de infecção por H. pylori, um número significativo dos pacientes com DRGE sofrem de doença ulcerosa péptica concomitantemente. O tratamento empírico baseado somente nos sintomas “típicos” de DRGE pode resultar não apropriado [39]. A prevalência da dispepsia nas populações asiáticas não é muito diferente daquela de ocidente [40]. Quanto à gastroscopia, muitos pacientes asiáticos se sentem mais seguros (“mais satisfeitos”) com uma endoscopia negativa em comparação com uma estratégia de “examinar e tratar” a infecção pelo H. pylori [41]. No entanto, outro estudo informou satisfação com o uso de inibidores da bomba de prótons (IBP) [42]. O padrão da doença gastrointestinal superior também tem mudado na Ásia, com menos úlcera péptica e mais esofagite por refluxo (porém, menos que na Europa ou América do Norte), além de queda nas taxas de câncer gástrico [43,44].
3.3 Comentários sobre sintomas / diagnósticos
- É importante determinar se a presença de ácido é acompanhada ou não de pirose.
o Isto simplesmente é feito definindo a resposta aos antiácidos e à supressão ácida (ou preparos de alginato).
o O monitoramento de 24 horas (48-72 horas com cápsula Bravo) ou por impedância do pH esofágico pode ser feito para avaliar a presença da exposição ácida do esôfago e uma relação temporal entre azia e episódios de refluxo, utilizando como medida a probabilidade de associação de sintomas.
- Os pacientes com DRGE que não respondem aos IBP e têm uma endoscopia negativa, sem evidência de refluxo ácido como causa dos seus sintomas, devem ser diagnosticados como portadores de pirose funcional [45].
- Os critérios diagnósticos de Roma III para pirose funcional são:
o Desconforto ou dor retroesternal, queimação
o Evidência de que o refluxo gastroesofágico não é a causa do desconforto
o Ausência de distúrbios de motilidade (confirmação histopatológica)
o Dor torácica funcional de origem esofágica durante os últimos três meses, com início dos sintomas pelo menos 6 meses antes do diagnóstico
- Não deveria ser chamada de azia ou pirose aquela dor epigástrica ou desconforto sem irradiação para a região retrosternal.
- A infecção por H. pylori não é causante direta de azia e DRGE; não está indicado realizar análise para detectar infecção por H. pylori.
- Junto com azia, podem acontecer sintomas atípicos de DRGE, como dor torácica semelhante à dor cardíaca isquêmica, ou tosse e outros sintomas respiratórios (como resultado de broncoaspiração do refluxo ou como reflexo ativado pelo material que reflui no esôfago distal, ou a combinação de ambos) que podem imitar asma ou outras desordens respiratórias ou laríngeas.
- Em pacientes refratários ao IBP, realizar um estudo da impedância combinado com pHmetria pode ser útil para chegar ao diagnóstico. Também a pesquisa pode ser orientada para outras possíveis causas dos distúrbios, como a hipersensibilidade do esôfago, e seus possíveis tratamentos.
3.4 Diagnóstico diferencial
- DRGE — esofagite, esôfago de Barrett, doença do refluxo não erosiva (DRNE)
- Acalasia
- Espasmo esofágico difuso
- Esofagite eosinofílica
- Outra patologia torácica
3.5 Sinais de alarme
- Disfagia—dificuldade de deglutição
- Odinofagia— dor ao deglutir
- Sintomas bronquiais recorrentes, pneumonia por aspiração
- Disfonia, tosse recorrente
- Sangramento GI
- Evidência de anemia ferropênica
- Emagrecimento progressivo não intencional
- Linfadenopatia
- Tumoração epigástrica
- Pirose de instalação recente, depois dos 50–55 anos
- História familiar de adenocarcinoma esofágico [46]
3.6 Azia — cascata de manejo
- Azia ocasional/intermitente normalmente não tem efeitos duradouros.
- Dor e desconforto causados pela azia, se frequentes, podem limitar severamente a atividade diária, produtividade laboral, sono e qualidade de vida.
- Na maioria dos casos, os distúrbios podem ser controlados com manejo e monitoramento apropriados, evitando assim complicações (p.ex.: estenoses pépticas).
- Os remédios simples “mais antigos” podem ser úteis:
o O refluxo ocasional pode ser tratado eficazmente com antiácidos.
o Os pacientes devem evitar os alimentos que desencadeiam os sintomas – chocolate, café e alimentos gordurosos.
o O uso de goma de mascar aumenta a produção de saliva que neutraliza parcialmente o ácido do estômago.
o Elevar a cabeceira da cama com livros ou tijolos pode ajudar a reduzir o refluxo durante a noite.
o Os antagonistas dos H2 (H2RAs) são um tratamento de venda livre eficaz e amplamente utilizado.
- Apesar dos IBP ser muito seguros, alguns estudos sugerem que seu uso prolongado pode causar problemas. [47].
o A maioria das pessoas com azia ocasional não precisa IBP a vida toda, portanto, não se preocupam com sua segurança no longo prazo.
o Os pacientes com tratamento a longo prazo em dose plena devem ser monitorados regularmente.
o Atualmente, em muitos países, o IBP está disponível em doses menores.
- Uso abusivo de IBP — os pacientes que necessitam supressão gástrica ácida prolongada devem ter indicação apropriada para uso de IBP a longo prazo; a necessidade a longo prazo de IBP deve ser reavaliada regularmente.
- A resposta à supressão ácida (ou neutralização) em pacientes com pirose funcional é, por definição, mínima ou ausente, e os pacientes correm o risco de ser encaminhados para tratamento cirúrgico de DRGE. Portanto, todos os pacientes com sintomas de DRGE encaminhados para cirurgia devem realizar monitoramento de pH durante 24 horas para descartar azia funcional [45].
3.6.1 Autocuidado na azia
Exclusões do autotratamento [48]:
o Durante > 3 meses, azia severa ou noturna
o Continua após 2 semanas de tratamento com H2RA ou IBP de venda livre
o Aparece enquanto está recebendo H2RA ou IBP prescrita
- Azia de instalação recente a uma idade > 50–55 anos
- Disfagia ou odinofagia
- Sinais de sangramento GI: vômitos, sangue ou fezes escuras/alcatroadas, anemia, déficit de ferro
- Sintomas ou sinais de laringite: ronqueira, sibilos, tosse ou afogos
- Emagrecimento inexplicável
- Persistência de náuseas, vômitos, diarreia
- Sintomas que sugerem dor torácico do tipo cardíaco: com irradiação para ombros, braços, pescoço, mandíbula, e falta de ar, sudoração
- Gestantes ou mamães amamentando
- Crianças < 12 anos de idade para antiácidos/H2RA, < 18 anos para IBP
Manejo:
- Desencadeadores — identificar substâncias e comportamentos mais frequentes; evitar esses desencadeadores para reduzir o risco de sintomas de refluxo ácido
- Mudanças no estilo de vida:
o Em caso de sobrepeso, perder peso é a mudança mais importante no estilo de vida
o Evitar nicotina, café, álcool, bebidas carbonatadas, chocolate, menta, alimentos gordurosos ou frituras, frutas cítricas ou seus sucos, molhos de tomate, alho o cebola, comidas picantes
o Pequenas refeições mais frequentes
o Elevar a cabeceira da cama 20–25 cm com tijolos ou blocos
o Evitar líquidos e alimentos 3 horas antes de dormir
- Opções de automedicação — a disponibilidade de produtos varia de um país para o outro:
o Antiácidos— são recomendados para alívio a curto prazo ou intermitente
· Antiácidos simples neutralizam o ácido gástrico — a saber, sais de sódio, cálcio, magnésio, e alumínio
· Agentes contendo alginato, ácido algínico com pequenas doses de antiácidos: efeitos tampão mínimos
o Redução da secreção de ácido gástrico
· H2RA— efeitos persistem por 10 horas
· IBP — efeitos persistem por 24 horas
o Lavagem gástrica — os agentes procinéticos reduzem o refluxo gastroesofágico, mas existem poucos medicamentos disponíveis para uso clínico e a sua eficácia nos ensaios clínicos foi modesta. A metoclopramida deve ser evitada.

o Os objetivos do autocuidado são fazer desaparecer os sintomas e restaurar uma ótima qualidade de vida, usando terapia com a melhor relação custo- benefício.
o Se não obtiver alívio satisfatório e completo, o paciente deve consultar um médico para avaliação diagnóstica.
3.6.2 Farmacêutico
- Verificar se o paciente está usando algum medicamento que possa estar piorando ou provocando a pirose:
o Bisfosfonatos, aspirina / anti-inflamatórios não esteroidais (AINEs), ferro, potássio, quinidina, tetraciclina
o Zidovudina, agentes anticolinérgicos, agonistas alfa-adrenérgicos, barbitúricos
o Agonistas β2-adrenérgicos, bloqueadores dos canais de cálcio, benzodiazepínicos, dopamina
o Estrógenos, analgésicos narcóticos, nitratos, progesterona, prostaglandinas, teofilina
o Antidepressivos tricíclicos (ATC), quimioterapia
o Se o paciente estiver recebendo algum dos medicamentos supracitados, sugira encaminhamento para médico generalista ou médico de família
o Os pacientes devem evitar os AINEs, suplementos de potássio, bisfosfonatos, e outros medicamentos desencadeadores.
o Também, é preciso considerar mudanças no estilo de vida e na dieta, sais de alumínio, sais de magnésio, sais de cálcio, a combinação de sais de alumínio e de magnésio, alginatos, ou antiácidos/H2RA ou IBP (em doses de venda livre).
- Sinais de alarme e ações de seguimento:
o Se o paciente é > 60 ou tem 50-60 anos e tem fatores de risco de câncer (como tabaco, álcool, obesidade), encaminhar para um médico.
o Se não houver melhora após 2 semanas, procurar um médico generalista ou de família.
3.6.3 Médico de atenção primária
o História do paciente, estado geral, medicação recebida, idade
o Alergias, história familiar de alergias alimentares ou esofagite eosinofílica, angioedema hereditário; deve ser diferenciado das
intolerâncias alimentares
o Sintomas, duração, frequência, situação, remédios
o Sinais de alarme
o Avaliar a resposta ao tratamento com IBP.
o Não existe evidência de que seja útil aumentar a dose de IBP no caso de uma resposta inadequada a uma dose padrão. Porém, tomar IBP duas vezes por dia 30 minutos antes da ingestão de alimentos pode aumentar a resposta em alguns pacientes. Aumentar a dose de IBP “às cegas” incide muito nos custos.
o O paciente deve evitar qualquer comida ou bebida depois da última refeição do dia — (não beber nada antes de dormir).
o Se o tratamento for satisfatório, a dose deve ser reduzida até o nível mais baixo de efetividade.
o Se o tratamento falhar, a endoscopia deve ser considerada.
o As biópsias devem ser realizadas se houver qualquer anomalia visível, se a disfagia for um sintoma adicional apresentado, ou se diagnóstico de H. pylori ou esofagite eosinofílica for considerado.
o Um controle anual deve ser feito aos pacientes que requerem manejo dos sintomas em longo prazo.
o Endoscopia de rotina nos pacientes que não apresentam sinais de alarme, não é necessária; pacientes > 55 anos apresentando inexplicável e persistente dispepsia de início recente devem ser encaminhados para endoscopia de urgência.
o A endoscopia precoce deve ser considerada nas áreas com alta incidência de câncer gástrico.
3.6.4 Especialistas
Esta diretriz não está dirigida a especialistas, portanto, os detalhes do manejo da azia por parte de especialistas estão fora do seu alcance. Por mais detalhes recomenda-se ao leitor consultar as diretrizes para manejo de DRGE [49,50].
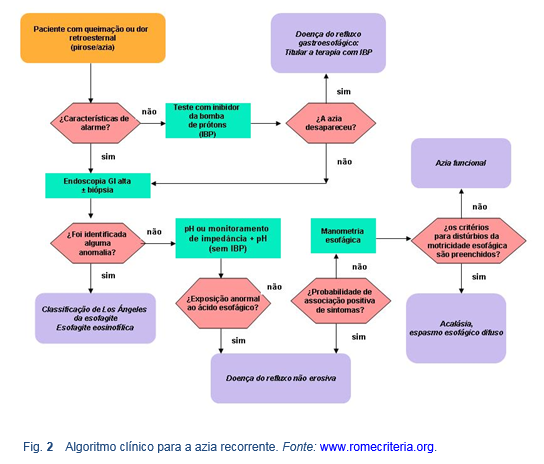
4. Dor / desconforto abdominal
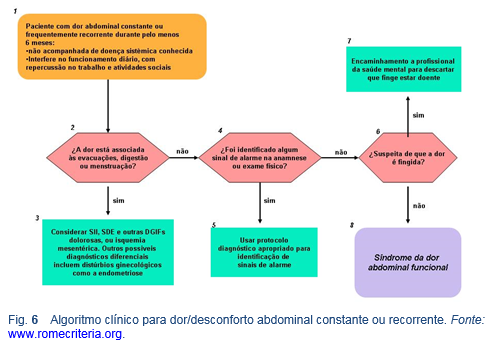
4.1 Definição e descrição
- Dor ou sensação crônica, localizada ou difusa na cavidade abdominal.
- A dispepsia (ou indigestão) é uma dor crônica ou recorrente na parte superior do abdômen, com uma sensação de plenitude e saciedade precoce durante a alimentação. Pode ir acompanhado de distensão abdominal, eructações, náuseas ou acidez estomacal. Associado frequentemente com DRGE, pode ser o primeiro sintoma da doença de úlcera péptica, e às vezes do câncer gástrico.
4.2 Notas epidemiológicas
- Vários estudos têm reportado prevalências de cãibras e dores abdominais na faixa de 10% - 46% da população geral [4].
- A prevalência é maior nas mulheres do que nos homens, e nos diferentes grupos de idade se observa uma prevalência similar
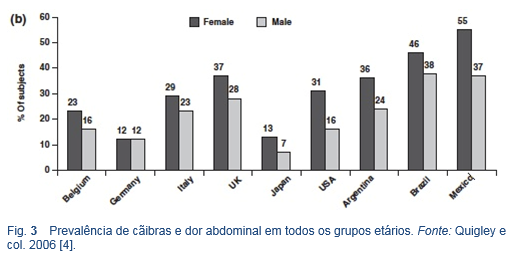
- Existem diferenças consideráveis entre as culturas quanto à visão do conceito global da SII e os termos utilizados para descrever os sintomas que aparecem durante um ataque ou episódio. Embora dor e cãibras/cólicas abdominais - e em menor grau distensão abdominal, diarreia e constipação – sejam considerados os distúrbios mais problemáticos, existem importantes variações entre os países quanto às taxas de incidência desses sintomas. Estas variações também podem refletir diferenças na cultura, língua, ou forma de expressão das pessoas, tornando problemática a interpretação. A prevalência de cãibras e dores abdominais, a utilização dos medicamentos relacionados e o uso de produtos de venda livre, antiespasmódicos em particular, são constantemente elevados na população em geral nos diferentes países. Por outro lado, há diferenças significativas entre os mesmos países na nomenclatura utilizada para descrever os sintomas, como também na frequência, severidade, impacto na pessoa doente e sua resposta frente aos mesmos sintomas [4].
4.3 Comentários sobre sintomas / diagnósticos
- Quando a dor abdominal vem acompanhada de alteração do hábito intestinal geralmente recebe o nome de SII [51,52].
- Os critérios diagnósticos de Roma III para os distúrbios gastrointestinais funcionais são:
o Dor abdominal contínua ou quase contínua.
o Ausência ou relacionamento somente ocasional de dor com eventos fisiológicos (por exemplo, alimentação, defecação ou menstruação).
o Certa diminuição do desempenho funcional.
o Dor não fingida.
o Sintomas insuficientes para atingir o critério para outro distúrbio gastrointestinal funcional que explique a dor abdominal.
o Critérios preenchidos nos últimos 3 meses com início dos sintomas pelo menos 6 meses antes do diagnóstico.
4.4 Diagnóstico diferencial
- Existem muitas causas possíveis da dor abdominal. O foco aqui estará nas causas comuns da dor abdominal crônica, com dor/desconforto como característica principal da apresentação. No entanto, deve ser levado em conta que determinadas afecções GI particulares podem provocar dor abdominal severa, aguda, como: apendicite, úlcera péptica perfurada, hérnia estrangulada, diverticulite, obstrução do intestino delgado e grosso, trombose da artéria mesentérica superior, pancreatite e colecistite.
- Síndrome do intestino irritável (SII) - dor abdominal associada a evacuações frequentes, com fezes diminuídas de consistência, ou fezes muito espaçadas e mais duras, com alívio ao defecar.
- Infecções entéricas - diarreia e vômitos são os sintomas proeminentes; também pode haver dor, geralmente tipo cólica (cãibras)
- Intolerância a alimentos específicos - FODMAP, lactose [32,53,54]. Os FODMAPs são carboidratos de cadeia curta e monossacarídeos que são mal absorvidos; incluem frutanos, galactanos, frutose e polióis; em inglês, o acrônimo corresponde a “oligossacarídeos, dissacarídeos, monossacarídeos e polióis fermentáveis”
- Dispepsia funcional ou síndrome da dor epigástrica (SDE): a dor se localiza no epigástrio, é intermitente e não atende aos critérios de doença da vesícula biliar ou disfunção do esfíncter de Oddi.
- Doença ulcerosa péptica: em muitos países as taxas seguem elevadas, devido à infecção pelo H. pylori e ao uso de ácido acetilsalicílico (ASS) e AINEs.
- Constipação não reconhecida.
- Doença celíaca.
- Congestão / inchaço hepático de qualquer causa — como insuficiência cardíaca direita, esteatose, hepatite.
- EII, especialmente doença de Crohn.
- Isquemia mesentérica crônica (pacientes idosos): a dor se exacerba com a deglutição (angina intestinal), desproporcionada para o exame físico; de instalação recente nos pacientes de idade avançada, antecedentes de doença vascular, sintomas de náuseas, vômitos e perda importante de peso; pode haver diarreia.
- Patologia ginecológica: dor associada à menstruação, com piora no período menstrual; vale lembrar que a SII pode piorar com a menstruação. As causas ginecológicas de dor/desconforto abdominal crônico recorrente são: endometriose, hemorragia uterina disfuncional, doença inflamatória pélvica e câncer de ovário (podem apresentar quadro semelhante à SII ou dispepsia e pode ser difícil de detectar). A ruptura de cisto ovariano e a gravidez ectópica causam dor abdominal aguda. Deve ser feito um exame pélvico; considerar ecografia pélvica e/ou encaminhar ao ginecologista.

4.5 Sinais de alarme
- Resultados anormais do exame físico Perda de peso progressiva não intencional Idade de início
- Sangramento gastrointestinal
- História familiar de câncer abdominal
- Anomalias de laboratório: anemia, hipoalbuminemia, teste de função hepática anormal, VHS ou PCR elevados, pesquisa de sangue oculta nas fezes positivo
- Nova aparição de sintomas sem desencadeadores óbvios
4.6 Dor /desconforto abdominal — cascata de manejo
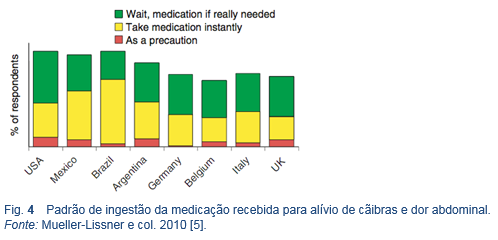
- A prevalência na comunidade, severidade, consultas médicas, medicação por causa de dor ou cãibras abdominais são altas em geral, mas variam consideravelmente entre os países [4]. Nos Estados Unidos e América Latina, foi informado um maior uso de medicamentos para dor abdominal do que na Europa (90% contra 72%). Os antiespasmódicos foram muito populares na América Latina e Itália, e os antiácidos na Alemanha e Reino Unido. O tratamento farmacológico tem reduzido a duração dos episódios (até 81% no Brasil).
- A medicação é tomada principalmente sob demanda, para aliviar episódios de dor. Em um relatório sobre expectativas do tratamento, o “rápido início de ação” foi classificado como o aspecto mais importante, seguido de “altamente efetivo” e “bem tolerado”. A escolha do fármaco foi feita, principalmente, por um médico (aprox. 50%), seguido pelos amigos, familiares ou por outros doentes da mesma categoria. Aparentemente, a publicidade desempenhava um papel secundário (0-6%), exceto nos Estados Unidos (18%) [5].
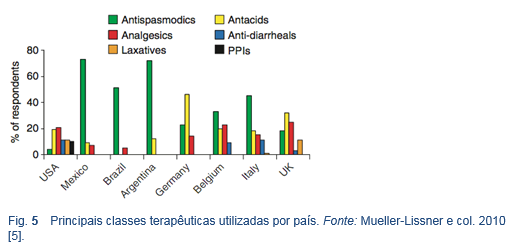
- Um assunto de grande preocupação é que durante o período de 10 anos, 1997-2008, as prescrições de opioides para dor abdominal crônica mais que dobrou nos Estados Unidos [55]. Nenhum estudo demonstrou que os opioides sejam efetivos para tratar a dor abdominal crônica; o uso prolongado dos opioides pode piorar outros distúrbios gastrointestinais, especialmente a constipação, náuseas e vômitos, e pode causar dependência.
4.6.1 Dor / desconforto abdominal
- Sinais de advertência para consultar um profissional e não automedicar-se:
o Os sintomas continuam apesar de ter completado um ciclo de tratamento com medicamentos– sob prescrição ou de venda livre
o Vômitos
o Perda de peso involuntária
o Os sintomas aumentam com o passar do tempo e interferem nas atividades diárias
- Sinais de alarme para consultar um médico imediatamente:
o Dor que começa em todo o abdômen, que se desloca, especialmente, para o quadrante inferior direito
o Dor acompanhada de febre superior a 38,3°C ou 101°F
o Dor com incapacidade de urinar, defecar ou eliminar gases
o Dor severa, desmaios, incapacidade de mover-se
o Dor que parece vir dos testículos
o Dor no peito acompanhada de dor com irradiação para o pescoço, mandíbula, braços, com dificuldade para respirar, debilidade, pulso irregular ou sudação
o Náuseas, vômitos ou diarreia contínuos
o Dores ou desconfortos abdominais severos
o Vômitos de sangue ou fezes pretas
o Fezes sanguinolentas ou pretas
o Se for o caso: medicamentos de venda livre para diarreia e constipação
- Mudanças no estilo de vida e intervenções dietéticas
4.6.2 Farmacêutico
o O tratamento padrão atual para SII geralmente consiste em um enfoque dirigido aos sintomas, com medicamento orientado para aliviar a dor, constipação e /ou diarreia [51,52].
o A evidência atual está começando a sugerir que devem ser consideradas as intolerâncias específicas para determinados alimentos [32,53,54].
o Outras estratégias dietéticas podem ser benéficas, como aumentar a ingestão de fibras na presença de constipação, ou uso de probióticos com evidência de eficácia na SII.
o É provável que os antiácidos e IBP sejam inadequados para o tratamento de cãibras /dor abdominais [5], apesar dos laxantes poderem causar cãibras, na verdade, eles podem reduzir a dor nos pacientes com constipação severa.
4.6.3 Médico de atenção primária
o Encaminhar para endoscopia alta e/ou baixa (conforme apropriado) os pacientes > 50 anos com sintomas de alarme: perda de peso, anemia, hematêmese, melena, fezes com sangramento rutilante
o História do paciente
o Exame físico — palpação superficial e profunda, ausculta, percussão, exame retal ou pélvico, pênis e testículos, verificar presença de
desidratação e icterícia
o Avaliação psicossocial — história de transtorno do estresse pós- traumático (TETP), abuso físico ou psicossocial, somatização, ansiedade, depressão, relações familiares e funcionamento
o Testes de laboratório padrão - hemograma completo para detecção de anemia e infecção, eletrólitos séricos, glicose, creatinina e ureia por causas metabólicas, testes de função hepática, lipase e amilase, particularmente em pacientes com dor abdominal alta, marcadores inflamatórios, análise de urina e urocultura para ajudar a descartar infecção urinária e cistite intersticial, sangue oculto nas fezes (paciente > 50 anos); sorologia celíaca; calprotectina
o Testes adicionais: coprocultura, ovos e parasitas, e antígeno Giardia para triagem de infecções bacterianas, parasitárias ou por protozoários; testes de gravidez em soro ou urina; testes para detectar infecção pelo H. pylori em pacientes com distúrbios do trato gastrointestinal superior (o tipo de teste dependerá da prevalência e disponibilidade dos ensaios - por exemplo, teste respiratório com ureia marcada, pesquisa do antígeno fecal ou sorologia), em certos casos com dor pélvica e abdominal inferior: esfregaços vaginais, Papanicolau, beta gonadotrofina coriónica humana, antígeno prostático específico, e citologia urinária
o Tratamento sintomático:
· Agentes antimuscarínicos
· Menta
· Manipulação da dieta - FODMAPs, dietas livres de frutose e lactose
· Outros agentes farmacológicos: antidepressivos tricíclicos (ATC) ou serotoninérgicos (inibidores seletivos da recaptação da serotonina)
o Uso de agentes narcóticos em pacientes com síndrome de dor abdominal funcional (SDAF) pode levar a desenvolver a síndrome do intestino narcótico - caracterizada pelo aumento do uso de medicamentos narcóticos para aliviar a dor e, paradoxalmente, com a aparição de hiperalgesia
o Reavaliação do paciente após 3 a 6 semanas de tratamento sintomático
o Considerar o Questionário de Alarme Psicossocial de Roma III para os Distúrbios Gastrointestinais Funcionais para identificar marcadores de distúrbio psicossocial grave [56]
o Procedimentos diagnósticos adicionais — exames radiológicos e de laboratório
o Encaminhamento ao gastroenterologista [57], clínica da dor
4.6.4 Especialista - gastroenterologista
5. Distensão abdominal
5.1 Definição e descrição
- A sensação de distensão ou plenitude abdominal pós-prandial, ou inchaço tem definição bastante vaga e difícil; O termo inglês bloating descreve uma “sensação de aumento da pressão intra-abdominal”.
- Expressões idiomáticas:
o Em inglês, “inchaço” e “distensão” são diferentes: inchaço é um sintoma enquanto distensão é uma expansão observável e mensurável do abdômen. Esta distinção não é possível em vários outros idiomas, como no espanhol.
o Nos países ocidentais, “saciedade precoce” se refere a uma sensação de enchimento excessivo do estômago assim que começa a comer, que não depende da quantidade de alimento ingerida. Pelo contrário, “o inchaço ou distensão” se refere a uma sensação de “estar cheio”, sem nenhuma relação com a ingestão de alimentos que explique esta sensação.
- Os pacientes acham frequentemente isso difícil de descrever, e podem ser usadas diferentes expressões: “ter que afrouxar a roupa,” “ver o abdômen inchado,” “se sentir desagradavelmente cheio.”
- Sintomas relacionados presentes nos pacientes – excesso de gases (flatulência), arrotos frequentes (eructações) e ruídos intestinais audíveis (borborigmos).
- A característica dos distúrbios gastrointestinais funcionais é que a sensação de inchaço tem um padrão diurno (ausente pela manhã, pior à noite) e é quase diagnóstica de uma DGIF. No entanto, quando for constante, deve ser considerada como sinal de alarme - por exemplo, de câncer de ovário ou ascite.
- A etiologia é complexa e pode envolver vários fatores: aprisionamento de ar, movimentos diafragmáticos e intestinais irregulares, hipersensibilidade visceral, etc. A circunferência abdominal do paciente pode ou não estar aumentada (isto é, distensão verdadeira), apesar do paciente sentir e estar convencido de que está aumentada. Em outras ocasiões, o/a paciente tem que desabotoar as calças ou a saia por causa da distensão.
- A distensão abdominal pode ser uma moléstia e um estorvo na vida diária, e vivida com vergonha quando acontece frequentemente.
- No trato gastrointestinal superior, o gás provem normalmente da ingestão de ar (aerofagia) ou do ar contido nos alimentos, bebidas, etc., na parte inferior do trato, os gases também são originados por fermentação (H2 e CO2).
5.2 Notas epidemiológicas
- A distensão abdominal é um distúrbio muito comum que afeta 10-30 % da população adulta.
- Em uma pesquisa domiciliar nos Estados Unidos, 16% da população declarou inchaço ou distensão, e três quartas partes a descreveram como sendo de moderada a severa. Quase a metade (43%) declarava ter usado medicamento para acalmar a sintomatologia [1]. Em um estudo na população geral no Irã, que declarava uma prevalência de 2,9 % da distensão, 96% dos pacientes com SII tiveram distensão e 60% a descreveu como o distúrbio mais molesto. Dois estudos informaram prevalência da distensão abdominal funcional de 2% e 10% segundo os critérios de Roma III e Roma II, respectivamente [58].
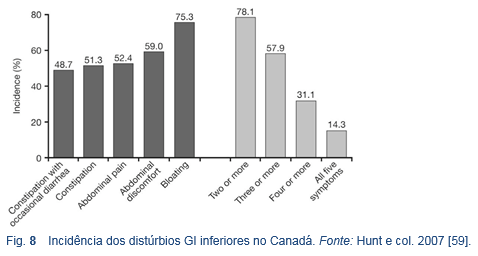
- Em um estudo no Canadá, 5% da população (2,3 % dos homens e 7,9 % das mulheres) apresentaram um ou mais distúrbios do trato digestivo inferior – excluindo aqueles só com dor abdominal. Do total, 78% dos participantes apresentavam dois ou mais distúrbios. A distensão abdominal foi o distúrbio mais frequente (75%) e a dor abdominal o mais incômodo e severo [59].
5.3 Comentários sobre sintomas / diagnósticos
- Os estudos imagiológicos são de pouco valor para estabelecer o diagnóstico da distensão abdominal. Podem ajudar a descartar uma obstrução ou patologia que pudesse predispor o paciente a uma superpopulação bacteriana no intestino delgado (SBID).
- O pessoal sanitário pode estar preocupado com que os sintomas de inchaço e distensão sejam sinais de SBID e pode iniciar uma terapia empírica para atacar a superpopulação bacteriana; a condição de SBID nesse contexto segue sendo controvertida.
- A distensão é habitualmente benigna, mas pode alterar de forma importante a capacidade do indivíduo para trabalhar e participar de atividades sociais ou recreativas. Também está relacionado ao aumento dos dias de absentismo trabalhista, consultas médicas e uso de medicamentos. As mulheres podem se sentir envergonhadas porque parecem grávidas.
- Os critérios de Roma III para distensão funcional devem incluir estes dois elementos (http://www.romecriteria.org/education/clin_algorithms.cfm):
o Dor ou desconforto abdominal recorrente por pelo menos 3 dias por mês nos últimos 3 meses
o Critérios insuficientes para o diagnóstico de dispepsia funcional, síndrome de intestino irritável, ou outro distúrbio gastrointestinal funcional
- Os critérios devem ser cumpridos nos últimos 3 meses, com início do sintoma pelo menos 6 meses antes do diagnóstico.
5.4 Diagnóstico diferencial
- Causas GI ou associações com distensão [60]:
o "Fisiológica": viagens aéreas, mudanças na dieta relacionadas com viagens, por exemplo, podem ser causa de inchaço e/ou flatulência passageira
o SII
o Aerofagia
o Anorexia e bulimia
o Gastroparesia
o Obstrução da via de saída gástrica / estenose pilórica
o Dispepsia funcional
o Fatores vinculados à dieta:
· Intolerância à lactose ou frutose
· Consumo de frutose, sorbitol, ou outros açúcares não absorvíveis
· Alta ingestão de carboidratos
· Sensibilidade ao glúten
o Doença celíaca
o Constipação crônica
o Superpopulação bacteriana no intestino delgado
o Motilidade intestinal anormal (por exemplo, esclerodermia)
o Diverticulite do intestino delgado
o Trânsito colônico anormal
- Doenças não gastrointestinais associadas com inchaço ou distensão
- Ascite - por exemplo, devida a insuficiência cardíaca congestiva, cirrose hepática, neoplasia
- Distensão devida à gravidez, tumores, etc.
- A distensão pode ser uma característica normal do ciclo menstrual
5.5 Sinais de alarme
- Idade
- Anemia
- Achados abdominais que sugerem a presença de líquido ou tumor
- Distensão visível contínua
- Perda de peso progressiva não intencional
- Coexistência de náuseas, vômitos e diarreia
- Sangramento gastrointestinal
5.6 Distensão abdominal—cascata de manejo
5.6.1 Autoajuda na distensão abdominal
o Dividir a alimentação em três refeições por dia e dois lanches. É melhor aumentar a frequência da ingestão de alimentos e reduzir a quantidade de alimentos ingerida (fazer mais refeições por dia e comer menos em cada refeição). Evitar fazer lanche antes de dormir.
o Limitar o consumo de carboidratos de difícil digestão, como feijão, leguminosas, brócolis, repolho, couve-flor e couve-de-bruxelas. Pelo contrário, é recomendado consumir carboidratos de fácil digestão, como batatas, arroz, alface, bananas, uvas e iogurte.
o Evitar o consumo de bebidas cafeinadas.
o Reduzir o consumo de alimentos e bebidas gaseificadas, como refrigerantes e cervejas.
o Introduzir fibras na dieta gradualmente durante semanas em lugar de dias, para que o corpo tenha tempo de se adaptar.
o Consumir produtos lácteos fermentados contendo probióticos com efeito benéfico comprovado sobre a sensação de inchaço.
o Limitar os alimentos contendo polióis - adoçantes artificiais como maltitol, sorbitol, xilitol e isomaltose.
o Reduzir o consumo de alimentos ricos em gordura animal e alimentos gordurosos ou frituras.
o Evitar o consumo excessivo; não se apressar, comer devagar e mastigar bem.
o Manter um índice de massa corporal saudável para alcançar o peso ideal.
o Evitar os alimentos que fermentam no estômago (podem provocar sensação de inchaço), bem como os alimentos ricos em amido, couve, leite e bebidas alcoólicas, levando em conta que a dieta deve ser sempre variada.
o Favorecer o consumo de proteínas: uma dieta baseada em proteínas e laticínios, combinada com a redução de açúcares e gorduras, melhora o inchaço.
- Estilo de vida — melhorar a prática de exercício e postura.
- Medicação – os preparos com simeticona ou carvão ativado seguem sendo utilizados no alívio dos sintomas do meteorismo e sensação de inchaço, embora sua utilidade seja questionável. Alguns estudos sobre preparos probióticos contendo espécies de bactérias como Lactobacillus e Bifidobacterias relataram melhora na sensação de distensão e flatulência [61].
5.6.2 Farmacêutico
- Farmacoterapia deve ser combinada com intervenções dietéticas/estilo de vida:
o Combinar medicamentos com mudanças no estilo de vida.
o Às vezes é recomendado medicina herbária, homeopatia, aromaterapia, mas sem qualquer evidência de eficácia
- Encaminhamento ao médico:
o Quando a distensão dura várias semanas ou se piorar.
o Na presença de certos sintomas, como diarreia ou constipação, dor abdominal, vômitos, expectoração com sangue, perda de peso, etc.
o A distensão pode indicar causas mais preocupantes se acompanhada de perda de peso, diarreia, dor abdominal, que aparecem especialmente após a ingestão de alimentos, também quando há tumor abdominal.
o A ausência total de passagem de gases ou fezes, acompanhada de dor abdominal severa, requer consulta urgente.
5.6.3 Médico de atenção primária
- Manejo, caso nenhuma causa aparente tenha sido encontrada:
o Dieta — ensaio de exclusão específico. Depois, teste de provocação com lactose, dieta FODMAP [32], evitar os alimentos alergênicos; probióticos. Mas só deve ser explorada uma mudança de cada vez.
o As terapias psicológicas —hipnose tem demonstrado aliviar a distensão nos pacientes com SII; terapia comportamental pode ser útil em pacientes com aerofagia.
5.6.4 Especialista
- Descartar doença orgânica sugerida por sintomas comórbidos.
- Prestar atenção à dieta - alimentos flatulentos e bebidas efervescentes.
- Prestar atenção à postura.
- Considerar os probióticos.
- Individualizar o tratamento.
- Considerar a superpopulação bacteriana – exames adequados.
- Considerar a possibilidade de laxantes se o paciente estiver constipado.
- Considerar uma dose baixa de antidepressivos tricíclicos [62].
- Considerar a hipnoterapia.
- Considerar a neostigmina [63]
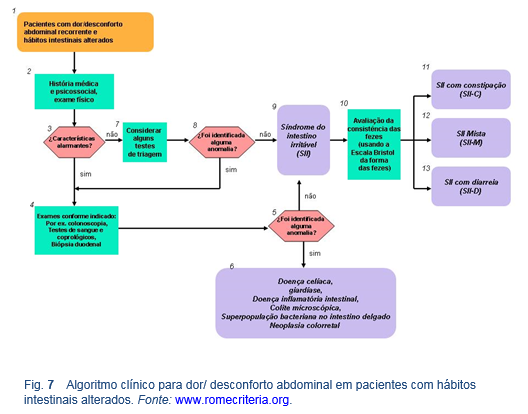
6. Constipação
6.1 Definição e descrição
Esta seção é focada mais na constipação funcional do que na SII— dor abdominal acompanhada de alterações evacuativas. Na prática clínica, os termos “constipação funcional” e “constipação crônica” são geralmente usados de forma intercambiável, reconhecendo a natureza crônica dos sintomas e deixando de lado a SII. A presença de dor abdominal inferior proeminente costuma diferenciar uma SII da constipação, embora na prática seja difícil fazer a distinção.
- A constipação é uma condição aguda ou crônica na qual evacuações intestinais ocorrem com menos frequência do que o usual, ou quando as fezes são duras, secas e sua expulsão é dolorosa ou difícil, ou se a evacuação é incompleta ou prolongada — sinônimos: disquesia; obstipação (constipação pertinaz resistente aos tratamentos habituais); constipação retal; constipação por trânsito lento.
- A impactação fecal constitui uma coleção de matérias fecais duras e secas acumuladas no cólon ou reto.
- Os sintomas da constipação incluem:
o Esforço defecatório ou desconfortos durante a evacuação intestinal
o Evacuações menos frequentes do que o usual
o Fezes mais duras, granulosas ou secas do que o usual
o Cãibras ou distensão estomacal
o Desconforto ou dor na parte inferior das costas ou estômago
o Sensação de esvaziamento incompleto após evacuação
o Náuseas, irritabilidade, diminuição do apetite
o Cansaço / fadiga
6.2 Notas epidemiológicas
- Em um estudo, foi observado que 5% da população canadense (2% dos homens e 8% das mulheres) apresentavam um ou mais distúrbios GI inferiores; 51% apresentava constipação [59].
- Em um estudo populacional no México (entrevistas realizadas por médicos treinados no uso dos questionários Roma II/atenção médica/medicação e Escala do Centro para Estudos Epidemiológicos da Depressão), os DGIFs mais frequentes foram: SII: 16% (IC 95%, 12,9 - 19,5); distensão funcional: 11% (IC 95%, 8,2 - 13,9); distúrbios intestinais funcionais não especificados: 11% (IC 95%, 8,0 - 13,6); constipação funcional: 7% (IC 95%, 5.3 - 10.1). A pirose não estudada foi também muito comum em 20% (IC 95%, 16,2 - 23,4) [64].
- A prevalência geral da constipação nos Estados Unidos é de aproximadamente 15% [65].
- A constipação funcional, conforme definição dos critérios de Roma, afeta cerca de 8% da população [66].
6.3 Comentários sobre sintomas / diagnósticos
- A seguir são enumerados os critérios Roma III para constipação funcional (presença de dois ou mais):
o Esforço excessivo em, no mínimo, 25% das evacuações
o Fezes com pequenas ondulações ou endurecidas em pelo menos 25% das evacuações
o Sensação de evacuação incompleta em pelo menos 25% das evacuações
o Sensação de obstrução/bloqueio anorretal em pelo menos 25% das evacuações
o Uso de manobras manuais para facilitação em pelo menos 25% das evacuações (por exemplo: evacuação digital, suporte do assoalho pélvico)
o Menos de três evacuações por semana
o Fezes soltas raramente são encontradas em pacientes que não usam laxantes
o Não existem critérios suficientes para o diagnóstico de SII
o Critérios preenchidos nos últimos 3 meses com início dos sintomas pelo menos 5 meses antes do diagnóstico
6.4 Diagnóstico diferencial
- A síndrome de intestino irritável com constipação predominante (SII-C) deve ser considerada nos casos de constipação crônica com dor abdominal.
- Constipação induzida por medicamentos.
- Várias anomalias anatômicas foram vinculadas às dificuldades para evacuar, como rectocele, intussuscepção e enterocele; mas são, normalmente, fatores secundários e não causativos.
- Hipotireoidismo—letargo, aumento de peso, intolerância ao frio.
6.5 Sinais de alarme
- Alterações recentes dos hábitos intestinais
- Perda de peso
- Sangramento retal
- Idade > 50 anos
- História familiar de câncer colorretal
6.6 Constipação — cascata de manejo
6.6.1 Autocuidado na constipação
- Autodiagnóstico— Os hábitos intestinais variam de acordo à dieta e, portanto, conforme a geografia e a etnia, mas um adulto que não teve evacuações durante 3 dias, ou 4 dias no caso de uma criança, é considerado constipado. No entanto, a frequência costuma descrever inadequadamente o problema de um paciente, que pode estar mais relacionado com dificuldade para evacuar ou com sensação de evacuação incompleta.
- Sinais de alarme —consultar o médico em caso de:
o Alteração súbita dos hábitos, especialmente se > 40 anos
o Movimentos intestinais dolorosos
o Fezes com manchas de sangue, escuras ou alcatroadas
o Precisar usar laxantes regularmente (cada 2-3 dias ou mais)
o Constipação é acompanhada de sensação de cansaço ou desconforto, vômitos, perda de peso, dores de cabeça, febre
o Sintomas de constipação durante > 7 dias sem causa óbvia
o Vazamento de fezes líquidas ou amolecidas pelo ânus
- Estratégias de autocuidado:
o Dieta:
· Pacientes que sofrem de constipação não devem deixar de tomar o café da manhã, quando o reflexo gastrocólico está no seu melhor momento.
· Incluir alimentos ricos em fibra na dieta — por exemplo, frutas e legumes, leguminosas, grãos inteiros e sementes.
· Aumentar gradualmente a quantidade de fibra na dieta para evitar distensão e eructações — se o paciente sentir que a fibra exacerba seus distúrbios (como pode acontecer com SII-C e trânsito lento), deve evitar o consumo excessivo de fibras.
· Escolher frutas ricas em pectina, como maçãs, morangos, lichia ou peras, para aumentar o volume das fezes e facilitar a evacuação.
· Consumir produtos lácteos fermentados contendo probióticos com efeito benéfico comprovado sobre a constipação.
· Beber aproximadamente dois litros de agua potável por dia — reduzir o consumo de bebidas cafeinadas, alcoólicas e açucaradas.
· Reduzir o consumo de alimentos ricos em gordura animal, alimentos gordurosos e fritos.
· Limitar o consumo de açúcares refinados — como balas e sobremesas pesadas.
· Regularizar os horários das comidas e hábitos de alimentação.
o Exercício e estresse:
· Tratar de exercitar em nível moderado durante pelo menos 30 minutos por dia.
· Aprender e aplicar técnicas de relaxação para aliviar o estresse.
· Praticar um estilo de vida saudável — fazer exercício regularmente e não fumar.
· Evitar o estresse — aprender a se relaxar melhorar os padrões de sono, fazer exercício de maneira regular, praticar respiração profunda e adotar boas técnicas de manejo do tempo.
o Movimento intestinal – idas ao banheiro:
· Não ignore o desejo de evacuação urgente.
· A posição no vaso sanitário pode afetar a função intestinal— deve ficar ligeiramente inclinado para a frente, com a espalda reta e os pés apoiados.
· Esperar uma ação intestinal regular diária ou cada dois dias.
o Consultar seu médico / farmacêutico caso alguma afecção médica ou medicamento provoque constipação.
o Reduzir no mínimo o uso de medicação e se concentrar nas mudanças de longo prazo na dieta e no estilo de vida.
o Agentes de volume simples — suplementos de fibra, tais como ispaghula, goma guar, psyllium (ispaghula ou ispagol), sterculia; devem ser ingeridos com quantidades adequadas de líquido.
o Amolecedores de fezes — docusato, poloxalcol; são laxantes moderados extensamente usados que podem ser úteis para crianças, embora exista pouca evidência sobre eles.
o Supositórios de glicerina — no caso de dificuldade com a lavagem retal.
6.6.2 Farmacêutico
o Conferir a possibilidade de constipação induzida por fármacos – opioides, tratamento com ferro, antiácidos à base de cálcio, antidepressivos tricíclicos, antipsicóticos, quimioterapia, medicamentos. Anticolinérgicos, antiparkinsonianos, medicamentos antidiarreicos que retardam o trânsito intestinal, argila, ou silicatos
o Laxantes tradicionais de fácil obtenção são o tratamento de primeira linha, mas estão associados a altas taxas de insatisfação [67].
o Laxantes estimulantes como o sene, e laxantes osmóticos, como a lactulose, podem causar dor abdominal e eliminação de fezes aquosas seguidas por vários dias sem evacuação, o que pode ser mal interpretado como constipação, resultando em doses adicionais e laxação excessiva
o Supositórios de glicerina.
o Com instruções adequadas, a maioria das vezes é possível manejar a constipação sem medicação.
6.6.3 Médicos de atenção primária
o Na ausência de características de alarme, o teste diagnóstico rotineiro não é recomendado em todos os pacientes constipados.
o Se houver um ou mais sinais de alarme, encaminhar para colonoscopia; a colonoscopia não é um teste diagnóstico a ser utilizado se não houver sinais de alarme.
o História e exame físico do paciente
o Descrição do padrão de defecação — frequência e forma das fezes (Escala Bristol para forma das fezes - Bristol Stool Form Scale, BSFS)
o Medidas adotadas para melhorar a situação e resultados
o Hemograma completo, velocidade de eritrossedimentação, proteína C reativa para descartar sangramento intestinal oculto ou inflamação
o Alteração da dieta e do estilo de vida
o Agentes de volume, laxantes simples
o Encaminhar para uma avaliação GI se a constipação não melhorar
o Considerar técnica de biofeedback para corrigir a dissinergia do assoalho pélvico
6.6.4 Especialista
Ver Diretrizes da WGO sobre constipação em: (http://www.worldgastroenterology.org/constipation.html).
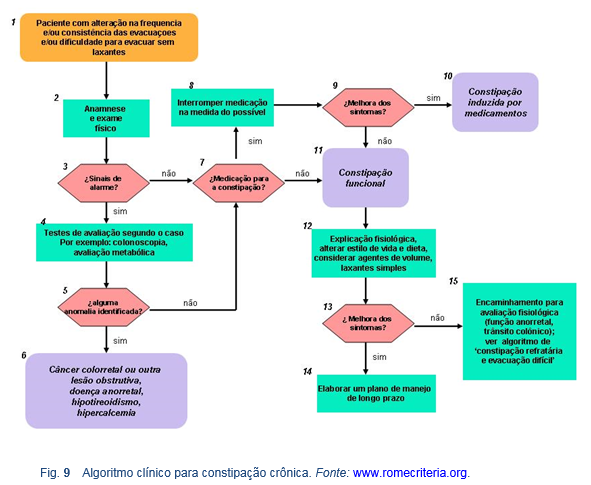
Notas:
· Isto provavelmente seja ultrapassado por novos medicamentos prescritos, e há crescente ceticismo quanto à possibilidade dos testes diagnósticos mudarem a situação.
· Medicamentos prescritos para pacientes com distúrbios persistentes que já tentaram agentes de venda livre: a linaclotide foi aprovada nos Estados Unidos e na União Europeia para tratamento da constipação idiopática crônica e SII-C nos adultos; prucaloprida foi aprovada na União Europeia e países da Ásia e América Latina para tratamento da constipação crônica, e lubiprostona foi aprovada para constipação crônica e SII-C nos Estados Unidos.
· Há alguns enfoques novos: a biorretroalimentação (biofeedback) para casos de dissinergia e a estimulação sacral para casos de inércia. A cirurgia deve ser considerada muito excepcionalmente, e somente em centros com muita experiência.
Referências
- Drossman DA, Li Z, Andruzzi E, et al. U.S. householder survey of functional gastrointestinal disorders. Prevalence, sociodemography, and health impact. Dig Dis Sci 1993;38:1569–80.
- Hungin AP, Whorwell PJ, Tack J, Mearin F. The prevalence, patterns and impact of irritable bowel syndrome: an international survey of 40,000 subjects. Aliment Pharmacol Ther 2003;17:643–50.
- Kennedy TM, Jones RH, Hungin AP, O’Flanagan H, Kelly P. Irritable bowel syndrome, gastrooesophageal reflux, and bronchial hyper-responsiveness in the general population. Gut 1998;43:770–4.
- Quigley EM, Locke GR, Mueller-Lissner S, et al. Prevalence and management of abdominal cramping and pain: a multinational survey. Aliment Pharmacol Ther 2006;24:411–9.
- Mueller-Lissner S, Quigley EM, Helfrich I, Schaefer E. Drug treatment of chronic-intermittent abdominal cramping and pain: a multi-national survey on usage and attitudes. Aliment Pharmacol Ther 2010;32:472–7.
- Bommelaer G, Poynard T, Le Pen C, et al. Prevalence of irritable bowel syndrome (IBS) and variability of diagnostic criteria. Gastroenterol Clin Biol 2004;28:554–61.
- Sandler RS, Stewart WF, Liberman JN, Ricci JA, Zorich NL. Abdominal pain, bloating, and diarrhea in the United States: prevalence and impact. Dig Dis Sci 2000;45:1166-71.
- Kruis W, Thieme C, Weinzierl M, Schüssler P, Holl J, Paulus W. A diagnostic score for the irritable bowel syndrome. Its value in the exclusion of organic disease. Gastroenterology 1984;87:1–7.
- Weber FH, McCallum RW. Clinical approaches to irritable bowel syndrome. Lancet 1992; 340: 1447–52.
- Digesu GA, Panayi D, Kundi N, Tekkis P, Fernando R, Khullar V. Validity of the Rome III Criteria in assessing constipation in women. Int Urogynecol J 2010;21:1185–93.
- Bouras EP, Tangalos EG. Chronic constipation in the elderly. Gastroenterol Clin North Am 2009;38:463–80.
- El-Serag HB. Time trends of gastroesophageal reflux disease: a systematic review. Clin Gastroenterol Hepatol 2007;5:17–26.
- Corley DA, Kubo A. Body mass index and gastroesophageal reflux disease: a systematic review and meta-analysis. Am J Gastroenterol 2006;101:2619–28.
- Sharma PK, Ahuja V, Madan K, Gupta S, Raizada A, Sharma MP. Prevalence, severity, and risk factors of symptomatic gastroesophageal reflux disease among employees of a large hospital in northern India. Indian J Gastroenterol 2011;30:128–34.
- Jafri N, Jafri W, Yakoob J, Islam M, Manzoor S, Jalil A, Hashmi F. Perception of gastroesophageal reflux disease in urban population in Pakistan. J Coll Physicians Surg Pak 2005;15:532–4.
- Zhou H, Yao M, Cheng GY, Chen YP, Li DG. Prevalence and associated factors of functional gastrointestinal disorders and bowel habits in Chinese adolescents: a school-based study. J Pediatr Gastroenterol Nutr 2011;53:168–73.
- Bremner AR, Sandhu BK. Recurrent abdominal pain in childhood: the functional element. Indian Pediatr 2009;46:375–9.
- Devanarayana NM, Mettananda S, Liyanarachchi C, et al. Abdominal pain-predominant functional gastrointestinal diseases in children and adolescents: prevalence, symptomatology, and association with emotional stress. J Pediatr Gastroenterol Nutr 2011;53:659–65.
- Devanarayana NM, Adhikari C, Pannala W, Rajindrajith S. Prevalence of functional gastrointestinal diseases in a cohort of Sri Lankan adolescents: comparison between Rome II and Rome III criteria. J Trop Pediatr 2011;57:34–9.
- Wang A, Liao X, Xiong L, et al. The clinical overlap between functional dyspepsia and irritable bowel syndrome based on Rome III criteria. BMC Gastroenterol 2008;8:43.
- Kaji M, Fujiwara Y, Shiba M, et al. Prevalence of overlaps between GERD, FD and IBS and impact on health-related quality of life. J Gastroenterol Hepatol 2010;25:1151–6.
- Altintaş E, Senli MS, Sezgin O. Prevalence of celiac disease among dyspeptic patients: a community-based case–control study. Turk J Gastroenterol 2008;19:81–4.
- Eliakim R, Cohen A, Ginsberg G, Hammerman-Rozenberg R, Stessman J. The Jerusalem 70 year olds longitudinal study: gastrointestinal findings. Isr J Med Sci 1996;32:634–8.
- Madrid AM, Quera R, Defillippi CL, Defillippi C. Prevalence of IBS in the Chilean population. Gastroenterol Latinoam 2005;16:392.
- Madrid AM, Landskron G, Klapp G, Reyes A, Pizarro C, Defilippi C. Lactulose hydrogen breath test and functional symptoms in pediatric patients. Dig Dis Sci 2012;57:1330–5.
- Quigley EM, Abdel-Hamid H, Barbara G, et al. A global perspective on irritable bowel syndrome. A consensus statement of the World Gastroenterology Organisation Summit Task Force on irritable bowel syndrome. J Clin Gastroenterol 2012;46:356–66.
- Okeke EN, Ladep NG, Adah S, Bupwatda PW, Agaba EI, Malu AO. Prevalence of irritable bowel syndrome: a community survey in an African population. Ann Afr Med 2009;8:177–80.
- Olubuyide IO, Olawuyi F, Fasanmade AA. A study of irritable bowel syndrome diagnosed by Manning criteria in an African population. Dig Dis Sci 1995;40:983–5.
- Gibson PR, Shepherd SJ. Food choice as a key management strategy for functional gastrointestinal symptoms. Am J Gastroenterol 2012;107: 657–66.
- Kehar M, Yadav SP, Sachdeva A. Constipation in children. J Int Med Sci Acad 2012;25:31–3.
- Drossman DA, Funch-Jensen P, Janssens J, Talley NJ, Thompson WG, Whitehead WE. Identification of subgroups of functional bowel disorders. Gastroenterol Int 1990;3:159–72.
- Gibson PR, Shepherd SJ. Evidence-based dietary management of functional gastrointestinal symptoms: The FODMAP approach. J Gastroenterol Hepatol 2010;25:252–8.
- Galmiche JP, Clouse RE, Bálint A, et al. Functional esophageal disorders. Gastroenterology 2006;130:1459–65.
- Dent J, Vakil N, Jones R, et al. Accuracy of the diagnosis of GORD by questionnaire, physicians and a trial of proton pump inhibitor treatment: the Diamond Study. Gut 2010;59:714–21.
- Goh KL. Gastroesophageal reflux disease in Asia: A historical perspective and present challenges. J Gastroenterol Hepatol 2011;26 Suppl 1:2–10.
- Mahadeva S, Raman MC, Ford AC, et al. Gastro-oesophageal reflux is more prevalent in Western dyspeptics: a prospective comparison of British and South-East Asian patients with dyspepsia. Aliment Pharmacol Ther 2005;21:1483–90.
- Kang JY, Ho KY. Different prevalences of reflux oesophagitis and hiatus hernia among dyspeptic patients in England and Singapore. Eur J Gastroenterol Hepatol 1999;11:845–50.
- Ho KY, Ng WL, Kang JY, Yeoh KG. Gastroesophageal reflux disease is a common cause of noncardiac chest pain in a country with a low prevalence of reflux esophagitis. Dig Dis Sci 1998;43:1991–7.
- Wu JC, Chan FK, Ching JY, Leung WK, Lee YT, Sung JJ. Empirical treatment based on “typical” reflux symptoms is inappropriate in a population with a high prevalence of Helicobacter pylori infection. Gastrointest Endosc 2002;55:461–5.
- Goh KL. Clinical and epidemiological perspectives of dyspepsia in a multiracial Malaysian population. J Gastroenterol Hepatol 2011;26 Suppl 3:35–8.
- Mahadeva S, Chia YC, Vinothini A, Mohazmi M, Goh KL. Cost-effectiveness of and satisfaction with a Helicobacter pylori “test and treat” strategy compared with prompt endoscopy in young Asians with dyspepsia. Gut 2008;57:1214–20.
- Ho KY, Gwee KA, Khor CJ, Selamat DS, Wai CT, Yeoh KG. Empirical treatment for the management of patients presenting with uninvestigated reflux symptoms: a prospective study in an Asian primary care population. Aliment Pharmacol Ther 2005;21:1313–20.
- Goh KL, Wong HT, Lim CH, Rosaida MS. Time trends in peptic ulcer, erosive reflux oesophagitis, gastric and oesophageal cancers in a multiracial Asian population. Aliment Pharmacol Ther 2009;29:774–80.
- Goh KL. Changing trends in gastrointestinal disease in the Asia-Pacific region. J Dig Dis 2007;8:179–85.
- Thomas V, Rangan K, Kumar S. Occurrence of functional heartburn in patients with symptoms of gastroesophageal reflux disease (GERD) not responding to proton pump inhibitors (PPI) [abstract]. Am J Gastroenterol 2011;106 Suppl 2:S25.
- Gao Y, Hu N, Han X, et al. Family history of cancer and risk for esophageal and gastric cancer in Shanxi, China. BMC Cancer 2009;9:269.
- Sheen E, Triadafilopoulos G. Adverse effects of long-term proton pump inhibitor therapy. Dig Dis Sci 2011;56:931–50.
- Berardi RR, ed. Handbook of nonprescription drugs: an interactive approach to self-care. 16th ed. Washington, DC: American Pharmacists Association, 2009.
- Kahrilas PJ, Shaheen NJ, Vaezi MF. American Gastroenterological Association medical position statement on the management of gastroesophageal reflux disease. Gastroenterology 2008;135:1383–91. Available at: http://www.gastrojournal.org/article/S0016-5085(08)01606-5/fulltext.
- Smith L. Updated ACG guidelines for diagnosis and treatment of GERD. Am Fam Physician 2005;71:2376–82. Available at: http://www.aafp.org/afp/2005/0615/p2376.html.
- Gupta V, Moshiree B, Verne GN. Treatment of pain symptoms in irritable bowel syndrome patients. Drugs Today (Barc) 2004;40:829–36.
- Mertz HR. Irritable bowel syndrome. N Engl J Med 2003;349:2136–46.
- Gibson PR. Food intolerance in functional bowel disorders. J Gastroenterol Hepatol 2011;26 Suppl 3:128–31.
- Staudacher HM, Whelan K, Irving PM, Lomer MC. Comparison of symptom response following advice for a diet low in fermentable carbohydrates (FODMAPs) versus standard dietary advice in patients with irritable bowel syndrome. J Hum Nutr Diet 2011;24:487–95.
- Dorn SD, Meek PD, Shah ND. Increasing frequency of opioid prescriptions for chronic abdominal pain in US outpatient clinics. Clin Gastroenterol Hepatol 2011;9:1078–85.
- Rome Foundation. Appendix D: Rome III psychosocial alarm questionnaire for the functional GI disorders. In: Drossman DA, ed. Rome III: the functional gastrointestinal disorders. 3rd ed. MacLean, VA: Degnon Associates, 2006: 953–9. Available at: http://www.romecriteria.org/pdfs/PsychoAlarmQ.pdf.
- World Gastroenterology Organisation. World Gastroenterology Organisation Global Guidelines. Irritable bowel syndrome: a global perspective. April 2009. Available at: http://www.worldgastroenterology.org/irritable-bowel-syndrome.html.
- Daneshpajouhnejad P, Keshteli AH, Sadeghpour S, Ardestani SK, Adibi P. Bloating in Iran: SEPAHAN systematic review no. 4. Int J Prev Med 2012;3(Suppl 1):S26–33.
- Hunt RH, Dhaliwal S, Tougas G, et al. Prevalence, impact and attitudes toward lower gastrointestinal dysmotility and sensory symptoms, and their treatment in Canada: A descriptive study. Can J Gastroenterol 2007;21:31–7.
- Lacy BE, Gabbard SL, Crowell MD. Pathophysiology, evaluation, and treatment of bloating: hope, hype, or hot air? Gastroenterol Hepatol (N Y) 2011;7:729–39.
- World Gastroenterology Organisation. World Gastroenterology Organisation Global Guidelines. Probiotics and prebiotics. October 2011. Available at: http://www.worldgastroenterology.org/probiotics-prebiotics.html.
- Drossman DA, Toner BB, Whitehead WE, et al. Cognitive-behavioral therapy versus education and desipramine versus placebo for moderate to severe functional bowel disorders. Gastroenterology 2003;125:19–31.
- Accarino A, Perez F, Azpiroz F, Quiroga S, Malagelada JR. Intestinal gas and bloating: effect of prokinetic stimulation. Am J Gastroenterol 2008;103:2036–42.
- López-Colombo A, Morgan D, Bravo-González D, Montiel-Jarquín A, Méndez-Martínez S, Schmulson M. The epidemiology of functional gastrointestinal disorders in Mexico: a population-based study. Gastroenterol Res Pract 2012;2012:606174.
- Higgins PD, Johanson JF. Epidemiology of constipation in North America: a systematic review. Am J Gastroenterol 2004;99:750–9.
- Longstreth GF, Thompson WG, Chey WD, Houghton LA, Mearin F, Spiller RC. Functional bowel disorders. Gastroenterology 2006;130:1480–91.
- Johanson JF, Kralstein J. Chronic constipation: a survey of the patient perspective. Aliment Pharmacol Ther 2007;25:599–608.















