1. Introducción
Esta guía se refiere al tema de un Día Mundial de la Salud Digestiva (DMSD) es el primero en tomar cuatro síntomas gastrointestinales (GI) clave como punto de partida: acidez/pirosis, dolor/molestias abdominales, sensación de distensión abdominal y estreñimiento. Otra peculiaridad es que es la única que ofrece cuatro niveles de atención con un enfoque en cascada: la autoatención con productos de venta libre, el punto de vista del farmacéutico, la perspectiva del médico de atención primaria - donde los síntomas tienen un papel primordial en la presentación del paciente - y finalmente la visión del especialista. El objetivo es proporcionar otra pauta específica que se pueda aplicar a nivel mundial y que sirva para manejar los motivos de consulta GI comunes, problemáticos, aunque no invalidantes. En la elaboración de esta guía se contó con la colaboración de equipo de gastroenterólogos y expertos en atención primaria, así como la Federación Farmacéutica Internacional (FIP).
Síntomas gastrointestinales (GI) - con la posible excepción de la acidez o pirosis, por lo general los síntomas gastrointestinales aparecen como cuadros crónicos o recurrentes que se atribuyen a faringe, esófago, estómago, vías biliares, intestino, o ano-recto. Si bien se cuenta con algunos datos sobre la epidemiología de cada síntoma individual, en realidad hay más información sobre grupos o agrupaciones de síntomas: los trastornos gastrointestinales funcionales (TGIF) o trastornos funcionales digestivos. Se trata de trastornos que a la fecha no han sido explicados por anomalías estructurales o bioquímicas; afectan a un gran segmento de la población, y motivan una gran parte de las consultas en atención primaria y en la práctica gastroenterológica. Siguiendo determinados criterios de síntomas, un consenso multinacional los categorizó en trastornos gastrointestinales funcionales [1].
Se dispone de relativamente poca información sobre la epidemiología de cada síntoma individual (con la excepción del estreñimiento), aunque sí hay bastante información sobre los síndromes TGIF. Estos últimos se utilizan con frecuencia como sustituto de los síntomas individuales en toda esta guía, por ejemplo: enfermedad por reflujo gastroesofágico (ERGE) en vez de pirosis o acidez estomacal/gástrica, o síndrome de intestino irritable (SII) en vez de dolor abdominal/ sensación de distensión abdominal.
Al abordar cualquier trastorno en la comunidad, es importante distinguir entre los problemas GI diagnosticados y los no diagnosticados, hay mucha gente de personas que tienen problemas y a quienes no se les ha dado un diagnóstico específico [2]. Hay evidencia que sugiere que en realidad sólo 50% de los enfermos con dispepsia consultan al médico [3]. Los motivos de consulta pueden ser el elemento que determina la conducta que éste decida adoptar.
Para el manejo de estos problemas gastrointestinales resulta importante conocer la epidemiología local o regional de la enfermedad, considerando la prevalencia de enfermedades parasitarias, como lombrices o Giardias y virus, así como la incidencia de enfermedades malignas. Por ejemplo, para el diagnóstico diferencial en México se debe considerar la giardiasis, en el sudeste de Asia los virus de la hepatitis, y en las regiones del sur de los Andes el cáncer gástrico y de vesícula biliar.
También hay aspectos culturales y religiosos que inciden en el tipo de reacción que tiene el paciente ante los síntomas: la población japonesa es conocida por su tolerancia al dolor; en otras culturas, soportar el dolor u otras molestias puede considerarse como una especie de sacrificio que puede ser beneficioso para el alma y la vida del más allá. El tener que hacer frente a factores de estrés ambiental o psicológico - como la guerra, la migración, el hambre, el abuso sexual o el acoso - puede incidir en gran medida en la causalidad de las enfermedades y la aparición de síntomas. Por último, en algunas culturas, los alimentos picantes constituyen un verdadero problema.
1.1 Epidemiología de los síntomas gastrointestinales funcionales
Las diferencias en las tasas de incidencia de síntomas abdominales comunicadas por los diferentes países deben ser interpretadas con cautela, ya que es posible que reflejen diferencias culturales, idiomáticas, o en la forma en que sus poblaciones expresan la enfermedad, además de posibles diferencias metodológicas [4].
Es probable que las diferencias culturales determinen diferencias en [5]:
- Percepción de los síntomas: las diferencias en las ideas e inquietudes
- Concurrencia a consulta médica (incluyendo el acceso a la atención)
- Uso de medicación
- Tipos y patrones de tratamiento preferidos
- Expectativas en cuanto a los resultados del tratamiento
- Disponibilidad relativa de medicamentos de venta libre y con receta
1.1.1 Norte América/Estados Unidos
En 1993, Drossman y col. [1] comunicaron los datos de una encuesta de jefes de familia en los Estados Unidos sobre la prevalencia de 20 trastornos gastrointestinales funcionales, según los criterios (Roma) multinacionales de diagnóstico.
♦ Sesenta y nueve por ciento de los pacientes relataron haber tenido al menos uno de los 20 trastornos gastrointestinales funcionales en los 3 meses anteriores. Los síntomas se atribuyeron a cuatro grandes regiones anatómicas, con una superposición considerable:
o Intestinales: 44%
o Esofágicos: 42%
o Gastroduodenales: 26%
o Anorrectales: 26%
♦ Las mujeres reportaron mayor frecuencia de disfagia, síndrome de colon irritable, estreñimiento, dolor abdominal y dolor biliar que los hombres.
♦ Los varones presentaron mayor frecuencia de sensación de distensión que las mujeres.
♦ A excepción de la incontinencia, la comunicación de los síntomas disminuyó con la edad.
♦ El bajo nivel socioeconómico y educativo, así como los bajos ingresos, se acompañaron de una mayor frecuencia de quejas de síntomas.
1.1.2 Europa/Países de occidente
♦ Se estima que los trastornos funcionales del tracto gastrointestinal aquejan hasta el 30% de la población adulta en los países de occidente [6,7] y se los reconoce como una causa frecuente de dolor abdominal. Sólo 20-50% de estos síntomas pueden ser atribuidos formalmente a SII [1,8].
♦ En el SII, el dolor y / o malestar abdominal constituyen el síntoma central; otros síntomas intestinales son los trastornos de los hábitos intestinales, pudiendo dominar el estreñimiento o la diarrea, o alternarse entre ambos, así como sensación de distensión abdominal, hinchazón/distensión objetiva, o flatulencia [8, 9].
♦ El término “SII” parece limitarse fundamentalmente al mundo anglosajón, donde tal vez sea utilizado exageradamente para describir vagamente ciertos síntomas funcionales. En otros países los pacientes relatan quejas similares, refiriéndolas generalmente como calambres y dolor abdominal, malestar abdominal, o trastorno abdominal [4].
♦ El estreñimiento crónico es el síntoma gastrointestinal funcional más común en las poblaciones europeas, ya que casi una de cada cinco personas tiene ese diagnóstico, dependiendo de los criterios que se utilice. Existe controversia en cuanto al valor de la aplicación estricta de los criterios de Roma III para el diagnóstico de estreñimiento, con escasa validez de constructo y una serie que informa una tasa de falsos negativos del 10% [10]. Entre la población de edad avanzada e institucionalizada, más del 50% de los pacientes requieren laxantes [11].
♦ Los síntomas de ERGE son cada vez más frecuentes en los Estados Unidos, así como en el resto del mundo. En los Estados Unidos, El-Serag [12] ha informado un aumento del 4% anual en la prevalencia de síntomas semanales de ERGE. Gran parte de este incremento tiene que ver con el aumento de peso y cambios en otros factores de estilo de vida observados en las poblaciones europeas y norteamericanas, especialmente las urbanas [13].
1.1.3 Asia
♦ Un estudio reciente informó una prevalencia del 16% de la ERGE en la población adulta urbana en el norte de la India, una cifra similar a la observada en otros países industrializados [14].
♦ Una encuesta realizada en Pakistán relata una prevalencia global de síntomas de reflujo gastroesofágico de 24%; 58% de los casos eran hombres [15]. Las prevalencias de síndrome de intestino irritable, estreñimiento funcional, y diarrea funcional fueron 20%, 25% y 5%, respectivamente, entre los estudiantes chinos. Según los hallazgos, entre los estudiantes, las mujeres mueven el intestino con menor frecuencia que los hombres (P < 0,01) [16]. Los estudios realizados en Asia sugieren que las infecciones gastrointestinales como la giardiasis son causas comunes de dolor abdominal recurrente, pero que el dolor abdominal funcional también es frecuente [17]. Los trastornos funcionales digestivos en los que predomina el dolor abdominal afectan a 13% de los niños de 10 a 16 años y constituyen un importante problema de salud en Sri Lanka; entre 2.180 niños encuestados, se observó SII en 107 (4,9%), dispepsia funcional en 54 (2,5%), dolor funcional abdominal en 96 (4,4 %), y migraña abdominal en 21 (1,0%) [18]. En otro estudio realizado en Sri Lanka se constataron enfermedades GI funcionales en más de una cuarta parte de los adolescentes en el grupo de estudio, siendo el SII la entidad más común [19]. La superposición entre ERGE, dispepsia funcional, y SII es frecuente y empeora la calidad de vida relacionada con la salud en los sujetos asiáticos. El síntoma que habitualmente comparten estos trastornos es la plenitud postprandial [20,21]. En algunas zonas, como Turquía, la enfermedad celíaca es una de las patologías a descartar en los pacientes dispépticos [22].
♦ En una encuesta poblacional longitudinal de sujetos de 70 años de edad realizada en Jerusalén, hasta una tercera parte declaró presentar síntomas del tracto gastrointestinal superior, principalmente acidez, mientras que el 10% reportó haber presentado dolor abdominal la semana anterior; en menos de 1% el dolor se presenta en los cuadrantes inferiores del abdomen [23].
1.1.4 América Latina — síntomas GI funcionales
♦ En un estudio realizado en Chile utilizando los criterios de Roma II [24] en sujetos mayores de 20 años, se comunicaron los siguientes hallazgos:
o Síntomas digestivos 67%; criterios de SII 26% (una alta incidencia en comparación con otros datos de América Latina), con una media de edad de inicio de 41,3 (rango 20-66), y con una edad media de inicio de los síntomas de 26,5 años de edad.
o Pacientes con síntomas que acuden a consulta médica: 43%.
o En el grupo con SII se constataron más colecistectomías (30,4%) frente a 13,7% en el grupo sin SII (Chile tiene una alta incidencia de cáncer de vesícula biliar).
o No se encontraron diferencias en relación con el nivel socioeconómico, zona geográfica, o antecedentes familiares de este síndrome.
♦ Madrid y col. [25] también informaron que la prueba de hidrógeno espirado con lactulosa resultó positiva con mayor frecuencia en los niños con síntomas funcionales digestivos.
♦ Los subgrupos de pacientes con SII incluyen: diarrea funcional (7%), estreñimiento funcional (9%), y distensión abdominal funcional (23%), observándose una mayor incidencia en las mujeres.
♦ La costumbre de mascar hoja de coca puede ser motivo de preocupación en la población de los Andes porque puede entrañar patología esofágica, y también por su relación con trastornos de colon, como megacolon o estreñimiento.
1.1.5 África—Síntomas GI funcionales
Si bien en África obviamente también la gente padece síntomas GI funcionales, hay grandes lagunas en los datos [26–28].
1.2 Cascadas de la WGO
La Organización Mundial de Gastroenterología (WGO) ha desarrollado cascadas de diagnóstico y tratamiento que presenta en sus guías, con el fin de formular recomendaciones que tengan en cuenta los recursos disponibles en cada instancia, en lugar de centrarse en un patrón oro a aplicar mundialmente. Sin embargo, para esta guía se eligió un enfoque diferente, basado en los puntos de atención: desde el auto- cuidado, pasando por el farmacéutico, el médico generalista o de familia, y, por último, el gastroenterólogo especialista. Para éste último aquí no se ofrecen demasiadas instrucciones, ya que en Internet y en la literatura hay suficiente material disponible; para ahondar en detalles, esta guía va proporcionando las referencias pertinentes.
Los pacientes que están recibiendo algún medicamento deben consultar al farmacéutico para ver si las opciones de automedicación mencionadas en este documento tienen alguna contraindicación declarada o si se les conoce interacciones con otros medicamentos que ya estén tomando. En algunos países, los medicamentos de venta libre sólo se consiguen en las farmacias comunitarias. En la mayoría de los países del mundo los farmacéuticos sólo pueden recomendar medicamentos de venta libre (ya que no se les permite recetar) para ayudar a los pacientes, mientras que en otros países hay una clase intermedia de medicamentos: los que sólo se venden en farmacias. Eso hace que a menudo sea difícil distinguir entre las decisiones que se basan en lo que recomienda un farmacéutico y las que constituyen realmente una opción de auto-cuidado. Para resolver este problema se han considerado tanto el proceso (de auto-cuidado o por indicaciones del farmacéutico) como la solución (medicamentos de venta libre en ambos casos).
Aun así, se debería considerar que los farmacéuticos revisan sistemáticamente los medicamentos con dos propósitos:
♦ Determinar si los síntomas GI pudieran representar un efecto colateral de una medicación
♦ Determinar si los medicamentos utilizados para tratar los síntomas GI pueden tener alguna interacción medicamentosa con medicación que el paciente ya está recibiendo
Cada vez surgen más evidencias que sugieren que la dieta [29], el estilo de vida, los factores cognitivos, emocionales / conductuales y psicosociales más amplios pueden incidir en la etiología, el mantenimiento, y la eficacia clínica de los tratamientos de los trastornos gastrointestinales funcionales [30].
2. Diagnóstico
En la interpretación de los síntomas comunes que se consideran en esta guía, se puede hacer el diagnóstico de un trastorno gastrointestinal funcional si los síntomas del paciente concuerdan con los criterios publicados para diagnosticar una EGIF dada [31], en ausencia de una historia sugestiva de cualquier diagnóstico estructural (orgánicos) que pudiera proporcionar una explicación alternativa para los síntomas (ver abajo). La edad y el sexo (sin interacción significativa) son las variables de mayor relevancia clínica.
La responsabilidad de hacer el diagnóstico queda generalmente relegada a los médicos, y generalmente no incluye el auto cuidado y las intervenciones del farmacéutico.
2.1 Síntomas gastrointestinales funcionales
Los numerosos síntomas gastrointestinales funcionales se pueden atribuir a cuatro regiones anatómicas principales: esofágica, gastroduodenal, intestinal, y anorrectal:
♦ Síntomas esofágicos:
o Dolor torácico funcional
o Pirosis funcional
o Disfagia funcional
♦ Síntomas gastroduodenales
o Dispepsia funcional
· Dispepsia tipo ulcerosa
· Dispepsia tipo dismotilidad
· Dispepsia no especificada
o Aerofagia
♦ Síntomas intestinales
o SII
o Estreñimiento funcional
o Diarrea funcional
o Distensión abdominal funcional
o Dolor abdominal crónico
o Dolor biliar funcional
· Disquinesia del esfínter de Oddi
♦ Síntomas anorrectales
o Incontinencia funcional
· Ensuciamiento fecal
· Incontinencia fecal macroscópica
o Dolor anorrectal funcional
· Síndrome del elevador
· Proctalgia fugaz
o Dificultad al defecar—disquesia
Las secciones a continuación (2.2 y 2.3) brindan una guía para la evaluación y seguimiento de los cuatro síntomas principales que se analizan en esta guía.
2.2 Perfil de quejas — síntomas y factores vinculados a los pacientes
♦ Síntomas digestivos dominantes que se presentan durante los episodios — solos o en combinación. Ubicación, descripción:
o Pirosis
o Dolor abdominal
o Calambres abdominales
o Molestias abdominales
· Sensación de distensión, hinchazón, flatulencia, otra sintomatología “relacionada con los gases”
· Presión abdominal, sensación de plenitud gástrica, opresión
o Hábitos intestinales patológicos
· Diarrea
· Constipación/ estreñimiento
· Alternancia de diarrea y estreñimiento
· Deposiciones con excesivo mucus
· Urgencia
· Tenesmo
o Otros
· Náuseas
· Vómitos
· Deposiciones negras, alquitranadas
· Deposiciones que contienen sangre roja fresca o hilos de sangre y/o mucus
♦ Factores temporales
o Instalación (inicio súbito)
o Duración del problema —“¿cuánto hace que lleva ocurriendo?”
o Duración de los episodios
o Frecuencia (siempre, regularmente, ocasionalmente, intermitentemente)
o Circunstancias—relación con las comidas, postura, horario del día, movimientos intestinales, ciclo menstrual
Calidad del síntoma
o Severidad — por ejemplo: en una escala del 1 = bajo, a 10 = alto (1–4 leve, 5–7 moderado, 8–10 severo)
o Molestias asociadas (en una escala visual análoga)
o Inciden en:
· Actividades cotidianas
· Vida social
· Trabajo, estudios
· Capacidad para hacer ejercicio
· Hábitos alimentarios
· Sueño
· Actividad sexual
♦ Presencia de síntomas extra gastrointestinales, comorbilidades
o Cefaleas
o Fiebre
o Tos
o Pérdida de peso inexplicada
o Relación con acontecimientos extra gastrointestinales, embarazo, disuria, dispareunia
o Otros síntomas extra gastrointestinales y comorbilidades psicológicas
♦ Factores de los pacientes
o Edad, género
o Estilo de vida — tabaquismo, consumo de alcohol, alimentación/dieta, ejercicio, sueño, estrés, viajes
o Cultura del paciente, en relación con su alimentación y su dieta
o “Cultura” médica del paciente, en lo que concierne a su capacidad de cuidarse a sí mismo
o Estado general — antecedentes médicos del paciente:
· Síntomas actuales y pasados, características psicosociales, antecedentes familiares
· Afecciones médicas concomitantes — precedentes o subsiguientes
· Medicamentos de receta o de venta libre, suplementos dietéticos
♦ Acciones que toma el individuo ante los síntomas:
o Hace algún esfuerzo por aliviar los síntomas
o Se auto medica con uno o más remedios o fármacos
o Acude a la farmacia, tienda de alimentos y de productos de salud, curandero
o profesional de la salud no médico, acupunturista
o Consulta al médico, especialista
♦ Medicación
o Disponibilidad de medicamentos de venta libre o de venta bajo receta
o Terapias no médicas, alternativas, medicina de hierbas, acupuntura, etc.
o Expectativas del tratamiento
o Tipo de medicamento utilizado por síntoma(s)
o Frecuencia de uso de la medicación, dosificaciones
o Oportunidad del tratamiento— como prevención, a demanda cuando aparecen los síntomas, o continuo /“mantenimiento”
o Eficacia y nivel de satisfacción, descripción de modificación de loa síntomas, nuevos síntomas, efectos adversos
o Duración de los episodios en presencia o ausencia de la medicación
o “Otro” uso de la medicación
♦ Comunicación de los síntomas
o Cuestionarios diagnósticos Roma III (ver http://www.romecriteria.org/questionnaires)
o Comunicaciones de conducta —no son criterios para el diagnóstico; el sujeto:
· Expresa verbal y no verbalmente dolor de intensidad variable
· Relata síntomas intensos urgentes
· Minimiza o niega el papel de los factores psicosociales
· Pedido de estudios diagnósticos adicionales
· Concentra la atención en la recuperación plena
· Consulta al médico frecuentemente
· Se responsabiliza de forma limitada de su propio cuidado
· Solicita analgésicos narcóticos
♦ Contexto médico epidemiológico
o Tasas de infección por Helicobacter pylori, cáncer gástrico, enfermedad de
Barrett y adenocarcinoma de esófago en la población
o Acceso a dependencias diagnósticas y a tratamientos
2.3 Pruebas diagnósticas para síntomas gastrointestinales funcionales
♦ Examen físico
♦ Pruebas diagnósticas básicas de laboratorio:
o Hemograma completo
o Velocidad de eritrosedimentación (VES) / Proteína C reactiva (PCR)
o Panel bioquímico
o Sangre fecal oculta (paciente > 50 años de edad)
o Pruebas de embarazo
o Pruebas de funcionalidad hepática
o Calprotectina u otra prueba fecal para detectar enfermedad intestinal inflamatoria en pacientes en quienes se sospecha SII, pero en quienes
o es posible que la causa sea la enfermedad intestinal inflamatoria (EII); actualmente se hace de rutina en muchas dependencias de atención primaria (en el Reino Unido)
o Serología celíaca; considerada de rutina en áreas con alta prevalencia de enfermedad celíaca
o Estudios coproparasitarios para detección de parásitos y huevos
♦ Endoscopía
o Anomalías visibles
o Biopsia, histología
Estudio de pH— monitoreo de pH-impedancia, pH esofágico durante 24 horas (48–72 horas con la cápsula de pH esofágica de Bravo): medición de la exposición esofágica al ácido y evaluación de la asociación temporal entre los síntomas de pirosis y los episodios de reflujo ácido
Manometría
o Estudio de motilidad esofágica, manometría de alta resolución
o Manometría anorrectal
Imagenología
o Serie gastrointestinal de bario — deglución de contraste aire, un tránsito baritado, enteroclisis
o Enema de bario con doble contraste
o Ecografía abdominal
o Tomografía computarizada abdominal (TC), resonancia magnética nuclear
(RMN) del abdomen
Misceláneos
o Pruebas de aliento: lactosa, glucosa, fructosa [32]
o Exclusión alimentaria, seguida de provocación con componentes específicos
de la dieta – se los puede considerar como una prueba diagnóstica
o Prueba terapéutica de supresión de ácido (la “prueba del inhibidor de la bomba de protones”) en pacientes con pirosis u otros síntomas que pudieran estar relacionados con reflujo ácido
o Alergia o intolerancia a los alimentos, intolerancia a la lactosa, infiltrados eosinofílicos
3. Pirosis - Acidez
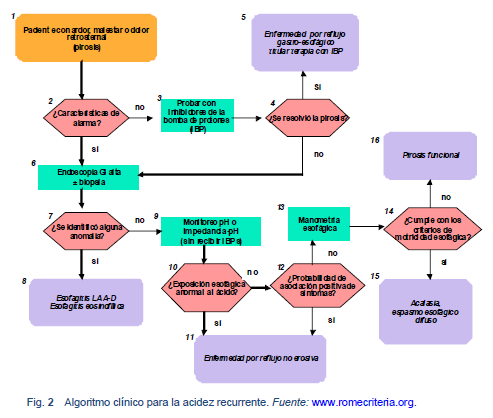
Cabe señalar que no todos los síntomas GI comunes son funcionales. Este concepto es particularmente relevante para los síntomas de pirosis. La mayoría de los pacientes que presentan pirosis tienen la enfermedad por reflujo gastroesofágico (ERGE), con o sin lesiones visibles en la mucosa esofágica. De acuerdo con el consenso de Roma III, incluso si los pacientes con pirosis tienen una endoscopía normal se les diagnostica la enfermedad por reflujo si hay evidencia de que sus síntomas son provocados por reflujo del contenido gástrico. Esto constituye el diagnóstico de la enfermedad no erosiva por reflujo (ERNE). Estos pacientes no tienen un trastorno gastrointestinal funcional. Sólo se lo considera como funcional y se puede hacer el diagnóstico de "pirosis funcional" [33] cuando la acidez se produce en ausencia de lesiones mucosas, y cuando hay exposición ácida esofágica anormal y una asociación positiva de síntomas de reflujo durante el monitoreo de reflujo, y cuando no responde al tratamiento antiácido.
3.1 Definición y descripción
La acidez estomacal/gástrica constituye un ardor retrosternal o una sensación de calor que asciende hacia el cuello, la garganta y la cara. Un sinónimo es “pirosis”. La acidez estomacal puede también coexistir con otros síntomas atribuibles al tubo digestivo superior.
Se puede acompañar de regurgitación de contenido gástrico o de líquido de sabor ácido o agrio en la boca — regurgitación de ácido o de alimentos.
Los síntomas habitualmente son intermitentes y pueden presentarse:
o En períodos postprandiales inmediatos
o Durante el ejercicio
o En posición decúbito
o Por la noche
En la práctica, tal vez no haya una diferenciación clara entre lo que es visto como síntomas de ERGE y “dispepsia”— ciertamente, los resultados del estudio Diamond [34] cuestionan el valor de la pirosis y el reflujo como síntomas indicativos de ERGE.
3.2 Notas epidemiológicas
- Más de un tercio de la población de los países occidentales presentan pirosis, y alrededor de un décimo de ellos la padecen a diario.
- En Estados Unidos, se estima que hay 60 millones de adultos que presentan pirosis o que reciben medicación por síntomas de acidez una vez al mes. Se estima que hay 15 millones de adultos que presentan acidez a diario.
- En general se percibe que la ERGE es menos común en Asia en comparación con el mundo occidental. Sin embargo, varios estudios poblacionales han mostrado una prevalencia de más del 10% [35]. En estudios comparativos, los síntomas y la prevalencia de esofagitis erosiva son más altas en occidente [36,37]. Hay confusión en la interpretación de los síntomas gastrointestinales altos. El término “pirosis/acidez gástrica o estomacal” no tiene equivalente en muchos idiomas de Asia - en cambio, los pacientes asiáticos pueden percibir y describir la pirosis como dolor torácico. Los eructos o la distensión gaseosa y el deseo de eructar constituyen un motivo de consulta predominante de muchos pacientes con ERGE, así como otras "enfermedades" del GI alto [35,38]. El diagnóstico que se basa exclusivamente en los síntomas de reflujo puede ser engañoso. En poblaciones con una alta prevalencia de infección por H. pylori, una proporción significativa de los pacientes con ERGE padece de enfermedad de úlcera péptica concomitantemente. El tratamiento empírico basado solo en los síntomas de ERGE “típicos” puede no resultar apropiado [39]. La prevalencia de la dispepsia en las poblaciones asiáticas no difiere esencialmente de la de occidente [40]. En cuanto a la gastroscopia, muchos pacientes asiáticos se sienten más tranquilos (“más satisfechos”) con una endoscopia negativa en comparación con una estrategia de “examinar y tratar”, en la que se hacen análisis para detectar la infección por H. pylori y se la trata [41]. Sin embargo, en otro estudio se halló que los sujetos se encuentran satisfechos con los inhibidores de la bomba de protones (IBP) empíricos [42]. El patrón de la enfermedad gastrointestinal alta también ha ido cambiando en Asia, habiendo disminuido la úlcera péptica, con un aumento de la esofagitis por reflujo (pero todavía sigue siendo menor que en Europa o América del Norte), observándose asimismo una caída de las tasas de cáncer gástrico [43,44].
3.3 Comentarios sobre síntomas / diagnósticos
- Es importante determinar si la presencia de ácido se acompaña o no de pirosis.
o La manera más sencilla de hacerlo es definiendo la respuesta a los antiácidos y la supresión de ácido (o preparados de alginato).
o Puede realizarse la monitorización de 24-horas (48-72 horas con la cápsula de Bravo para medición de pH esofágico) del pH esofágico, o por impedancia para evaluar la presencia de la exposición al ácido esofágico y detectar si hay una relación en el tiempo entre la acidez y los episodios de reflujo, utilizando una medida como la de la probabilidad de la asociación de los síntomas.
- Aquellos pacientes que presentan síntomas de ERGE que no responden a los IBP y que tienen una endoscopía negativa, sin evidencia de reflujo ácido como causa de sus síntomas, deben ser considerados como portadores de una pirosis/acidez funcional [45].
- Los criterios diagnósticos de Roma III para pirosis funcional son:
o Molestia o dolor con ardor retrosternal
o Evidencia que el reflujo gastroesofágico no constituye la causa de los síntomas
o Ausencia de trastornos esofágicos confirmados histológicamente
o Se cumplen los criterios durante los tres meses anteriores, con la aparición de los síntomas por lo menos 6 meses antes del diagnóstico
- No se debe utilizar los términos de acidez o pirosis para aquel dolor o malestar epigástrico que no asciende a la región retrosternal.
- La infección por H. pylori no interviene directamente como causa de la acidez estomacal y la ERGE; no está indicado realizar análisis para detectar infección por H. pylori.
- Junto con el ardor de estómago, pueden producirse síntomas atípicos de la ERGE, como dolor torácico, que puede asemejarse a dolor cardíaco isquémico, o tos y otros síntomas respiratorios (como resultado ya sea de bronco aspiración de reflujo o como un reflejo disparado por el material que refluye en el esófago distal, o una combinación de ambos mecanismos) que pueden emular el asma u otros trastornos respiratorios o de la laringe.
- Para llegar a un diagnóstico en pacientes refractarios a los IBP, puede ser útil realizar un estudio combinado del pH y de la impedancia. También puede orientar la investigación hacia otras posibles causas alternativas de los síntomas, como la hipersensibilidad esofágica, y los posibles tratamientos para su manejo.
3.4 Diagnóstico diferencial
- ERGE — esofagitis, esófago de Barrett, enfermedad por reflujo no erosiva (ERNE)
- Acalasia
- Espasmo esofágico difuso
- Esofagitis eosinofílica
- Otra patología torácica
3.5 Signos de alarma
- Disfagia—dificultad en la deglución
- Odinofagia— dolor al tragar
- Síntomas bronquiales recurrentes, neumonía por aspiración
- Disfonía, tos recurrente
- Sangrado GI
- Evidencia de anemia ferropénica
- Adelgazamiento no intencional progresivo
- Linfadenopatía
- Tumoración epigástrica
- Pirosis de reciente instalación después de los 50–55 años
- Antecedentes familiares de adenocarcinoma esofágico [46]
3.6 Pirosis/Acidez — cascada de manejo
- La pirosis ocasional/intermitente habitualmente no tiene efectos duraderos.
- Si es frecuente, el dolor y el malestar provocados por la pirosis, pueden limitar severamente las actividades diarias, la productividad laboral, el sueño y la calidad de vida.
- En la mayoría de los casos se pueden controlar los síntomas y evitar complicaciones (como las estenosis pépticas) con un manejo y seguimiento apropiados.
- Los remedios sencillos “más antiguos” pueden ser de utilidad:
o El reflujo ocasional puede ser tratado con eficacia con antiácidos.
o Los pacientes deben evitar los alimentos que desencadenan los síntomas – habitualmente chocolate, café y alimentos grasos.
o El uso de goma de mascar aumenta la producción de saliva y neutraliza parcialmente el ácido.
o Para la pirosis nocturna, puede servir elevar la cabecera de la cama con libros o ladrillos.
o Los antagonistas de los H2 (H2RAs) constituyen un tratamiento de venta libre eficaz y ampliamente utilizado.
- Si bien los IBP son muy seguros, algunos estudios sugieren que tal vez presenten problemas con el uso prolongado [47].
o La mayoría de los individuos que presentan pirosis ocasional no necesitan IBP de por vida, por lo que no preocupan los temas de seguridad a largo plazo.
o Se debe hacer un seguimiento de aquellos individuos que necesitan tratamiento a largo plazo a dosis plena.
o En muchos países hoy en día se dispone de IBP a dosis más bajas.
- Abuso de IBP — los individuos que deban tener una supresión sostenida de la acidez gástrica deben tener una indicación apropiada para el uso de IBP a largo plazo; el uso a largo plazo de IBP debe ser reevaluado regularmente.
- La respuesta a la supresión ácida (o neutralización) en pacientes con pirosis funcional es, por definición, mínima o está ausente, y los pacientes corren el riesgo de ser derivados para tratamiento quirúrgico por ERGE. Por ende, todos los pacientes con síntomas de ERGE que sean derivados para cirugía deben realizarse un monitoreo de pH durante 24 horas para descartar la pirosis funcional [45].
3.6.1 Auto cuidados de la acidez / pirosis
Exclusiones del auto tratamiento [48]:
- Síntomas de acidez / pirosis:
o Durante > 3 meses, pirosis severa o nocturna
o Continúa después de 2 semanas de tratamiento con un H2RA o IBP de venta libre
o Aparece mientras que se está recibiendo H2RA o IBP de receta
- Pirosis / acidez de reciente instalación a una edad > 50–55 años
- Disfagia u odinofagia
- Señales de sangrado GI: vómitos, sangre o materias negras o heces alquitranadas, anemia, déficit de hierro
- Síntomas o signos de laringitis: ronquera, sibilancias, tos, o ahogos
- Adelgazamiento inexplicado
- Persistencia de náuseas, vómitos, diarrea
- Síntomas que sugieren dolor torácico de tipo cardíaco: con irradiación a hombro, brazo, cuello, mandíbula, y falta de aire, sudoración
- Mujeres embarazadas o que están amamantando
- Niños < 12 años de edad para antiácidos/H2RA, < 18 años para los IBP
Manejo:
- Desencadenantes — identificar las sustancias y comportamientos más frecuentes; evitar esos desencadenantes para reducir el riesgo de síntomas de reflujo ácido
- Medidas de estilo de vida:
o La pérdida de peso, en caso de tener sobrepeso, es la medida de estilo de vida aislada más importante
o Evitar nicotina, café, alcohol, bebidas carbonatadas, chocolate, menta, alimentos grasosos o fritos, frutas cítricas o jugos cítricos, productos que contengan tomate, ajo o cebolla, comidas picantes
o Ingestas más pequeñas y más frecuentes
o Elevación de la cabecera de la cama 20–25 cm con ladrillos o bloques
o Evitar líquidos y alimentos en la 3 horas previas a acostarse
- Opciones de automedicación — las ofertas disponibles varían de un país a otro:
o Antiácidos— están recomendados para el corto plazo o el alivio intermitente
· Los antiácidos simples neutralizan al ácido gástrico — a saber, sales de sodio, calcio, magnesio, y aluminio
· Agentes que contienen alginato, ácido algínico con pequeñas dosis de antiácidos: efectos tampón mínimos
o Reducción de la secreción de ácido gástrico
· H2RA— los efectos duran hasta 10 horas
· IBP — los efectos duran hasta 24 horas
o Vaciado gástrico — los agentes procinéticos disminuyen el reflujo gastro esofágico, pero hay pocos medicamentos disponibles para uso clínico y la eficacia en los ensayos clínicos ha sido modesta. Se debe evitar la metoclopramida.
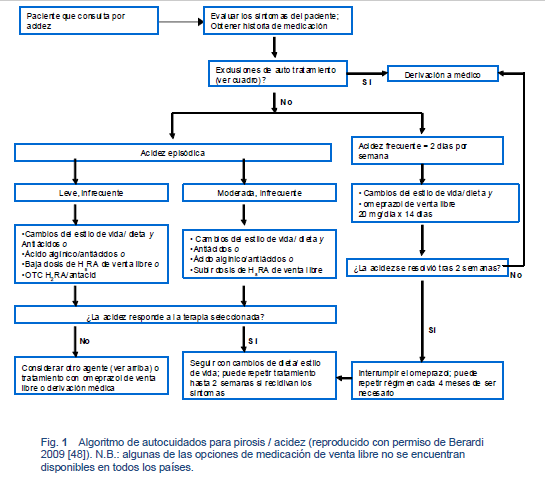
o Las metas del autocuidado son hacer desaparecer los síntomas y restaurar una óptima calidad de vida, usando la terapia que tenga la mejor calidad costo / beneficio.
o Si no se alcanza un alivio satisfactorio y completo, se recomienda a los pacientes consultar al médico para su evaluación diagnóstica.
3.6.2 Farmacéutico
- Verificar si el paciente tiene indicado algún medicamento que pueda estar empeorando o provocando una pirosis:
o Bisfosfonatos, aspirina / anti-inflamatorios no esteroideos (AINES), hierro, potasio, quinidina, tetraciclina
o Zidovudina, agentes anticolinérgicos, antagonistas alfa adrenérgicos, barbitúricos
o Agonistas β2-adrenérgicos, bloqueadores de los canales de calcio, benzodiazepinas, dopamina
o Estrógenos, analgésicos narcóticos, nitratos, progesterona, prostaglandinas, teofilina
o Antidepresivos tricíclicos (ATC), quimioterapia
o Si el paciente esté recibiendo alguno de los medicamentos arriba mencionados, sugiera derivación a un médico general o médico de familia
o Los pacientes deben evitar los AINEs, suplementos con potasio, bisfosfonatos, y otros medicamentos desencadenantes.
o Además, es preciso considerar medidas de estilo de vida y cambios de dieta, sales de aluminio, sales de magnesio, sales de calcio, una combinación de sales de aluminio y magnesio, alginatos, o antiácidos/H2RA o IBP (en dosis de venta libre).
- Señales de alarma y acciones de seguimiento:
o Si un paciente es > 60 o tiene entre 50 y 60 años de edad y tiene factores de riesgo de cáncer (como tabaco, alcohol, obesidad), derivar a un médico.
o Si no hay una mejora después de 2 semanas, derivar al médico general o médico de familia.
3.6.3 Médico de atención primaria
o Antecedentes del paciente, estado general, medicación que recibe, edad
o Alergias, antecedentes familiares de alergias alimentarias o esofagitis eosinofílica, angioedema hereditario; a diferenciar de las intolerancias de alimentos
o Síntomas, duración, frecuencia, situación, remedios
o Señales de alarma
o Evaluar la respuesta al tratamiento con IBP.
o No existe evidencia de que des útil aumentar la dosis de IBP en respuesta a una respuesta inadecuada a una posología estándar. Sin embrago, el tomar IBP dos veces por día 30 minutos antes de ingerir alimentos puede aumentar la respuesta en algunos pacientes. Aumentar la dosis de IBP “a ciegas” incide mucho en los costos.
o El paciente debe evitar el consumo de alimentos y bebidas una vez finalizada la última comida del día — (no beber esa copita de alcohol antes de acostarse).
o Si el tratamiento es satisfactorio, se debe reducir la dosis al nivel más bajo que haya demostrado ser eficaz.
o Si el tratamiento fracasa, se debe considerar la endoscopía.
o Se deben realizar biopsias si hay alguna anomalía visible, si además hay disfagia como síntoma de presentación, o si se considera el diagnóstico de H. pylori o de esofagitis eosinofílica.
o Los pacientes que requieren manejo de los síntomas a largo plazo deben realizarse un control anual.
o Los pacientes que no presenten signos de alarma no necesitan hacerse endoscopía de rutina; los pacientes > 55 años deben derivarse de urgencia para endoscopía de urgencia si comienzan con dispepsia inexplicada que persiste.
o Debe considerarse la endoscopía temprana en áreas en las que hay una alta incidencia de cáncer gástrico.
3.6.4 Especialistas
Esta guía no está dirigida a especialistas, por lo que los detalles del manejo de la acidez/pirosis por parte de especialistas queda fuera de su alcance. Por más detalles se recomienda al lector consultar las pautas del manejo de ERGE [49,50].
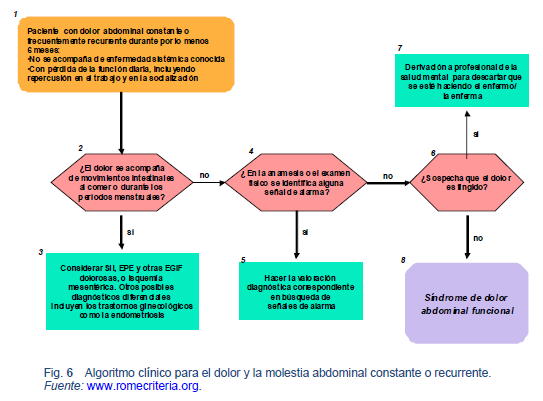
4. Dolor o molestia abdominal
4.1 Definición y descripción
- Dolor o sensación crónica, localizada o difusa en la cavidad abdominal.
- La dispepsia (o indigestión) es un dolor crónico o recurrente en la parte superior del abdomen, con una sensación de plenitud y saciedad precoz al comer. Puede ir acompañado de distensión abdominal, eructos, náuseas o acidez estomacal. Se asocia frecuentemente con ERGE y puede ser el primer síntoma de la enfermedad de úlcera péptica, y en ocasiones del cáncer gástrico.
4.2 Notas epidemiológicas
- Varios estudios han reportado prevalencias de cólicos y dolores abdominales en el rango de 10-46% de la población general [4].
- La prevalencia es mayor en las mujeres que en los hombres, y en los distintos grupos de edad se observa una prevalencia similar
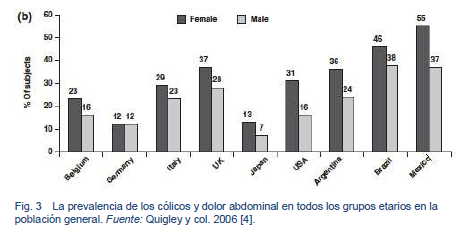
- Existen diferencias considerables entre las culturas en cuanto a la visión del concepto global del SII y los términos utilizados para describir los síntomas que aparecen durante un ataque o episodio. Mientras que generalmente se considera que el dolor y los calambres o cólicos abdominales - y en un grado menor la distensión abdominal, la diarrea y el estreñimiento - son los síntomas más problemáticos, existen importantes variaciones entre los países en cuanto a las tasas de incidencia de estos síntomas. Estas variaciones también pueden reflejar diferencias en la cultura, la lengua, o la forma en que se expresa la gente, que hacen que dificultan la interpretación. La prevalencia de cólicos y dolores abdominales, y la utilización de los medicamentos relacionados y uso de productos de venta libre y de antiespasmódicos en particular, son consistentemente altos en la población en general de los diferentes países. Por otro lado, hay diferencias significativas entre los mismos países en cuanto a la nomenclatura utilizada para describir los síntomas, así como en cuanto a la frecuencia, severidad, impacto en quien padece la enfermedad y su respuesta ante los mismos síntomas [4].
4.3 Comentarios sobre síntomas / diagnósticos
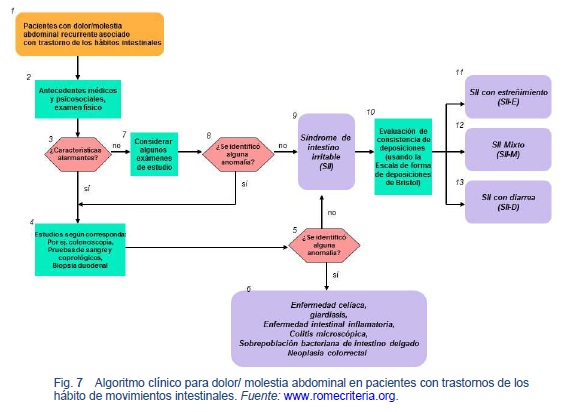
- Cuando el dolor abdominal se acompaña de alteración de la defecación habitualmente recibe el nombre de SII [51,52].
- Los criterios diagnósticos de Roma III para trastorno de dolor abdominal funcional son:
o Dolor abdominal continuo o casi continuo.
o No hay relación, o ésta es ocasional, entre el dolor y los eventos fisiológicos (como comer, mover el intestino/defecar, o menstruar).
o Cierta pérdida de funcionamiento cotidiano.
o El dolor no es fingido.
o Los síntomas no alcanzan para cumplir con los criterios exigidos para otro trastorno gastrointestinal funcional que pudiera explicar el dolor.
o Se han cumplido los criterios durante los 3 meses anteriores, habiendo comenzado los síntomas al menos 6 meses antes del diagnóstico.
4.4 Diagnóstico diferencial
- Hay muchas posibles causas de dolor abdominal. Aquí nos concentraremos en las causas comunes de dolor abdominal crónico, dolor/malestar como la característica principal de la presentación. Sin embargo, hay que tener en cuenta que hay determinadas afecciones GI particulares que pueden provocar un dolor abdominal severo, agudo, como: apendicitis, úlcera péptica perforada, hernia estrangulada, diverticulitis, obstrucción del intestino delgado y grueso, trombosis de la arteria mesentérica superior, pancreatitis y colecistitis.
- Síndrome de intestino irritable (SII) - el dolor abdominal aparece al mover el intestino y provoca deposiciones frecuentes, disminuidas de consistencia, o deposiciones muy espaciadas y más duras, y se alivia al defecar.
- Infecciones entéricas - la diarrea y los vómitos son síntomas prominentes; también puede haber dolor, habitualmente tipo cólico (calambres)
- Intolerancia a alimentos específicos - FODMAP, lactosa [32,53,54]. Los FODMAPs son hidratos de carbono de cadena corta y monosacáridos que se absorben mal; incluyen fructanos, galactanos, fructosa y polioles; en inglés, el acrónimo corresponde a “oligosacáridos, disacáridos, monosacáridos y polioles fermentables”
- Dispepsia funcional o trastorno de dolor epigástrico (TDE): el dolor se localiza en el epigastrio, es intermitente y no cumple con los criterios de enfermedad de la vesícula biliar o disfunción del esfínter de Oddi
- Enfermedad de úlcera péptica: en muchos países las tasas se siguen manteniendo elevadas, debido a la infección por H. pylori y el uso de ácido acetil salicílico (ASA) y AINEs.
- Estreñimiento no reconocido.
- Enfermedad celíaca.
- Congestión / hinchazón hepática de cualquier causa — como insuficiencia cardíaca derecha, esteatosis, hepatitis.
- EII, especialmente enfermedad de Crohn.
- Isquemia mesentérica crónica (pacientes mayores): el dolor se exacerba al comer (angina intestinal) y no tiene proporción con el examen físico; de reciente instalación en los pacientes de edad avanzada, antecedentes de enfermedad vascular, síntomas de náuseas, vómitos y pérdida importante de peso; puede haber diarrea.
- Patología ginecológica: dolor asociado a la menstruación, y que empeora con ella; debe tenerse en cuenta que el SII a menudo empeora con la menstruación. Las causas ginecológicas de / dolor / malestar abdominal crónico recurrente son: endometriosis, hemorragia uterina disfuncional, enfermedad inflamatoria pélvica y cáncer de ovario (pueden dar un cuadro similar al SII o dispepsia y puede ser difícil de detectar). La ruptura de un quiste de ovario y de embarazo ectópico se presenta con dolor abdominal agudo. Debe realizarse un examen pélvico; se debe considerar la ecografía de pelvis y/o derivación a ginecólogo.

4.5 Señales de alarma
- Hallazgos anormales en el examen físico
- Pérdida de peso progresiva no intencional
- Edad de inicio
- Sangrado gastrointestinal
- Antecedentes familiares de cáncer abdominal
- Anomalías de laboratorio: anemia, hipoalbuminemia, pruebas de función hepática anormales, elevación de la VES o PCR, prueba de sangre oculta en heces positiva
- Nueva aparición de síntomas sin desencadenantes obvios
4.6 Dolor /molestia abdominal — cascada de manejo
- La prevalencia en la comunidad, la gravedad, las consultas médicas, y el uso de medicación a causa de dolor o calambres abdominales es alta en general, pero varía considerablemente entre los países [4]. En Estados Unidos y América Latina, se ha descrito un mayor uso de medicamentos para el dolor abdominal que en Europa (90% contra 72%). Los antiespasmódicos han sido más populares en Latinoamérica e Italia, y los antiácidos en Alemania y el Reino Unido. El tratamiento farmacológico ha reducido la duración de los episodios (hasta en un 81% en Brasil).
- La medicación se toma principalmente a demanda, para aliviar un episodio de dolor. En un informe sobre las expectativas del tratamiento se clasificó al “rápido inicio de acción” como el aspecto más importante, seguido de “alta eficacia” y “buena tolerancia”. La elección del fármaco fue realizada en general por un médico (aprox. 50%), seguido por los amigos, familiares o por otras personas que padecían de lo mismo. Aparentemente, la publicidad jugaba un papel menor (0-6%), excepto en los Estados Unidos (18%) [5].
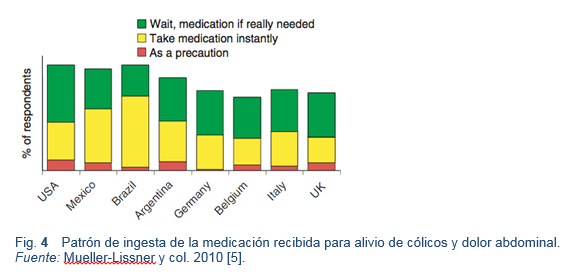
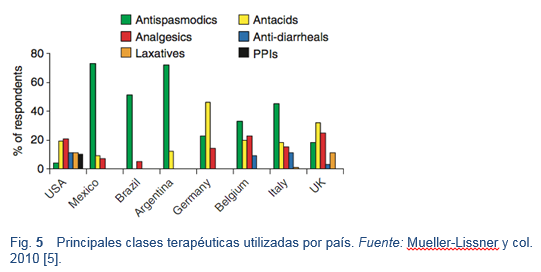
- Un tema de gran preocupación es que durante el período de 10 años que va entre 1997 y 2008, las prescripciones de opioides para el dolor abdominal crónico se han más que duplicado en los Estados Unidos [55]. Ningún estudio ha demostrado que los opioides sean eficaces para tratar el dolor abdominal crónico; el uso prolongado de los opioides puede empeorar otros síntomas gastrointestinales, especialmente el estreñimiento, náuseas y vómitos, y puede llevar a la adicción.
4.6.1 Dolor / molestia abdominal
- Señales de advertencia para consultar a un profesional y para no automedicarse:
o Los síntomas continúan a pesar de haberse completado un ciclo de tratamiento con medicamentos – ya sea de prescripción o de venta libre
o Vómitos
o Pérdida de peso involuntaria
o Los síntomas aumentan con el tiempo e interfieren con las actividades diarias
- Señales de alarma que deben hacer consultar al médico inmediatamente:
o Dolor que comienza en todo el abdomen, pero se asienta en un área, especialmente en el cuadrante inferior derecho
o Dolor acompañado de fiebre superior a 38,3°C o 101°F
o Dolor con incapacidad para orinar, defecar o expulsar gases
o Dolor severo, desmayos, incapacidad para moverse
o Dolor que parece provenir de los testículos
o Dolor en el pecho acompañado de dolor que se irradia hacia cuello, mandíbula, brazos, con dificultad para respirar, debilidad, pulso irregular o sudoración
o Náuseas, vómitos o diarrea continuos
o Molestias severas o dolor abdominal
o Vómitos de sangre o de materias negras
o Materias fecales/deposiciones con sangre o negras
- Auto medicación/auto ayuda
o Donde corresponda: medicación de venta libre para diarrea y estreñimiento
- Cambios del estilo de vida e intervenciones dietéticas
4.6.2 Farmacéuticos
o El tratamiento estándar actual para SII generalmente consiste en un enfoque orientado a los síntomas, dirigiendo la medicación a aliviar el dolor, el estreñimiento y /o la diarrea [51,52].
o La actual evidencia está comenzando a sugerir que hay que considerar intolerancias específicas para determinados alimentos [32,53,54].
o Puede haber otras estrategias de la dieta que puedan servir, como aumentar la fibra en presencia de estreñimiento, o uso de probióticos que hayan demostrado eficacia en SII.
o Es probable que los antiácidos y los IBP sean inadecuados para el tratamiento de cólicos abdominales y dolor [5], aunque los laxantes pueden causar calambres, en realidad pueden reducir el dolor en los pacientes con estreñimiento más severo.
4.6.3 Médicos de atención primaria
o Derivar a endoscopía alta y/o baja (según corresponda) en pacientes > 50 años con síntomas de alarma: pérdida de peso, anemia, hematemesis, melena, deposiciones con sangrado rutilante
o Antecedentes del paciente
o Examen físico — palpación superficial y profunda, auscultación, percusión, examen rectal, o examen pélvico, pene y testículos, verificar presencia de deshidratación e ictericia
o Evaluación psicosocial — antecedentes de trastorno de estrés post- traumático (SDPT), abuso físico o psicosocial, somatización, ansiedad, depresión, relaciones familiares y funcionamiento
o Pruebas de laboratorio estándar - hemograma completo para la detección de anemia y de infección, electrolitos séricos, glucosa, creatinina y urea por causas metabólicas, pruebas de función hepática, lipasa y amilasa, particularmente en pacientes con dolor abdominal alto, marcadores inflamatorios, análisis de orina y urocultivo para ayudar a descartar una infección urinaria y cistitis intersticial, sangre oculta en heces (paciente > 50 años); serología celíaca; prueba de calprotectina
o Otras pruebas adicionales: coprocultivo, huevos y parásitos, y antígeno de Giardia para hacer tamizaje por causas bacterianas, parasitarias o por protozoos; pruebas de embarazo en suero u orina; pruebas para detectar infección por H. pylori en pacientes con síntomas del tracto gastrointestinal superior (el tipo de prueba dependerá de la prevalencia y la disponibilidad de los ensayos - por ejemplo, la prueba de aliento con urea, antígeno fecal o serología), y en ciertos casos con dolor pélvico y abdominal inferior: hisopados vaginales, Papanicolaou, beta gonadotropina coriónica humana, antígeno específico prostático, y citología urinaria
o Tratamiento sintomático:
· Agentes anti-muscarínicos
· Menta
· Manipulación de la dieta - FODMAPs, dietas libres de fructosa y lactosa
· Otros agentes farmacológicos: antidepresivos tricíclicos (ATC) o serotoninérgicos (inhibidores selectivos de la recaptación de serotonina)
o El uso de agentes narcóticos en pacientes con trastorno de dolor abdominal funcional (TDAF) puede llevar a la aparición del síndrome de intestino narcótico - que se caracteriza por el aumento del uso de medicamentos narcóticos para el alivio del dolor y, paradójicamente, con la aparición de una hiperalgesia
o Volver a evaluar al paciente tras 3 a 6 semanas de tratamiento sintomático
o Considerar el Cuestionario de Alarma Psicosocial de Roma III para los
Trastornos Gastrointestinales Funcionales para identificar marcadores de perturbación psicosocial grave [56]
o Procedimientos diagnósticos adicionales — exámenes radiológicos y de laboratorio
o Derivación a gastroenterólogo [57], clínica del dolor
4.6.4 Especialista - gastroenterólogo
5. Distensión
5.1 Definición y descripción
- Las sensaciones de distensión o plenitud abdominal postprandial, o hinchazón son bastante vagas y difíciles de definir; El término inglés bloating se utiliza para definir la sensación de hinchazón/distensión y se describe como una “sensación de aumento de la presión dentro del abdomen”.
- Aclaraciones idiomáticas:
o En inglés, se distingue el término “bloating” (aquí traducido como “sensación de hinchazón o de distensión) del término “distensión”: el primero, es decir, la sensación de distensión abdominal - es un síntoma - mientras que el término distensión o hinchazón denota una expansión observable y medible del abdomen. Esta distinción no es posible en otros idiomas, como el español, por lo que en esta guía agregamos la expresión “sensación de…”.
o En los países de occidente, “saciedad temprana” se refiere a una sensación de llenado excesivo del estómago poco después de empezar a comer, que no guarda relación con la cantidad de alimento ingerido. Por el contrario, “la sensación de hinchazón o distensión” se refiere a una sensación de plenitud, de “estar lleno”, sin ninguna relación con una ingesta de alimentos que explique esta sensación.
- A los pacientes a menudo les resulta difícil describir exactamente la sensación de distensión, y es posible que usen términos muy diferentes: “tener que aflojarse la ropa,” “ver el abdomen distendido,” “sentirse lleno desagradablemente.”
- Síntomas relacionados presentes en algunos pacientes – exceso de gases (flatulencia), eructos frecuentes y ruidos abdominales (borborigmos).
- Lo característico es que en los trastornos gastrointestinales funcionales la sensación de hinchazón tenga un patrón diurno (ausente en la mañana, peor por la noche) y es casi diagnóstica de un TGIF. Sin embargo, cuando es constante, debe ser considerada como una señal de alarma - por ejemplo, de cáncer de ovario o ascitis.
- La etiología es compleja y puede implicar una serie de factores: atrapamiento de aire, movimientos anormales del diafragma y de la pared intestinal, hipersensibilidad visceral, etc. La circunferencia abdominal del paciente puede o no estar aumentada (es decir, una verdadera distensión), aunque el paciente sienta que está aumentada y está convencido de que lo está. En otras ocasiones, el/la paciente se tiene que desabrochar los pantalones o la falda a causa de la distensión.
- La sensación de distensión abdominal puede ser una molestia y un estorbo en la vida cotidiana, y la distensión es vivida con vergüenza cuando aparece con frecuencia.
- En el tracto gastrointestinal superior, el gas por lo general proviene de la ingestión de aire (aerofagia) o del aire contenido en los alimentos, bebidas, etc., en la parte baja del tracto, también se originan gases por fermentación (H2 y CO2).
5.2 Notas epidemiológicas
- La distensión abdominal es un síntoma muy común que afecta a un 10-30 % de la población adulta en general.
- En una encuesta de hogares en los Estados Unidos, 16% de la población declaró hinchazón o distensión, y tres cuartas partes la describían como de moderada a severa. Casi la mitad (43 %) declaraba haber usado un medicamento para calmar la sintomatología [1]. En un estudio en la población general en Irán, que declaraba una prevalencia de 2,9 % para la distensión, 96% de los pacientes con SII tenía distensión y 60 % la describía como el síntoma más molesto. Dos estudios informaron la prevalencia de la distensión abdominal funcional como 2% y 10% aplicando los criterios de Roma III y Roma II, respectivamente [58].
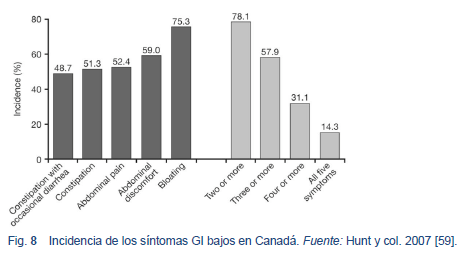
- En un estudio realizado en Canadá, 5% de la población canadiense (2,3 % de los hombres y 7,9 % de las mujeres) presentaron uno o más síntomas digestivos bajos – sin contar a los que relataron solo dolor abdominal. En total, 78% de los participantes presentaban dos o más síntomas. La distensión abdominal fue el síntoma más frecuente (75%) y el dolor abdominal el más molesto y el más grave [59].
5.3 Comentarios sobre síntomas / diagnósticos
- Los estudios imagenológicos son de poco valor para establecer el diagnóstico de la distensión abdominal. Pueden ayudar a descartar una obstrucción o una patología que pudiera predisponer al paciente a una sobrepoblación bacteriana del intestino delgado (SBID).
- El personal sanitario puede estar preocupado de que los síntomas de hinchazón y distensión sean señales de SBID y puede iniciar una terapia empírica para atacar la sobrepoblación bacteriana; la condición de SBID en este contexto sigue siendo controvertida.
- La distensión o pesadez es habitualmente benigna, pero puede alterar de forma importante la capacidad del individuo de trabajar y participar en actividades sociales o recreativas. También incide en el aumento de los días de ausentismo laboral, las consultas médicas, y el uso de medicamentos. Las mujeres se pueden sentir avergonzadas por parecer embarazadas.
- Los criterios de Roma III para distensión funcional deben incluir estos dos
- elementos (http://www.romecriteria.org/education/clin_algorithms.cfm):
o Una sensación recurrente de hinchazón o distensión visible al menos 3 días por mes en el curso de los 3 meses anteriores
o Criterios insuficientes para el diagnóstico de dispepsia funcional, síndrome de intestino irritable, u otro trastorno gastrointestinal funcional
- Los criterios se deben cumplir los 3 meses previos, habiéndose instalado los síntomas por lo menos 6 meses antes del diagnóstico.
5.4 Diagnóstico diferencial
- Causas GI o asociaciones con la distensión [60]:
o "Fisiológica": los viajes aéreos, en particular los cambios en la dieta relacionados con los viajes, por ejemplo, pueden ser causa de hinchazón y / o flatulencia pasajera
o SII
o aerofagia
o anorexia y bulimia
o gastroparesia
o obstrucción del tracto de salida gástrica / estenosis pilórica
o dispepsia funcional
o Factores vinculados a la dieta:
· Intolerancia a la lactosa o fructosa
· Consumo de fructosa, sorbitol, u otros azúcares no absorbibles
· Ingesta elevada de carbohidratos
· Sensibilidad al gluten
o Enfermedad celíaca
o Estreñimiento crónico
o Sobrepoblación bacteriana en intestino delgado
o Motilidad intestinal anormal (por ejemplo, esclerodermia)
o Diverticulosis de intestino delgado
o Tránsito colónico anormal
- Enfermedades no gastrointestinales asociadas con hinchazón o distensión
- Ascitis - por ejemplo, debida a insuficiencia cardíaca congestiva, cirrosis hepática, neoplasia
- Distensión debido al embarazo, tumores, etc.
- La distensión puede ser una característica normal del ciclo menstrual
5.5 Signos de alarma
- Edad
- Anemia
- Hallazgos que sugieren la presencia de líquido o tumoración en abdomen
- Distensión visible sostenida
- Pérdida de peso no intencional y progresiva
- Coexistencia de náuseas, vómitos y diarrea
- Sangrado gastrointestinal
5.6 Distensión abdominal—cascada de manejo
5.6.1 Autoayuda de la distensión abdominal
o Dividir la ingesta de alimentos en tres comidas al día y dos meriendas. Es mejor aumentar la frecuencia de la ingesta de alimentos y disminuir la cantidad consumida con cada ingesta (comer menos en cada comida, en lugar de una comida abundante). Evitar las colaciones a la hora de acostarse.
o Limitar el consumo de hidratos de carbono de difícil digestión, como frijoles (porotos), legumbres, brócoli, col (repollo), coliflor y coles (repollitos) de Bruselas. Por el contrario, se recomienda consumir hidratos de carbono de fácil digestión, como patatas (papas), arroz, lechuga, plátanos (bananas), uvas y yogur.
o Evitar el consumo de bebidas que contengan cafeína.
o Reducir el consumo de alimentos y bebidas que contengan gas, comobebidas gaseosas o cerveza.
o Introducir la fibra gradualmente en la dieta a lo largo de semanas, en lugar de días, para dar tiempo a que el cuerpo se adapte.
o Consumir productos lácteos fermentados, que contengan probióticos que hayan demostrado mejorar la sensación de hinchazón.
o Limitar los alimentos que contienen polioles - los edulcorantes artificiales que contienen poliol tales como maltitol, sorbitol, xilitol e isomaltosa.
o Reducir la ingesta de alimentos ricos en grasa animal y alimentos grasosos o fritos.
o Evitar el consumo excesivo; no apresurarse a comer y masticar bien la comida lentamente.
o Proponerse un índice de masa corporal meta saludable para alcanzar el peso ideal.
o Evitar los alimentos que fermentan en el estómago (pueden provocar sensación de hinchazón), así como los alimentos ricos en almidón, col, leche y bebidas alcohólicas, teniendo en cuenta que la dieta debe ser siempre variada.
o Favorecer las proteínas: una dieta basada en proteínas y productos lácteos, combinado con una reducción de los azúcares y grasas, mejora la hinchazón.
- Estilo de vida — mejorar la práctica de ejercicio y postura.
- Medicación – las preparaciones con simeticona y carbón activado se siguen utilizando para aliviar los síntomas vinculados al meteorismo y la sensación de hinchazón, pero su utilidad es cuestionable. Algunos estudios sobre los preparados probióticos que contienen especies de bacterias como Lactobacillus y Bifidobacterias han reportado mejoría en la sensación de distensión y flatulencia [61].
5.6.2 Farmacéuticos
- La farmacoterapia debe combinarse con intervenciones del estilo de vida y dietéticas:
o Combinar medicamentos con cambios del estilo de vida.
o Algunas veces se recomienda medicamentos con hierbas, homeopatía, aromaterapia, pero sin ninguna evidencia de su eficacia.
o Cuando la distensión dura varias semanas o se empeora.
o Ante la presencia de ciertos síntomas, como diarrea o constipación, dolor abdominal, vómitos, expectoración con sangre, pérdida de peso, etc.
o La distensión puede indicar causas más preocupantes si se acompaña de pérdida de peso, diarrea, dolor abdominal, que aparecen especialmente después de la ingesta de alimentos, así como cuando hay una tumoración abdominal.
o La ausencia total de pasaje de gases y materias, junto con dolor abdominal severo, requiere consulta urgente.
5.6.3 Médicos de atención primaria
- Manejo cuando no se halla ninguna causa aparente:
o Dieta — ensayo específico de exclusión. Luego provocación con lactosa, dieta FODMAP [32], evitación de alimentos que hacen mal; probióticos. Sin embargo, solo se debe explorar un cambio por vez.
o Las terapias psicológicas —hipnosis han demostrado aliviar la distensión en los pacientes con SII; la terapia comportamental puede ser de utilidad en pacientes con aerofagia.
5.6.4 Especialista
- Descartar la enfermedad orgánica sugerida por los síntomas comórbidos.
- Prestar atención a dieta flatulogénica – alimentos que producen meteorismo y bebidas burbujeantes.
- Prestar atención a la postura.
- Considerar los probióticos.
- Individualizar el tratamiento.
- Valorar la sobrepoblación bacteriana – pruebas adecuadas.
- Considerar la posibilidad de laxantes si el paciente está estreñido.
- Considerar una dosis baja de antidepresivos tricíclicos [62].
- Considerar la hipnoterapia.
- Considerar la neostigmina [63]
6. Estreñimiento/ constipación
6.1 Definición y descripción
Esta sección se concentra en el estreñimiento funcional, más que en el SII— dolor abdominal acompañado de alteraciones de la defecación. En la práctica clínica, los términos “estreñimiento funcional” y “estreñimiento crónico” a menudo se usan de forma intercambiable, reconociendo la naturaleza crónica de los síntomas y dejando afuera el SII. Habitualmente se considera que la presencia de dolor abdominal inferior prominente distingue entre el SII y el estreñimiento, si bien en la práctica puede ser difícil hacer la distinción.
- El estreñimiento es una condición crónica o aguda en la que los movimientos intestinales tienen lugar con menor frecuencia que lo habitual, o cuando las heces son duras, secas y su expulsión es dolorosa o difícil, o si la evacuación es incompleta o prolongada — sinónimos: disquesia; obstipación (estreñimiento pertinaz que se resiste a los tratamientos habituales); constipación rectal; constipación de tránsito lento.
- La impactación fecal constituye una colección de materias fecales duras y secas acumuladas en el colon o recto.
- Los síntomas del estreñimiento o constipación incluyen:
o Esfuerzo defecatorio o molestias al mover el intestino
o Movimientos intestinales menos frecuentes que lo habitual
o Materias fecales más duras o grumosas o secas que lo habitual
o Calambres o distensión estomacal
o Molestia o dolor en la parte inferior de espalda o estómago
o Sensación de vaciado incompleto luego de defecar
o Náuseas, irritabilidad, disminución del apetito
o Cansancio / fatiga
6.2 Notas epidemiológicas
- En un estudio, se observó que 5% de la población canadiense (2% de los hombres y 8% de las mujeres) presentaban uno o más síntomas GI bajos; 51% presentaba constipación [59].
- En un estudio poblacional en México (con entrevistas realizadas por médicos adiestrados en el uso de los cuestionarios de Roma II/atención médica/medicación y la Escala del Centro para Estudios Epidemiológicos de la Depresión), los TGIF más frecuentes fueron: SII: 16% (IC 95%, 12,9 a 19,5); distensión funcional: 11% (IC 95%, 8,2 a 13,9); trastornos intestinales funcionales no especificados: 11% (IC 95%, 8,0 a 13,6); estreñimiento funcional: 7% (IC 95%, 5.3 a 10.1). La pirosis no estudiada fue también muy común en 20% (IC 95%, 16,2 a 23,4) [64].
- Se estima que la prevalencia general del estreñimiento en los Estados Unidos es de aproximadamente 15% [65].
- El estreñimiento funcional, según la definición por los criterios de Roma, afecta a alrededor de 8% de la población [66].
6.3 Comentarios sobre síntomas / diagnósticos
- A continuación se enumeran los criterios de Roma III para estreñimiento funcional (se deben incluir dos o más):
o Esfuerzo defecatorio que aparece en por lo menos 25% de las defecaciones
o Deposiciones aprinas o duras en por lo menos 25% de las ocasiones
o Sensación de evacuación incompleta en por lo menos 25% de las defecaciones
o Sensación de obstrucción o taponamiento anorrectal en por lo menos 25% de las defecaciones
o Necesidad de maniobras manuales para facilitar por lo menos 25% de las defecaciones (por ejemplo: evacuación digital, soporte del piso pélvico)
o Menos de tres movimientos intestinales por semana
o Deposiciones disminuidas de consistencia infrecuentes sin el uso de laxantes
o Criterios insuficientes para síndrome de intestino irritable
o Se cumple con los criterios en los 3 meses previos, con instalación de los síntomas por lo menos 5 meses antes del diagnóstico
6.4 Diagnóstico diferencial
- El síndrome de intestino irritable en el que predomina el estreñimiento (SII-E) debe considerarse en los casos en los que hay estreñimiento crónico con dolor abdominal.
- Estreñimiento inducido por medicamentos.
- Hay una serie de anomalías anatómicas que han sido vinculadas a dificultades en la defecación, tales como rectocele, intususcepción y enterocele; sin embargo, suelen ser un problema que surge secundariamente, más que la causa inicial.
- Hipotiroidismo—letargo, aumento de peso, intolerancia al frío.
6.5 Señales de alarma
- Cambios recientes de los hábitos intestinales
- Pérdida de peso
- Sangrado rectal
- Edad > 50 años
- Antecedentes familiares de cáncer colorrectal
6.6 Constipación (Estreñimiento) — cascada de manejo
6.6.1 Automanejo en el estreñimiento
- Auto diagnóstico— Si bien los hábitos intestinales varían de acuerdo a la dieta y, por lo tanto, la geografía y la etnia, se considera que estreñido a un adulto que no haya tenido movimientos intestinales en 3 días, o 4 días en el caso de un niño. Sin embargo, la frecuencia sola suele ser inadecuada para describir el problema de un paciente, ya que los trastornos pueden estar más relacionados con dificultades en el acto de la defecación o con una sensación de evacuación incompleta.
- Señales de alarma —consultar al médico si:
o Hay un cambio repentino en el hábito de movimientos intestinales, sobre todo en individuos mayores de 40 años
o Aparecen movimientos intestinales dolorosos
o Las heces presentan manchas de sangre, o son negruzcas o alquitranadas
o Se necesita usar laxantes regularmente (cada 2-3 días o más)
o El estreñimiento aparece junto con sensación de cansancio o de malestar, vómitos, pérdida de peso, dolores de cabeza, fiebre
o Hay síntomas de estreñimiento durante > 7 días sin una causa obvia
o Escurrimiento de líquido o heces blandas por el ano
- Estrategias de autocuidado:
o Dieta:
· A los pacientes que sufren de estreñimiento se les debe recomendar que no se salteen el desayuno, ya que ese es el momento del día en el que el reflejo gastrocólico está en su apogeo.
· Incluye alimentos ricos en fibra en la dieta — como frutas y verduras, legumbres, cereales de grano integral y semillas.
· Aumentar gradualmente la cantidad de fibra en la dieta para evitar la distensión y los eructos — si el paciente siente que la fibra exacerba sus síntomas (como puede suceder en SII-E y tránsito lento), debe evitar el consumo excesivo de fibras.
· Elegir frutas ricas en pectina, como manzanas, fresas (frutillas), lichi o peras, para aumentar el volumen de las deposiciones y facilitar la evacuación.
· Consumir productos lácteos fermentados que contengan probióticos con beneficios probados para la constipación.
· Beber aproximadamente dos litros de agua potable al día — reducir la ingesta de bebidas cafeinadas, alcohólicas y azucaradas.
· Reducir la ingesta de alimentos ricos en grasa animal, alimentos grasosos y fritos.
· Limitar el consumo de azúcares refinados — como caramelos y postres pesados.
· Regularizar los horarios de las comidas y los hábitos de alimentación.
o Ejercicio y estrés:
· Tratar de ejercitar a nivel moderado durante por lo menos 30 minutos por día.
· Aprender y aplicar técnicas de relajación para aliviar el estrés.
· Practicar un estilo de vida saludable — hacer ejercicio regularmente y no fumar.
· Evitar el estrés — aprender a relajarse, mejorar los patrones de sueño, hacer ejercicio de manera regular, practicar respiración profunda y adoptar buenas técnicas de manejo del tiempo.
o Movimiento intestinal – idas al baño:
· No dejar pasar el deseo de movilizar el intestino/ir de cuerpo.
· La evacuación intestinal puede verse afectada por la posición del individuo al sentarse en el inodoro — se facilita cuando éste se inclina hacia adelante con la espalda derecha y los pies apoyados.
· Esperar una acción intestinal regular diaria o cada dos días.
o Consultar a su médico / farmacéutico si una afección médica provoca estreñimiento.
o Reducir al mínimo el uso de medicación y concentrarse en el más largo plazo en la dieta y los cambios del estilo de vida.
o Agentes de volumen sencillos — suplementos de fibra, tales como ispagula, goma guar, psyllium (ispagula o ispagol), sterculia; deben ingerirse con cantidades adecuadas de líquido.
o Ablandadores de heces — docusato, poloxalcol; los ablandadores de las materias fecales son laxantes leves que pueden ser de utilidad para los niños, pero existe poca evidencia sobre ellos.
o Supositorios de glicerina — en caso de dificultad con el vaciado rectal.
6.6.2 Farmacéutico
o Comprobar la posibilidad de estreñimiento inducido por fármacos – opiáceos, terapia con hierro, antiácidos a base de calcio, antidepresivos tricíclicos, antipsicóticos, quimioterapia, medicamentos anticolinérgicos, anti parkinsonianos, medicamentos anti diarreicos ralentizan el tránsito intestinal, arcilla, o silicatos.
o Los laxantes tradicionales de fácil obtención son el tratamiento de primera línea, pero se asocian con altas tasas de insatisfacción [67].
o Los laxantes estimulantes, como el sen, y los laxantes osmóticos, como la lactulosa, pueden causar dolor abdominal y la eliminación de heces acuosas; posteriormente el individuo puede pasar días sin defecar, asemejándose al estreñimiento, lo que lleva al paciente a administrarse nuevas dosis y provocar un efecto laxante excesivo.
o Supositorios de glicerina.
o Con instrucciones adecuadas, la mayoría de las veces es posible manejar el estreñimiento sin medicación.
6.6.3 Médicos de atención primaria
o En ausencia de características que sugieran alarma, no se recomienda hacer exámenes diagnósticos en todos los pacientes estreñidos.
o Si hay una o más señales de alarma presentes, está indicado realizar colonoscopía; la colonoscopía no es una prueba diagnóstica a utilizar cuando no existan señales de alarma.
o Antecedentes y examen físico del paciente
o Descripción del patrón de defecación — frecuencia y forma de las deposiciones (Escala de forma de las deposiciones de Bristol - Bristol Stool Form Scale, BSFS)
o Medidas adoptadas para mejorar la situación y resultados
o Hemograma completo, velocidad de eritrosedimentación, proteína C reactiva para descartar sangrado intestinal oculto o inflamación
o Modificación de la dieta y estilo de vida
o Agentes de volumen, laxantes simples
o Derivar para una evaluación GI si el estreñimiento no mejora
o Considerar la técnica de biofeedback para corregir la disinergia del piso pélvico
6.6.4 Especialista
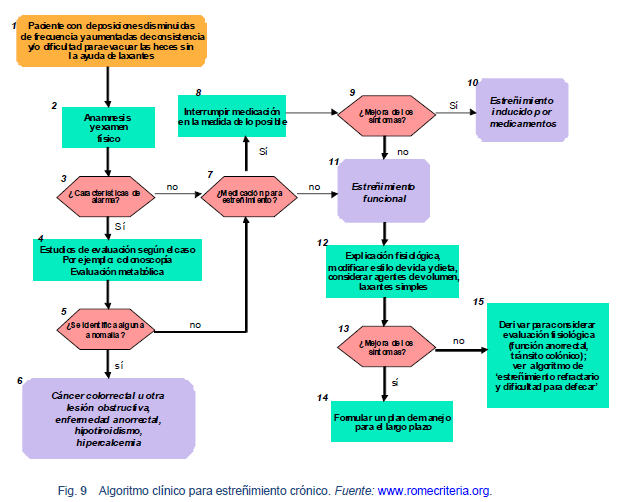
Ver las Guías de la WGO sobre estreñimiento en: (http://www.worldgastroenterology.org/constipation.html).
Notas:
· Es probable que esto se logre superar con nuevos medicamentos de receta, y hay un creciente escepticismo en cuanto a que los estudios diagnósticos cambien la situación
· Medicamentos dispensados con receta para pacientes con síntomas persistentes que ya han intentado con agentes de venta libre: la linaclotida ha sido aprobada en los Estados Unidos y la Unión Europea para el tratamiento del estreñimiento idiopático crónico y SII-E en los adultos; prucaloprida ha sido aprobada en la Unión Europea y algunos países de Asia y América Latina para el tratamiento del estreñimiento crónico, y lubiprostona ha sido aprobada para el estreñimiento crónico y SII-E en los Estados Unidos
· Hay algunos nuevos enfoques: la biorretroalimentación (biofeedback) para casos de disinergia y la estimulación sacra para casos de inercia. La cirugía debe considerarse muy excepcionalmente, y sólo en centros con mucha experiencia.
Referencias
- Drossman DA, Li Z, Andruzzi E, et al. U.S. householder survey of functional gastrointestinal disorders. Prevalence, sociodemography, and health impact. Dig Dis Sci 1993;38:1569–80.
- Hungin AP, Whorwell PJ, Tack J, Mearin F. The prevalence, patterns and impact of irritable bowel syndrome: an international survey of 40,000 subjects. Aliment Pharmacol Ther 2003;17:643–50.
- Kennedy TM, Jones RH, Hungin AP, O’Flanagan H, Kelly P. Irritable bowel syndrome, gastrooesophageal reflux, and bronchial hyper-responsiveness in the general population. Gut 1998;43:770–4.
- Quigley EM, Locke GR, Mueller-Lissner S, et al. Prevalence and management of abdominal cramping and pain: a multinational survey. Aliment Pharmacol Ther 2006;24:411–9.
- Mueller-Lissner S, Quigley EM, Helfrich I, Schaefer E. Drug treatment of chronic-intermittent abdominal cramping and pain: a multi-national survey on usage and attitudes. Aliment Pharmacol Ther 2010;32:472–7.
- Bommelaer G, Poynard T, Le Pen C, et al. Prevalence of irritable bowel syndrome (IBS) and variability of diagnostic criteria. Gastroenterol Clin Biol 2004;28:554–61.
- Sandler RS, Stewart WF, Liberman JN, Ricci JA, Zorich NL. Abdominal pain, bloating, and diarrhea in the United States: prevalence and impact. Dig Dis Sci 2000;45:1166-71.
- Kruis W, Thieme C, Weinzierl M, Schüssler P, Holl J, Paulus W. A diagnostic score for the irritable bowel syndrome. Its value in the exclusion of organic disease. Gastroenterology 1984;87:1–7.
- Weber FH, McCallum RW. Clinical approaches to irritable bowel syndrome. Lancet 1992; 340: 1447–52.
- Digesu GA, Panayi D, Kundi N, Tekkis P, Fernando R, Khullar V. Validity of the Rome III Criteria in assessing constipation in women. Int Urogynecol J 2010;21:1185–93.
- Bouras EP, Tangalos EG. Chronic constipation in the elderly. Gastroenterol Clin North Am 2009;38:463–80.
- El-Serag HB. Time trends of gastroesophageal reflux disease: a systematic review. Clin Gastroenterol Hepatol 2007;5:17–26.
- Corley DA, Kubo A. Body mass index and gastroesophageal reflux disease: a systematic review and meta-analysis. Am J Gastroenterol 2006;101:2619–28.
- Sharma PK, Ahuja V, Madan K, Gupta S, Raizada A, Sharma MP. Prevalence, severity, and risk factors of symptomatic gastroesophageal reflux disease among employees of a large hospital in northern India. Indian J Gastroenterol 2011;30:128–34.
- Jafri N, Jafri W, Yakoob J, Islam M, Manzoor S, Jalil A, Hashmi F. Perception of gastroesophageal reflux disease in urban population in Pakistan. J Coll Physicians Surg Pak 2005;15:532–4.
- Zhou H, Yao M, Cheng GY, Chen YP, Li DG. Prevalence and associated factors of functional gastrointestinal disorders and bowel habits in Chinese adolescents: a school-based study. J Pediatr Gastroenterol Nutr 2011;53:168–73.
- Bremner AR, Sandhu BK. Recurrent abdominal pain in childhood: the functional element. Indian Pediatr 2009;46:375–9.
- Devanarayana NM, Mettananda S, Liyanarachchi C, et al. Abdominal pain-predominant functional gastrointestinal diseases in children and adolescents: prevalence, symptomatology, and association with emotional stress. J Pediatr Gastroenterol Nutr 2011;53:659–65.
- Devanarayana NM, Adhikari C, Pannala W, Rajindrajith S. Prevalence of functional gastrointestinal diseases in a cohort of Sri Lankan adolescents: comparison between Rome II and Rome III criteria. J Trop Pediatr 2011;57:34–9.
- Wang A, Liao X, Xiong L, et al. The clinical overlap between functional dyspepsia and irritable bowel syndrome based on Rome III criteria. BMC Gastroenterol 2008;8:43.
- Kaji M, Fujiwara Y, Shiba M, et al. Prevalence of overlaps between GERD, FD and IBS and impact on health-related quality of life. J Gastroenterol Hepatol 2010;25:1151–6.
- Altintaş E, Senli MS, Sezgin O. Prevalence of celiac disease among dyspeptic patients: a community-based case–control study. Turk J Gastroenterol 2008;19:81–4.
- Eliakim R, Cohen A, Ginsberg G, Hammerman-Rozenberg R, Stessman J. The Jerusalem 70 year olds longitudinal study: gastrointestinal findings. Isr J Med Sci 1996;32:634–8.
- Madrid AM, Quera R, Defillippi CL, Defillippi C. Prevalence of IBS in the Chilean population. Gastroenterol Latinoam 2005;16:392.
- Madrid AM, Landskron G, Klapp G, Reyes A, Pizarro C, Defilippi C. Lactulose hydrogen breath test and functional symptoms in pediatric patients. Dig Dis Sci 2012;57:1330–5.
- Quigley EM, Abdel-Hamid H, Barbara G, et al. A global perspective on irritable bowel syndrome. A consensus statement of the World Gastroenterology Organisation Summit Task Force on irritable bowel syndrome. J Clin Gastroenterol 2012;46:356–66.
- Okeke EN, Ladep NG, Adah S, Bupwatda PW, Agaba EI, Malu AO. Prevalence of irritable bowel syndrome: a community survey in an African population. Ann Afr Med 2009;8:177–80.
- Olubuyide IO, Olawuyi F, Fasanmade AA. A study of irritable bowel syndrome diagnosed by Manning criteria in an African population. Dig Dis Sci 1995;40:983–5.
- Gibson PR, Shepherd SJ. Food choice as a key management strategy for functional gastrointestinal symptoms. Am J Gastroenterol 2012;107: 657–66.
- Kehar M, Yadav SP, Sachdeva A. Constipation in children. J Int Med Sci Acad 2012;25:31–3.
- Drossman DA, Funch-Jensen P, Janssens J, Talley NJ, Thompson WG, Whitehead WE. Identification of subgroups of functional bowel disorders. Gastroenterol Int 1990;3:159–72.
- Gibson PR, Shepherd SJ. Evidence-based dietary management of functional gastrointestinal symptoms: The FODMAP approach. J Gastroenterol Hepatol 2010;25:252–8.
- Galmiche JP, Clouse RE, Bálint A, et al. Functional esophageal disorders. Gastroenterology 2006;130:1459–65.
- Dent J, Vakil N, Jones R, et al. Accuracy of the diagnosis of GORD by questionnaire, physicians and a trial of proton pump inhibitor treatment: the Diamond Study. Gut 2010;59:714–21.
- Goh KL. Gastroesophageal reflux disease in Asia: A historical perspective and present challenges. J Gastroenterol Hepatol 2011;26 Suppl 1:2–10.
- Mahadeva S, Raman MC, Ford AC, et al. Gastro-oesophageal reflux is more prevalent in Western dyspeptics: a prospective comparison of British and South-East Asian patients with dyspepsia. Aliment Pharmacol Ther 2005;21:1483–90.
- Kang JY, Ho KY. Different prevalences of reflux oesophagitis and hiatus hernia among dyspeptic patients in England and Singapore. Eur J Gastroenterol Hepatol 1999;11:845–50.
- Ho KY, Ng WL, Kang JY, Yeoh KG. Gastroesophageal reflux disease is a common cause of noncardiac chest pain in a country with a low prevalence of reflux esophagitis. Dig Dis Sci 1998;43:1991–7.
- Wu JC, Chan FK, Ching JY, Leung WK, Lee YT, Sung JJ. Empirical treatment based on “typical” reflux symptoms is inappropriate in a population with a high prevalence of Helicobacter pylori infection. Gastrointest Endosc 2002;55:461–5.
- Goh KL. Clinical and epidemiological perspectives of dyspepsia in a multiracial Malaysian population. J Gastroenterol Hepatol 2011;26 Suppl 3:35–8.
- Mahadeva S, Chia YC, Vinothini A, Mohazmi M, Goh KL. Cost-effectiveness of and satisfaction with a Helicobacter pylori “test and treat” strategy compared with prompt endoscopy in young Asians with dyspepsia. Gut 2008;57:1214–20.
- Ho KY, Gwee KA, Khor CJ, Selamat DS, Wai CT, Yeoh KG. Empirical treatment for the management of patients presenting with uninvestigated reflux symptoms: a prospective study in an Asian primary care population. Aliment Pharmacol Ther 2005;21:1313–20.
- Goh KL, Wong HT, Lim CH, Rosaida MS. Time trends in peptic ulcer, erosive reflux oesophagitis, gastric and oesophageal cancers in a multiracial Asian population. Aliment Pharmacol Ther 2009;29:774–80.
- Goh KL. Changing trends in gastrointestinal disease in the Asia-Pacific region. J Dig Dis 2007;8:179–85.
- Thomas V, Rangan K, Kumar S. Occurrence of functional heartburn in patients with symptoms of gastroesophageal reflux disease (GERD) not responding to proton pump inhibitors (PPI) [abstract]. Am J Gastroenterol 2011;106 Suppl 2:S25.
- Gao Y, Hu N, Han X, et al. Family history of cancer and risk for esophageal and gastric cancer in Shanxi, China. BMC Cancer 2009;9:269.
- Sheen E, Triadafilopoulos G. Adverse effects of long-term proton pump inhibitor therapy. Dig Dis Sci 2011;56:931–50.
- Berardi RR, ed. Handbook of nonprescription drugs: an interactive approach to self-care. 16th ed. Washington, DC: American Pharmacists Association, 2009.
- Kahrilas PJ, Shaheen NJ, Vaezi MF. American Gastroenterological Association medical position statement on the management of gastroesophageal reflux disease. Gastroenterology 2008;135:1383–91. Available at: http://www.gastrojournal.org/article/S0016-5085(08)01606-5/fulltext.
- Smith L. Updated ACG guidelines for diagnosis and treatment of GERD. Am Fam Physician 2005;71:2376–82. Available at: http://www.aafp.org/afp/2005/0615/p2376.html.
- Gupta V, Moshiree B, Verne GN. Treatment of pain symptoms in irritable bowel syndrome patients. Drugs Today (Barc) 2004;40:829–36.
- Mertz HR. Irritable bowel syndrome. N Engl J Med 2003;349:2136–46.
- Gibson PR. Food intolerance in functional bowel disorders. J Gastroenterol Hepatol 2011;26 Suppl 3:128–31.
- Staudacher HM, Whelan K, Irving PM, Lomer MC. Comparison of symptom response following advice for a diet low in fermentable carbohydrates (FODMAPs) versus standard dietary advice in patients with irritable bowel syndrome. J Hum Nutr Diet 2011;24:487–95.
- Dorn SD, Meek PD, Shah ND. Increasing frequency of opioid prescriptions for chronic abdominal pain in US outpatient clinics. Clin Gastroenterol Hepatol 2011;9:1078–85.
- Rome Foundation. Appendix D: Rome III psychosocial alarm questionnaire for the functional GI disorders. In: Drossman DA, ed. Rome III: the functional gastrointestinal disorders. 3rd ed. MacLean, VA: Degnon Associates, 2006: 953–9. Available at: http://www.romecriteria.org/pdfs/PsychoAlarmQ.pdf.
- World Gastroenterology Organisation. World Gastroenterology Organisation Global Guidelines. Irritable bowel syndrome: a global perspective. April 2009. Available at: http://www.worldgastroenterology.org/irritable-bowel-syndrome.html.
- Daneshpajouhnejad P, Keshteli AH, Sadeghpour S, Ardestani SK, Adibi P. Bloating in Iran: SEPAHAN systematic review no. 4. Int J Prev Med 2012;3(Suppl 1):S26–33.
- Hunt RH, Dhaliwal S, Tougas G, et al. Prevalence, impact and attitudes toward lower gastrointestinal dysmotility and sensory symptoms, and their treatment in Canada: A descriptive study. Can J Gastroenterol 2007;21:31–7.
- Lacy BE, Gabbard SL, Crowell MD. Pathophysiology, evaluation, and treatment of bloating: hope, hype, or hot air? Gastroenterol Hepatol (N Y) 2011;7:729–39.
- World Gastroenterology Organisation. World Gastroenterology Organisation Global Guidelines. Probiotics and prebiotics. October 2011. Available at: http://www.worldgastroenterology.org/probiotics-prebiotics.html.
- Drossman DA, Toner BB, Whitehead WE, et al. Cognitive-behavioral therapy versus education and desipramine versus placebo for moderate to severe functional bowel disorders. Gastroenterology 2003;125:19–31.
- Accarino A, Perez F, Azpiroz F, Quiroga S, Malagelada JR. Intestinal gas and bloating: effect of prokinetic stimulation. Am J Gastroenterol 2008;103:2036–42.
- López-Colombo A, Morgan D, Bravo-González D, Montiel-Jarquín A, Méndez-Martínez S, Schmulson M. The epidemiology of functional gastrointestinal disorders in Mexico: a population-based study. Gastroenterol Res Pract 2012;2012:606174.
- Higgins PD, Johanson JF. Epidemiology of constipation in North America: a systematic review. Am J Gastroenterol 2004;99:750–9.
- Longstreth GF, Thompson WG, Chey WD, Houghton LA, Mearin F, Spiller RC. Functional bowel disorders. Gastroenterology 2006;130:1480–91.
- Johanson JF, Kralstein J. Chronic constipation: a survey of the patient perspective. Aliment Pharmacol Ther 2007;25:599–608.















