Esta directriz de la Organización Mundial de Gastroenterología (WGO) sobre “Desinfección de endoscopios” está destinada al personal de la salud y profesionales que utilizan, limpian o intervienen en el mantenimiento de endoscopios, y tiene como objetivo apoyar a las sociedades nacionales, los organismos oficiales y los servicios de endoscopía en la elaboración de normas y protocolos locales para el reprocesamiento de endoscopios.
Estas Directrices de la WGO son el resultado de un proceso de desarrollo sistemático por el cual expertos analizan la literatura médica y científica, las directrices existentes y las normas de mejores prácticas (regionales) y llegan a un consenso. En esta actualización se abordan los recientes brotes infecciosos producidos por microorganismos multirresistentes (MMR) acaecidos tras procedimientos endoscópicos, y se proponen medidas para reducir los riesgos de aparición de nuevos brotes. Las recomendaciones se basan en las conclusiones de consenso de un grupo de trabajo multidisciplinario internacional con experiencia en microbiología, biofilm, reprocesamiento de endoscopios, enfermería y gastroenterología, y con amplia experiencia en la elaboración de directrices nacionales e internacionales de reprocesamiento.
1.1 Directrices o normas
La prestación de servicios endoscópicos seguros y eficaces se rige por normas nacionales e internacionales que tienen muchos puntos en común, como las normas relativas al diseño de las instalaciones y dotación de personal, los reprocesadores automáticos de endoscopios flexibles, desinfectantes, la calidad del agua y los gabinetes de secado.
La aplicación de las normas apropiadas para el reprocesamiento debe respetar los principios generales de las buenas prácticas de fabricación (GMP). Las GMP constituyen un conjunto de regulaciones, códigos y pautas aplicables a los procesos de manufactura/fabricación —en este caso las referidas al reprocesamiento de endoscopios— para lograr una desinfección de alto nivel; cubre tanto el proceso como el control de calidad. Las GMP son reconocidas mundialmente para el control y la gestión de la fabricación y las pruebas de control de calidad de productos farmacéuticos, y ha evolucionado en los últimos 60 años en respuesta a una serie de problemas de público conocimiento acaecidos en la industria farmacéutica [1].
Si bien a menudo se habla de las instrucciones de reprocesamiento como “directrices”, de hecho se trata de una norma técnica que establece la práctica mínima aceptable para el reprocesamiento, para lograr una desinfección de alto nivel de los endoscopios. Por lo general, las directrices médicas abordan una pregunta clínica limitada utilizando datos poblacionales; frecuentemente utilizan datos que provienen de ensayos aleatorizados, para orientar la atención para un paciente en particular. Los ensayos aleatorizados se realizan en poblaciones específicas, y los médicos deben decidir si las pautas son aplicables a su paciente en concreto [2].
Las normas tienen una aplicación más amplia y fijan especificaciones y procedimientos que están diseñados para garantizar que los productos, servicios y sistemas sean seguros y confiables, y que funcionen de manera uniforme tal como fueron diseñados. La evidencia de apoyo para una norma se basa en la ciencia, la tecnología y la experiencia. No es frecuente que se realicen ensayos aleatorizados en una población en particular. Las normas que rigen el reprocesamiento tienen bases científicas, y a menudo se validan mediante mediciones de eficiencia en modelos que utilizan suciedad artificial o inóculos conocidos de bacterias. Las ciencias de la limpieza, la desinfección, el secado y la microbiología constituyen el fundamento de las normas de reprocesamiento pertinentes en todos los países.
Las normas establecen la práctica mínima aceptable
Para describir las instrucciones para el reprocesamiento de endoscopios se utilizan ambos términos: “directrices” y “normas” [3,4].
1.2 Principios generales en el reprocesamiento de endoscopios
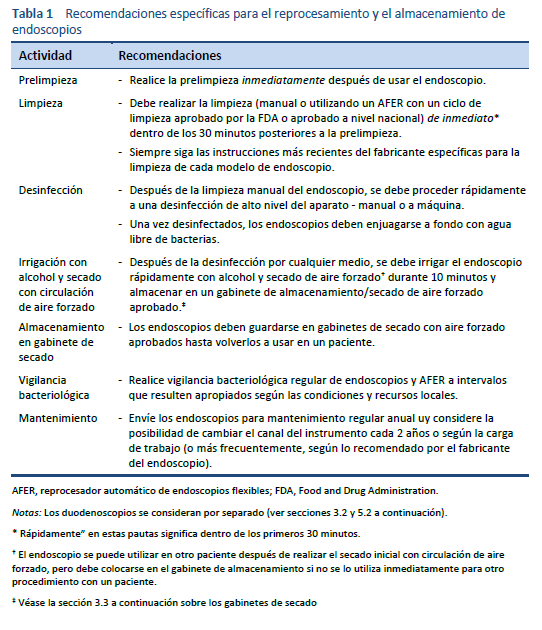
El paso más importante en el reprocesamiento de endoscopios es una limpieza manual escrupulosa antes de la desinfección. Sin una limpieza adecuada no habrá una buena desinfección [5–7].
La persona a cargo de la limpieza manual debe estar familiarizada con la estructura del endoscopio y entrenada en técnicas de limpieza. La limpieza debe comenzar inmediatamente después de utilizar el endoscopio, para evitar que el material biológico se seque y se endurezca. Los detergentes y equipos de limpieza utilizados deben ser adecuados, y en particular se deben utilizar cepillos con el diámetro adecuado para cada canal. Luego de limpiar se debe irrigar exhaustivamente para garantizar la eliminación de todos los residuos y detergentes antes de la desinfección.
1.2.1 Limpieza manual
Limpieza previa: inmediatamente después de cada procedimiento, con el endoscopio todavía adosado a la fuente de luz, pase un paño descartable sin pelusas por el tubo de inserción. Coloque el extremo distal en una solución de detergente de grado médico que produzca poca espuma y aspire el detergente de todos los canales, incluido el canal de aspirado y de toma de biopsias. Limpie los canales de aire/agua con detergente. Irrigue todos los canales primero con agua y luego con aire, incluido el canal del chorro, de haberlo, siguiendo las instrucciones del fabricante. Es posible que el lavado de los canales de aire/agua con detergente requiera el uso de una válvula específica.
Retire el endoscopio de la fuente de luz y llévelo a la zona de limpieza en un receptáculo cerrado para evitar la contaminación ambiental por goteo o derrame; debe indicarse claramente que el endoscopio dentro del receptáculo está contaminado.
Es fundamental no dejar secar el endoscopio antes de proseguir con la limpieza, ya que si la materia orgánica se seca se hará difícil o imposible eliminarla. Los endoscopios deben procesarse sin demora, dentro de los primeros 30 minutos.
Deben realizarse pruebas de fugas para comprobar la integridad de todos los canales antes de seguir con el procesamiento. Retire todas las válvulas y botones y pruebe el instrumento según las instrucciones del fabricante.
Cepille y limpie los botones y válvulas, dedicando especial atención a las superficies internas, y lleve a cabo la desinfección o esterilización de alto nivel siguiendo las instrucciones originales del fabricante del equipo.
Coloque el endoscopio en una solución detergente en una pileta en la sección “sucia” del área de descontaminación y lave su superficie exterior. Se debe utilizar un detergente de grado médico de baja espuma a una dilución adecuada conforme las instrucciones del fabricante. Cepille todas las secciones accesibles del canal de biopsia/aspiración siguiendo las instrucciones de uso del fabricante. Debe cepillarse cada canal hasta retirar todos los residuos. Cepille la punta y los mangos y limpie los asientos de las válvulas. Ajuste los adaptadores de limpieza y enjuague los canales con detergente fresco durante el tiempo especificado para ese producto en particular.
El endoscopio se debe enjuagar retirando el detergente del fregadero, enjuagando la superficie exterior con agua fría del grifo, y luego llenando el fregadero con agua del grifo y purgando los canales con agua del grifo, utilizando los adaptadores de limpieza según las instrucciones del fabricante. Purgue los canales con aire para eliminar el agua utilizada para el enjuague.
1.2.2 Desinfección
La desinfección de alto nivel se realiza en un reprocesador de endoscopios flexibles automático (AFER, por sus siglas en inglés), que debe cumplir con la norma nacional pertinente o estar aprobado por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA, por sus siglas en inglés). El AFER puede o no tener un ciclo automático de limpieza, además de un ciclo de desinfección. Todos los conectores que se utilicen deben ser los diseñados específicamente para cada modelo de endoscopio, y todos los canales deben estar conectados al inicio y al final de cada ciclo. Los componentes desmontables, como las válvulas de aire/agua y aspiración, pueden esterilizarse al vapor o reprocesarse con el endoscopio si el fabricante de AFER ha validado la capacidad del AFER para limpiar y/o desinfectar estos componentes desmontables.
Después de la desinfección de alto nivel, el endoscopio se enjuaga en el AFER con agua libre de bacterias producida utilizando filtros que recolectan partículas al nivel de submicrones. La calidad del agua debe revisarse periódicamente.
La desinfección manual de alto nivel es una alternativa eficaz, pero debe estar en manos de personal dedicado específicamente al reprocesamiento, bien entrenado y que dispone además del equipo de protección personal adecuado. Se debe sumergir el endoscopio en desinfectante y llenar todos los canales con esa solución desinfectante. Se sumergen los botones y las válvulas en el desinfectante, dejando remojar el instrumento durante el tiempo necesario a la temperatura y concentración requeridas según lo especificado por el fabricante del desinfectante.
Se purga el desinfectante de todos los canales con aire y se enjuaga el exterior del endoscopio, lavando los canales con agua libre de bacterias, utilizando el volumen que se necesita para el desinfectante en particular utilizado, para eliminar cualquier rastro de desinfectante.
1.2.3 Secado
Los endoscopios se deben secar después de cada procedimiento, purgando el agua de los canales con aire comprimido; luego se lavan los canales con alcohol, y se dejan secar con circulación de aire forzado. La irrigación con alcohol facilita el secado y gracias a los efectos bactericidas del alcohol, es un complemento útil para la desinfección, [8].
En algunos países (Francia, Reino Unido) puede que no se permita el uso de alcohol, porque preocupa la posibilidad de transmitir la enfermedad de Creutzfeldt-Jakob variante (ECJ).
Al finalizar el reprocesamiento se coloca el endoscopio en un gabinete de secado con circulación de aire forzado para seguir secándolo.
Si un endoscopio se utiliza con poca frecuencia, es razonable guardarlo por separado, colgado verticalmente en un gabinete construido para esos efectos, en lugar de un gabinete de almacenamiento/secado con circulación de aire forzado, y luego reprocesar el endoscopio antes de usarlo con el siguiente paciente. Al momento de colgarlo, el endoscopio debe ya estar completamente seco.
1.2.4 Accesorios
Después de cada sesión de endoscopía se debe retirar el frasco de agua y esterilizarlo al vapor. El frasco debe llenarse con agua estéril inmediatamente antes de usarlo.
1.2.5 Documentación
Todos los pasos esenciales del reprocesamiento del endoscopio deben documentarse para garantizar la calidad y para posibilitar un rastreo de los pacientes, si fuera necesario.
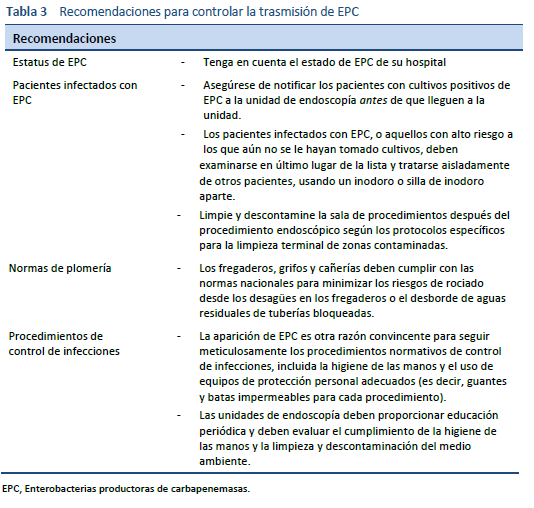
Durante los brotes de MMR tras endoscopías, los pacientes pueden colonizarse con bacterias e inicialmente no mostrar síntomas clínicos, y recién desarrollar infecciones sistémicas graves semanas o meses después; las tasas de mortalidad notificadas llegan hasta el 40% [36,52].
A menudo una única especie de EPC se transmite desde un endoscopio en múltiples ocasiones, a pesar del reprocesamiento. La mejor explicación epidemiológica es que se forma un biofilm en el endoscopio que protege a las bacterias de la limpieza y de la desinfección y crea las condiciones para que se forme un reservorio a partir del cual se transmite luego la infección.
5.1 Biofilm
En el informe de 1999 de los Centros para el Control y la Prevención de Enfermedades (CDC) referente a un brote de Pseudomona aeruginosa productora de carbapenemasa tras broncoscopías, se consideró que la formación de biofilm en los canales estrechos de endoscopios difíciles de limpiar había contribuido al brote [53]. En una investigación posterior se examinaron las superficies de los canales del endoscopio utilizando microscopía electrónica de barrido y se confirmó la presencia de biofilm, a menudo depositado en defectos de la superficie [32]. Otros estudios también han encontrado biofilm en canales de endoscopios [54–56] y en endoscopios indicados como responsables en los informes de brotes [57–59].
El biofilm está constituido por una comunidad de bacterias que están unidas a una superficie y entre sí por una matriz de polisacáridos extracelulares. Las propiedades de las bacterias alojadas en un biofilm difieren de las de las bacterias de la misma especie que flotan libremente (planctónicas). Una vez incorporadas en el biofilm, las bacterias son resistentes a los desinfectantes utilizados a las concentraciones de reprocesamiento recomendadas [60]. Las CPE planctónicas mueren en menos de 1 minuto con desinfectantes estándar, lo que da un amplio margen de seguridad cuando se quiere eliminar esas bacterias planctónicas [61]. Sin embargo, la presencia de una matriz de biofilm limita la difusión del desinfectante, y al desinfectante le cuesta mucho penetrar las múltiples capas de células y matriz de biofilm [62]. Con las concentraciones estándar de desinfectantes no se logra eliminar a esas mismas bacterias de forma fiable si se encuentran en biofilms [63]. Las bacterias en el biofilm acumulado (BBF) que se acumulan en defectos de las superficies del canal del endoscopio también están protegidas por desechos orgánicos y proteínas reticuladas, lo que las hace más difíciles de eliminar con el reprocesamiento estándar [31,55]. Los parámetros de reprocesamiento actuales se basan en datos de modelos que utilizan suciedades artificiales y bacterias planctónicas en lugar de modelos que incorporan bacterias en biofilm o BBF.
El biofilm actúa como un reservorio de bacterias que se adhieren a la superficie de los canales del endoscopio, y ante condiciones favorables, las bacterias pueden multiplicarse en los biofilms, separarse, reanudar su estado planctónico y transmitirse a los pacientes en el curso de una endoscopía [31]. La humedad y el aporte de nutrientes facilitan el crecimiento del biofilm y que se suelten bacterias planctónicas.
En el pasado se ha subestimado el papel de la humedad - que facilita el crecimiento de biofilm durante el almacenamiento - y la importancia de secar el endoscopio totalmente después del reprocesamiento. La evidencia actualmente disponible indica que el 95% de los endoscopios todavía tenían humedad visible en los canales después de haber hecho una irrigación con alcohol AFER, un ciclo de secado de 3 minutos y almacenamiento durante la noche en un gabinete común [64]. Durante el almacenamiento, mantener el endoscopio y en particular sus canales sin nada de humedad debe ser una prioridad.
El biofilm se forma fácilmente en defectos de los endoscopios, a menudo en las marcas longitudinales que se forman por desgaste en los canales de biopsia, y es difícil o imposible eliminarlo con el reprocesamiento estándar [31,32,55,65]. Un estudio multicéntrico de 45 endoscopios listos para utilizar con pacientes detectó defectos en todos los endoscopios examinados [66]. La inspección de canales con un boroscopio suele identificar defectos ocultos de la superficie [66–68]. Los endoscopios deben ser sometidos a mantenimiento periódico que permita identificar y reparar defectos macroscópicos y reemplazar los canales de rutina para reducir la prevalencia de defectos ocultos y ayudar a mantener la superficie de los canales lisas y limpiables [6,37]. La investigación de Verfallie y col. del duodenoscopio responsable de un brote concluyó que las juntas tóricas eran un área especialmente preocupante; se las debe sustituir anualmente junto con los canales [36]. Otros endoscopios pueden requerir un reemplazo menos frecuente de canales, tal vez 1–2 al año, dependiendo de la carga de trabajo.
5.2 Duodenoscopios
Los duodenoscopios son difíciles de limpiar y desinfectar. Además de su complejo diseño, factores como las características de los pacientes referidos para ERCP y las intervenciones realizadas también contribuyen al riesgo de colonización y posterior infección por bacterias transmitidas durante el procedimiento.
A juzgar por los cultivos de vigilancia positivos, la tasa de contaminación de duodenoscopios es similar a las tasas de contaminación de gastroscopios y colonoscopios [18–21]. Por lo tanto, las características del paciente y las intervenciones realizadas son factores preponderantes que explican la mayor incidencia de brotes después de ERCP.
La mejor manera de encarar los riesgos de brotes es mediante cambios específicos dirigidos a mejorar la limpieza y la desinfección de los duodenoscopios, junto con mejoras en el reprocesamiento de todos los endoscopios. Los protocolos de limpieza actualizados de los fabricantes son una mejora importante en el reprocesamiento del duodenoscopio. Una revisión de una base de datos de garantía de calidad de 4.307 cultivos de duodenoscopios mostró que la implementación de los nuevos protocolos de limpieza había reducido significativamente la tasa de cultivos positivos [69].
5.3 Secado
El paso de reprocesamiento del secado a menudo se ha ignorado o se ha realizado de manera incompleta, y es fácil que dé lugar a errores humanos [37]. Una encuesta realizada en los Estados Unidos sobre el reprocesamiento en 249 unidades de endoscopía que realizaban ERCP mostró que el 52% de los centros no cumplían con las directrices de varias sociedades y no utilizaban aire forzado para secar los endoscopios [70]. Las directrices no son compatibles entre sí y no siempre especifican los parámetros para un secado adecuado [71]. Estudios recientes han encontrado líquido residual en hasta el 95% de los canales de los endoscopios después del reprocesamiento y secado, lo que sugiere que es preciso mejorar las pautas de secado [55,64].
Los biofilms necesitan humedad para crecer. Alfa y Sitter, en un artículo fundamental, demostraron que si los duodenoscopios se quedaban húmedos después del reprocesamiento, se producía una rápida proliferación de las especies Pseudomonas y Acinetobacter [72]. El secado durante 10 minutos con aire forzado impidió este crecimiento excesivo en todos los duodenoscopios estudiados. Mediante irrigación con alcohol seguida de secado con aire forzado se logró poner fin a brotes de infecciones por Pseudomonas tras ERCP en la década de 1980 [73]. Estudios más recientes han confirmado que la irrigación con alcohol seguida de 10 minutos de secado con aire forzado es más eficaz que la irrigación con alcohol seguida de un tiempo más corto y variable de secado con aire forzado [66,74].
Las directrices de la Asociación de Enfermeras PeriOperatorias Registradas (AORN) [4] recomiendan guardar los endoscopios en un gabinete de secado e indican que: “La evidencia colectiva muestra que el almacenamiento óptimo de endoscopios flexibles facilita el secado, disminuye la posibilidad de contaminación y protege contra contaminantes ambientales.”
Esta recomendación está respaldada por una revisión de los cultivos de vigilancia de endoscopios listos para utilizar en pacientes, como duodenoscopios, gastroscopios, colonoscopios y ecoendoscopios. Según surge de la revisión, la introducción de gabinetes de secado redujo significativamente el riesgo de contaminación por endoscopios [75]. En una comparación directa, el gabinete de secado por aire forzado secó los endoscopios más rápidamente y redujo más significativamente la proliferación microbiana que un gabinete de almacenamiento estándar [76].
5.4 Simeticona
La simeticona es un polímero a base de silicona utilizado en la endoscopía para mejorar la visibilidad. Los ensayos aleatorizados confirman una disminución en el número de burbujas y una mejor visibilidad. Sin embargo, la simeticona no es soluble en agua, y en 2009 Olympus advirtió que la sustancia era difícil de eliminar con el reprocesamiento estándar [77]. En 2016, van Stiphout y col. informaron que el añadido de simeticona al agua inyectada a través del canal de chorro de agua del colonoscopio provocaba la formación de depósitos de cristal en el conector y el canal del chorro de agua [78]. Un estudio más reciente ha confirmado que la irrigación del canal de biopsia/succión con diferentes concentraciones de simeticona forma un residuo que no se elimina totalmente mediante el reprocesamiento estándar [79]. La simeticona residual puede interferir con el secado y aumentar el riesgo de formación de un biofilm, lo que puede permitir que los gérmenes sobrevivan a la desinfección y esterilización de alto nivel. En junio de 2018, Olympus recomendó no usar simeticona y otras sustancias no solubles en agua [80]. Una nota editorial reciente destaca que tanto Pentax como FujiFilm también recomiendan no usar simeticona con sus endoscopios, y los autores aconsejan seguir las instrucciones de los fabricantes de endoscopios [81].
5.5 Infecciones tropicales
Hay muy poca evidencia disponible sobre el riesgo de transmisión de infecciones parasitarias por endoscopía gastrointestinal. Para poder infectar, la mayoría de los parásitos requieren evolucionar en un ciclo de vida que lleva tiempo, por lo que no son inmediatamente infectantes. La mayoría de los parásitos potencialmente infectantes no sobrevivirían al reprocesamiento que se realiza a los endoscopios.
Generalmente se considera que no hay riesgo con respecto a helmintos, nematodos, platelmintos, Anisakis, o trematodos hepáticos como la Fasciola hepatica, pero hay un informe de cuatro casos de esofagitis por Strongyloides relacionados con un único gastroscopio [82]. Sin embargo, se ha planteado la inquietud sobre el riesgo de transmisión de Giardia lamblia, especies de Cryptosporidium y amebas.
5.6 Conclusión
El conocimiento científico del reprocesamiento está evolucionando. Actualmente están surgiendo publicaciones de nuevos estudios de investigación básica y clínicas, así como ensayos aleatorizados que se realizan en respuesta a publicaciones de brotes de EPC. Los fabricantes de endoscopios siguen mejorando los diseños de los aparatos y validando nuevas instrucciones de reprocesamiento. Hay nuevas tecnologías de secado y limpieza que se van introduciendo en el mercado. Las sociedades profesionales están produciendo versiones actualizadas de las directrices de reprocesamiento en respuesta a la avalancha de nueva información.
Esta directriz, junto con otras pautas elaboradas recientemente, recomienda que los hospitales nombren un comité multidisciplinario con integrantes con diferentes intereses y conocimientos especializados para evaluar la nueva información a medida que se publica y para desarrollar, implementar y, lo que es más importante, actualizar las pautas de reprocesamiento que resulten apropiadas para ellos en particular según los recursos del hospital y el perfil de sus pacientes.
Un reprocesamiento eficaz es un elemento clave para la seguridad del paciente que se somete a cualquier tipo de endoscopía.
1. Patel KT, Chotai NP. Pharmaceutical GMP: past, present, and future—a review. Pharmazie. 2008;63(4):251–5.
2. Evidence-Based Medicine Working Group. Evidence-based medicine. A new approach to teaching the practice of medicine. JAMA. 1992;268(17):2420–5.
3. Society of Gastroenterology Nurses and Associates (SGNA). Standards and position statements [Internet] [Internet]. Chicago, IL: Society of Gastroenterology Nurses and Associates (SGNA); 2019 [cited 2018 Jan 18]. Available from: https://www.sgna.org/Practice/Standards-Practice-Guidelines
4. Association for periOperative Registered Nurses (AORN). Guidelines for perioperative practice [Internet]. Denver, CO: AORN, Inc.; 2019. Available from: https://www.aornbookstore.org/Product/Detail/MAN019
5. Gastroenterological Society of Australia (GESA). Infection control in endoscopy [Internet] [Internet]. Melbourne: Gastroenterological Society of Australia (GESA); 2010 [cited 2018 Jan 18]. Available from: http://www.gesa.org.au/resources/infection-control-in-endoscopy/
6. Kenters N, Huijskens E, Meier C, Voss A. Infectious diseases linked to cross-contamination of flexible endoscopes. Endosc Int Open. 2015;3(4):E259–65.
7. Alfa MJ. Current issues result in a paradigm shift in reprocessing medical and surgical instruments. Am J Infect Control. 2016 May;44(5):e41–5.
8. Kovacs BJ, Chen YK, Kettering JD, Aprecio RM, Roy I. High-level disinfection of gastrointestinal endoscopes: are current guidelines adequate? Am J Gastroenterol. 1999;94(6):1546–50.
9. Hayes, Inc. FDA Advisory Panel offers recommendations on procedures for reprocessing duodenoscopes [press release] [Internet]. Dallas, TX: Hayes, Inc.; 2015 [cited 2018 Feb 7]. Available from: https://www.hayesinc.com/hayes/resource-center/news-service/HNS-20150420-49/
10. U.S. Food and Drug Administration (FDA). Division of Industry and Consumer Education (DICE). Infections associated with reprocessed flexible bronchoscopes: FDA safety communication [Internet]. Silver Spring, MD: U.S. Food and Drug Administration (FDA); 2015 [cited 2018 Feb 9]. Available from: http://wayback.archive-it.org/7993/20170722213119/https://www.fda.gov/MedicalDevices/Safety/AlertsandNotices/ucm462949.htm
11. Naas T, Cuzon G, Babics A, Fortineau N, Boytchev I, Gayral F, et al. Endoscopy-associated transmission of carbapenem-resistant Klebsiella pneumoniae producing KPC-2 beta-lactamase. J Antimicrob Chemother. 2010;65(6):1305–6.
12. Bajolet O, Ciocan D, Vallet C, de Champs C, Vernet-Garnier V, Guillard T, et al. Gastroscopy-associated transmission of extended-spectrum beta-lactamase-producing Pseudomonas aeruginosa. J Hosp Infect. 2013 Apr;83(4):341–3.
13. Orsi GB, García-Fernández A, Giordano A, Venditti C, Bencardino A, Gianfreda R, et al. Risk factors and clinical significance of ertapenem-resistant Klebsiella pneumoniae in hospitalised patients. J Hosp Infect. 2011;78(1):54–8.
14. Koo VSW, O’Neill P, Elves A. Multidrug-resistant NDM-1 Klebsiella outbreak and infection control in endoscopic urology. BJU Int. 2012;110(11 Pt C):E922-926.
15. Tumbarello M, Spanu T, Sanguinetti M, Citton R, Montuori E, Leone F, et al. Bloodstream infections caused by extended-spectrum-beta-lactamase-producing Klebsiella pneumoniae: risk factors, molecular epidemiology, and clinical outcome. Antimicrob Agents Chemother. 2006;50(2):498–504.
16. Orsi GB, Bencardino A, Vena A, Carattoli A, Venditti C, Falcone M, et al. Patient risk factors for outer membrane permeability and KPC-producing carbapenem-resistant Klebsiella pneumoniae isolation: results of a double case-control study. Infection. 2013;41(1):61–7.
17. Voor In ’t Holt AF, Severin JA, Hagenaars MBH, de Goeij I, Gommers D, Vos MC. VIM-positive Pseudomonas aeruginosa in a large tertiary care hospital: matched case-control studies and a network analysis. Antimicrob Resist Infect Control. 2018;7:32.
18. Bisset L, Cossart YE, Selby W, West R, Catterson D, O’Hara K, et al. A prospective study of the efficacy of routine decontamination for gastrointestinal endoscopes and the risk factors for failure. Am J Infect Control. 2006;34(5):274–80.
19. Brandabur JJ, Leggett JE, Wang L, Bartles RL, Baxter L, Diaz GA, et al. Surveillance of guideline practices for duodenoscope and linear echoendoscope reprocessing in a large healthcare system. Gastrointest Endosc. 2016;84(3):392-399.e3.
20. Saliou P, Héry-Arnaud G, Le Bars H, Payan C, Narbonne V, Cholet F, et al. Evaluation of current cleaning and disinfection procedures of GI endoscopes. Gastrointest Endosc. 2016;84(6):1077.
21. Jones D. [Australia’s microbiological surveillance experience.]. In: U.S. Food and Drug Administration (FDA). Center for Devices and Radiological Health. Medical Devices Advisory Committee. Gastroenterology and Urology Devices Panel, editor. [Transcript of meeting held on May 14, 2015, Silver Spring, Maryland] [Internet]. Silver Spring, MD: U.S. Food and Drug Administration (FDA); 2015 [cited 2019 May 31]. p. 142–5. Available from: https://wayback.archive-it.org/7993/20170113091355/http://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/MedicalDevices/MedicalDevicesAdvisoryCommittee/Gastroenterology-UrologyDevicesPanel/UCM451164.pdf
22. Kelly CR, Kahn S, Kashyap P, Laine L, Rubin D, Atreja A, et al. Update on fecal microbiota transplantation 2015: indications, methodologies, mechanisms, and outlook. Gastroenterology. 2015;149(1):223–37.
23. Cammarota G, Ianiro G, Tilg H, Rajilić-Stojanović M, Kump P, Satokari R, et al. European consensus conference on faecal microbiota transplantation in clinical practice. Gut. 2017;66(4):569–80.
24. Rutala WA. ERCP scopes: a need to shift from disinfection to sterilization? In: U.S. Food and Drug Administration (FDA). Center for Devices and Radiological Health. Medical Devices Advisory Committee. Gastroenterology and Urology Devices Panel, editor. [Transcript of meeting held on May 15, 2015, Silver Spring, Maryland] [Internet]. Silver Spring, MD: U.S. Food and Drug Administration (FDA); 2015 [cited 2018 Mar 6]. p. 307–18. Available from: https://wayback.archive-it.org/7993/20170113091400/http://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/MedicalDevices/MedicalDevicesAdvisoryCommittee/Gastroenterology-UrologyDevicesPanel/UCM451165.pdf
25. U.S. Food and Drug Administration (FDA). Gastroenterology-Urology Devices Panel. 2015 materials of the Gastroenterology-Urology Devices Panel [Internet] [Internet]. Silver Spring, MD: U.S. Food and Drug Administration (FDA); 2015 [cited 2018 Feb 9]. Available from: https://wayback.archive-it.org/7993/20170112002249/http:/www.fda.gov/AdvisoryCommittees/CommitteesMeetingMaterials/MedicalDevices/MedicalDevicesAdvisoryCommittee/Gastroenterology-UrologyDevicesPanel/ucm445590.htm
26. Petersen BT, Cohen J, Hambrick RD, Buttar N, Greenwald DA, Buscaglia JM, et al. Multisociety guideline on reprocessing flexible GI endoscopes: 2016 update. Gastrointest Endosc. 2017;85(2):282-294.e1.
27. Snyder GM, Wright SB, Smithey A, Mizrahi M, Sheppard M, Hirsch EB, et al. Randomized comparison of 3 high-Level disinfection and sterilization procedures for duodenoscopes. Gastroenterology. 2017;153(4):1018–25.
28. U.S. Food and Drug Administration (FDA). Division of Industry and Consumer Education (DICE). Supplemental measures to enhance duodenoscope reprocessing: FDA safety communication [Internet]. Silver Spring, MD: U.S. Food and Drug Administration (FDA); 2015 [cited 2018 Feb 9]. Available from: http://wayback.archive-it.org/7993/20170722150658/https://www.fda.gov/MedicalDevices/Safety/AlertsandNotices/ucm454766.htm
29. Thaker AM, Kim S, Sedarat A, Watson RR, Muthusamy VR. Inspection of endoscope instrument channels after reprocessing using a prototype borescope. Gastrointest Endosc. 2018;88(4):612–9.
30. Bartles RL, Leggett JE, Hove S, Kashork CD, Wang L, Oethinger M, et al. A randomized trial of single versus double high-level disinfection of duodenoscopes and linear echoendoscopes using standard automated reprocessing. Gastrointest Endosc. 2018;88(2):306–313.e2.
31. Alfa MJ, Ribeiro MM, da Costa Luciano C, Franca R, Olson N, DeGagne P, et al. A novel polytetrafluoroethylene-channel model, which simulates low levels of culturable bacteria in buildup biofilm after repeated endoscope reprocessing. Gastrointest Endosc. 2017 Sep;86(3):442-451.e1.
32. Pajkos A, Vickery K, Cossart Y. Is biofilm accumulation on endoscope tubing a contributor to the failure of cleaning and decontamination? J Hosp Infect. 2004;58(3):224–9.
33. Roberts CG. The role of biofilms in reprocessing medical devices. Am J Infect Control. 2013;41(5 Suppl):S77-80.
34. U.S. Food and Drug Administration, Centers for Disease Control and Prevention (CDC), American Society for Microbiology (ASM). Duodenoscope surveillance. Sampling and culturing: reducing the risks of infection [Internet]. Silver Spring, MD: U.S. Food and Drug Administration (FDA); 2018 [cited 2018 Mar 7]. 58 p. Available from: https://www.fda.gov/downloads/medicaldevices/productsandmedicalprocedures/reprocessingofreusablemedicaldevices/ucm597949.pdf
35. Weingarten RA, Johnson RC, Conlan S, Ramsburg AM, Dekker JP, Lau AF, et al. Genomic analysis of hospital plumbing reveals diverse reservoir of bacterial plasmids conferring carbapenem resistance. mBio. 2018;9(1):e02011-17.
36. Verfaillie CJ, Bruno MJ, Voor in ’t Holt AF, Buijs JG, Poley J-W, Loeve AJ, et al. Withdrawal of a novel-design duodenoscope ends outbreak of a VIM-2-producing Pseudomonas aeruginosa. Endoscopy. 2015;47(6):493–502.
37. Jung M, Beilenhoff U. Hygiene: the looming Achilles heel in endoscopy. Visc Med. 2016;32(1):21–8.
38. Ling ML, Ching P, Widitaputra A, Stewart A, Sirijindadirat N, Thu LTA. APSIC guidelines for disinfection and sterilization of instruments in health care facilities. Antimicrob Resist Infect Control. 2018;7:25.
39. Murdani A, Kumar A, Chiu H-M, Goh K-L, Jang BI, Khor CJL, et al. WEO position statement on hygiene in digestive endoscopy: focus on endoscopy units in Asia and the Middle East. Dig Endosc. 2017;29(1):3–15.
40. Beilenhoff U, Neumann C, Rey J, Biering H, Blum R, Schmidt V. ESGE-ESGENA guideline for quality assurance in reprocessing: Microbiological surveillance testing in endoscopy. Endoscopy. 2007;39(02):175–81.
41. Chinese Society of Digestive Endoscopy. Consensus of experts on the safe operation of digestive endoscopy centers in China. J Dig Dis. 2016;17(12):790–9.
42. Roberts G, Roberts C, Jamieson A, Grimes C, Conn G, Bleichrodt R. Surgery and obstetric care are highly cost-effective interventions in a sub-Saharan African district hospital: a three-month single-institution study of surgical costs and outcomes. World J Surg. 2016;40(1):14–20.
43. Rennert-May E, Conly J, Leal J, Smith S, Manns B. Economic evaluations and their use in infection prevention and control: a narrative review. Antimicrob Resist Infect Control. 2018;7:31.
44. Bartsch SM, McKinnell JA, Mueller LE, Miller LG, Gohil SK, Huang SS, et al. Potential economic burden of carbapenem-resistant Enterobacteriaceae (CRE) in the United States. Clin Microbiol Infect. 2017;23(1):48.e9-48.e16.
45. Bardossy AC, Zervos J, Zervos M. Preventing hospital-acquired infections in low-income and middle-income countries. Infect Dis Clin North Am. 2016 Sep;30(3):805–18.
46. Association for the Advancement of Medical Instrumentation (AAMI). ANSI/AAMI ST91:2015 Comprehensive guide to flexible and semi-rigid endoscope processing in health care facilities [Internet]. Arlington, VA: Association for the Advancement of Medical Instrumentation; 2015. Available from: https://www.aami.org/productspublications/ProductDetail.aspx?ItemNumber=2477
47. Association for the Advancement of Medical Instrumentation (AAMI). Preventing device-related healthcare-associated infections: issues and outcomes from the September 2016 forum, Medical Technology and HAIs [Internet]. Arlington, VA: Association for the Advancement of Medical Instrumentation (AAMI); 2016 [cited 2018 Feb 7]. 19 p. Available from: https://s3.amazonaws.com/rdcms-aami/files/production/public/FileDownloads/Summits/161227_AAMI_HAI_Forum_Report.pdf
48. International Organization for Standardization (ISO). ISO 9000:2015(en). Quality management systems — fundamentals and vocabulary [Internet]. Geneva: International Organization for Standardization (ISO); 2015 [cited 2018 Jan 18]. Available from: https://www.iso.org/obp/ui/#iso:std:iso:9000:ed-4:v1:en
49. International Organization for Standardization (ISO). ISO 9001:2015. Quality management systems — requirements [Internet]. Geneva: International Organization for Standardization (ISO); 2015 [cited 2018 Jan 18]. Available from: https://www.iso.org/standard/62085.html
50. International Organization for Standardization (ISO). ISO 13485:2016. Medical devices — quality management systems — requirements for regulatory purposes [Internet]. Geneva: International Organization for Standardization (ISO); 2016 [cited 2018 Jan 18]. Available from: https://www.iso.org/standard/59752.html
51. Beilenhoff U, Biering H, Blum R, Brljak J, Cimbro M, Dumonceau J-M, et al. Prevention of multidrug-resistant infections from contaminated duodenoscopes: position statement of the European Society of Gastrointestinal Endoscopy (ESGE) and European Society of Gastroenterology Nurses and Associates (ESGENA). Endoscopy. 2017;49(11):1098–106.
52. Kallen AJ. CDC outbreak investigation. In: U.S. Food and Drug Administration (FDA). Center for Devices and Radiological Health. Medical Devices Advisory Committee. Gastroenterology and Urology Devices Panel, editor. [Transcript of meeting held on May 14, 2015, Silver Spring, Maryland] [Internet]. Silver Spring, MD: U.S. Food and Drug Administration (FDA); 2015 [cited 2018 Jun 3]. p. 199–210. Available from: https://wayback.archive-it.org/7993/20170113091355/http://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/MedicalDevices/MedicalDevicesAdvisoryCommittee/Gastroenterology-UrologyDevicesPanel/UCM451164.pdf
53. Centers for Disease Control and Prevention (CDC). Bronchoscopy-related infections and pseudoinfections—New York, 1996 and 1998. MMWR Morb Mortal Wkly Rep. 1999;48(26):557–60.
54. Wu R-P, Xi H-J, Qi K, Wang D, Nie X, Li Z-S. Correlation between the growth of bacterial biofilm in flexible endoscopes and endoscope reprocessing methods. Am J Infect Control. 2014;42(11):1203–6.
55. Hervé RC, Keevil CW. Persistent residual contamination in endoscope channels; a fluorescence epimicroscopy study. Endoscopy. 2016;48(7):609–16.
56. Herrmann IF, Heeg P, Matteja B, Strahl HM, Werner H-P, Boyce W, et al. Risques et dangers cachés de l’endoscopie, conduite à tenir. Acta Endosc. 2008;38(5):493–502.
57. Buss A, Been M, Borgers R, Stokroos I, Melchers W, Peters F, et al. Endoscope disinfection and its pitfalls — requirement for retrograde surveillance cultures. Endoscopy. 2008;40(04):327–32.
58. Kovaleva J, Meessen N, Peters F, Been M, Arends J, Borgers R, et al. Is bacteriologic surveillance in endoscope reprocessing stringent enough? Endoscopy. 2009;41(10):913–6.
59. Johani K, Hu H, Santos L, Schiller S, Deva AK, Whiteley G, et al. Determination of bacterial species present in biofilm contaminating the channels of clinical endoscopes. Infect Dis Health. 2018;23(4):189–96.
60. Otter JA, Vickery K, Walker JT, deLancey Pulcini E, Stoodley P, Goldenberg SD, et al. Surface-attached cells, biofilms and biocide susceptibility: implications for hospital cleaning and disinfection. J Hosp Infect. 2015;89(1):16–27.
61. Olson J. Medivators. In: U.S. Food and Drug Administration (FDA). Center for Devices and Radiological Health. Medical Devices Advisory Committee. Gastroenterology and Urology Devices Panel, editor. [Transcript of meeting held on May 14, 2015, Silver Spring, Maryland] [Internet]. Silver Spring, MD: U.S. Food and Drug Administration (FDA); 2015 [cited 2018 Jun 3]. p. 69–77. Available from: https://wayback.archive-it.org/7993/20170113091355/http://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/MedicalDevices/MedicalDevicesAdvisoryCommittee/Gastroenterology-UrologyDevicesPanel/UCM451164.pdf
62. Bridier A, Briandet R, Thomas V, Dubois-Brissonnet F. Resistance of bacterial biofilms to disinfectants: a review. Biofouling. 2011;27(9):1017–32.
63. Akinbobola AB, Sherry L, Mckay WG, Ramage G, Williams C. Tolerance of Pseudomonas aeruginosa in in-vitro biofilms to high-level peracetic acid disinfection. J Hosp Infect. 2017 Oct;97(2):162–8.
64. Ofstead CL, Wetzler HP, Johnson EA, Heymann OL, Maust TJ, Shaw MJ. Simethicone residue remains inside gastrointestinal endoscopes despite reprocessing. Am J Infect Control. 2016;44(11):1237–40.
65. da Costa Luciano C, Olson N, Tipple AFV, Alfa M. Evaluation of the ability of different detergents and disinfectants to remove and kill organisms in traditional biofilm. Am J Infect Control. 2016;44(11):e243–9.
66. Ofstead CL, Heymann OL, Quick MR, Eiland JE, Wetzler HP. Residual moisture and waterborne pathogens inside flexible endoscopes: Evidence from a multisite study of endoscope drying effectiveness. Am J Infect Control. 2018;46(6):689–96.
67. Ofstead CL, Doyle EM, Eiland JE, Amelang MR, Wetzler HP, England DM, et al. Practical toolkit for monitoring endoscope reprocessing effectiveness: identification of viable bacteria on gastroscopes, colonoscopes, and bronchoscopes. Am J Infect Control. 2016;44(7):815–9.
68. Ofstead CL, Wetzler HP, Eiland JE, Heymann OL, Held SB, Shaw MJ. Assessing residual contamination and damage inside flexible endoscopes over time. Am J Infect Control. 2016;44(12):1675–7.
69. Higa JT, Choe J, Tombs D, Gluck M, Ross AS. Optimizing duodenoscope reprocessing: rigorous assessment of a culture and quarantine protocol. Gastrointest Endosc. 2018;88(2):223–9.
70. Thaker AM, Muthusamy VR, Sedarat A, Watson RR, Kochman ML, Ross AS, et al. Duodenoscope reprocessing practice patterns in U.S. endoscopy centers: a survey study. Gastrointest Endosc. 2018;88(2):316-322.e2.
71. Kovaleva J. Endoscope drying and its pitfalls. J Hosp Infect. 2017;97(4):319–28.
72. Alfa MJ, Sitter DL. In-hospital evaluation of contamination of duodenoscopes: a quantitative assessment of the effect of drying. J Hosp Infect. 1991 Oct;19(2):89–98.
73. Petersen BT. Duodenoscope reprocessing: risk and options coming into view. Gastrointest Endosc. 2015;82(3):484–7.
74. Barakat MT, Huang RJ, Banerjee S. Comparison of automated and manual drying in the eliminating residual endoscope working channel fluid after reprocessing (with video). Gastrointest Endosc. 2018 Aug 24;
75. Saliou P, Le Bars H, Payan C, Narbonne V, Cholet F, Jézéquel J, et al. Measures to improve microbial quality surveillance of gastrointestinal endoscopes. Endoscopy. 2016;48(8):704–10.
76. Perumpail RB, Marya NB, McGinty BL, Muthusamy VR. Endoscope reprocessing: comparison of drying effectiveness and microbial levels with an automated drying and storage cabinet with forced filtered air and a standard storage cabinet [Epub ahead of print]. Am J Infect Control. 2019 Apr 6;
77. Catalone BJ, Olympus America Inc. Simethicone [letter to customers] [Internet]. 2009 Jun 9 [cited 2019 May 31]; Available from: https://medical.olympusamerica.com/sites/default/files/pdf/SimethiconeCustomerLetter.pdf
78. van Stiphout S, Laros I, van Wezel R, Gilissen L. Crystallization in the waterjet channel in colonoscopes due to simethicone. Endoscopy. 2016;48(S 01):E394–5.
79. Barakat MT, Huang RJ, Banerjee S. Simethicone is retained in endoscopes despite reprocessing: impact of its use on working channel fluid retention and adenosine triphosphate bioluminescence values (with video). Gastrointest Endosc. 2019;89(1):115–23.
80. ECRI Institute. Olympus—flexible endoscopes: manufacturer recommends against use of simethicone/non-water soluble additives — Alert [Internet]. Plymouth Meeting, PA: ECRI Institute; 2018 [cited 2019 Mar 1]. Available from: https://www.ecri.org/Components/Alerts/Pages/login.aspx?Page=AlertDisplay&AId=1635719
81. Visrodia K, Petersen BT. Borescope examination: Is there value in visual assessment of endoscope channels? Gastrointest Endosc. 2018;88(4):620–3.
82. Mandelstam P, Sugawa C, Silvis SE, Nebel OT, Rogers BH. Complications associated with esophagogastroduodenoscopy and with esophageal dilation. Gastrointest Endosc. 1976;23(1):16–9.