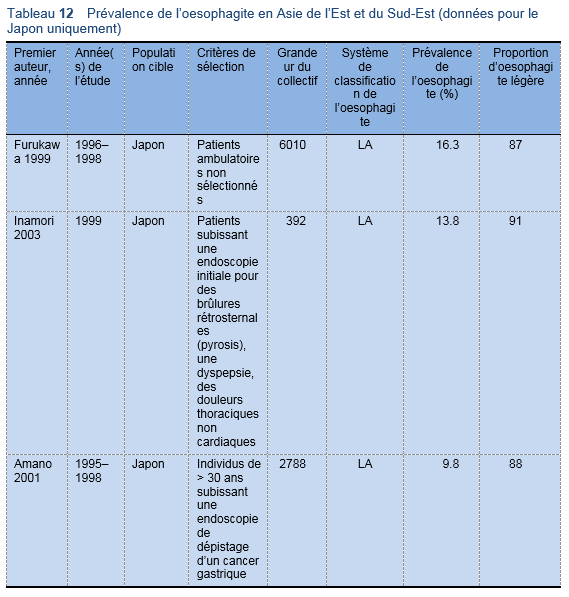
3.1 Facteurs diagnostiques
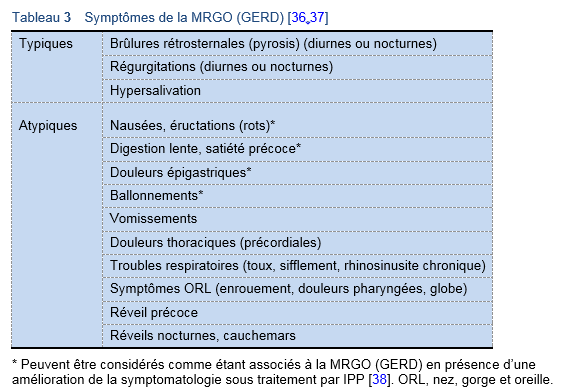
La présence de symptômes de brûlures rétrosternales (pyrosis) et/ou régurgitations >2 par semaine peut suggérer une MRGO (GERD) [47]. Les critères cliniques, endoscopiques et pH-métriques permettent de caractériser la maladie, même si ces investigations ne sont généralement pas nécessaires afin de poser un diagnostic de MRGO (GERD) — tout en précisant que la probabilité de trouver une MRGO (GERD) sans de telles investigations peut varier fortement entre les différentes régions géographiques. (Voir également 1.2, MRGO (GERD) : définition et description.)
L’évaluation initiale devrait documenter la présence, la sévérité et la fréquence de brûlures rétrosternales, de régurgitations (acide ou pas) ainsi que les symptômes d’alarme; il faut également documenter tout symptôme oesophagien atypique, pulmonaire, otorhinolaryngologique et oral. Il peut également s’avérer utile d’évaluer tout facteur précipitant tels les repas, l’alimentation en graisses, l’activité (position abaissée) et la position couchée ainsi que les facteurs soulageants (bicarbonate, anti acides, lait, médicaments en vente libre).
A ce stade également il est essentiel de pouvoir exclure d’autres diagnostics gastro-intestinaux, en particulier un cancer du tractus digestif supérieur et une maladie ulcéreuse, notamment dans les régions où ceux-ci sont plus prévalents. Il est également essentiel d’envisager d’autres diagnostics non gastro-intestinaux, en particulier une maladie cardiaque ischémique.
Des questionnaires diagnostiques pour la MRGO (GERD) (reflux disease questionnaires) ont été conçus dans le cadre d’études épidémiologiques. Ce genre de questionnaire n’a pas été très performant dans le cadre de l’étude Diamond [32]. En réalité, un diagnostic fait par un médecin généraliste ou un gastro-entérologue a démontré une plus grande sensibilité et spécificité pour diagnostiquer la MRGO (GERD) que le questionnaire. L’usage de tels questionnaires est généralement problématique dans la pratique clinique. Une anamnèse minutieuse sert de base pour un diagnostic symptomatologique, avec la pratique d’une oesogastroduodénoscopie en réserve pour identifier ou exclure des lésions structurales importantes dans certains cas.
Selon la région, une évaluation de probabilité avant investigation peut orienter le choix et la séquence en ce qui concerne les investigations diagnostiques nécessaires, étant donné la faible valeur prédictive de la plupart des symptômes.
Traitement avec des IPP comme outil diagnostique
- Traitement d’essai avec IPP : Il n’est plus recommandé d’effectuer un traitement empirique de courte durée (1–2-semaine) avec des IPP à haute dose afin de déterminer si les symptômes du patient sont liés à un reflux d’acide ou non [32], car un tel traitement ne comporte ni une sensibilité ni une spécificité adéquate. Ceci est cependant souvent effectué dans la pratique courante.
- Un traitement formel avec IPP, d’une durée suffisante (en général 8 semaines) est essentiel afin d’évaluer la réponse au traitement chez les patients avec une MRGO (GERD).
- La grande majorité de tous les épisodes de reflux peut être composée d’épisodes de reflux faiblement acides. Si tel est le cas, il se peut que ces patients ne montrent pas une bonne réponse à un traitement par IPP (20–40% des patients peuvent ne pas répondre à un tel traitement) [34]. De plus, jusqu’à 5% de tous les épisodes de reflux peuvent être en réalité des reflux alcalins.
- Dans un sous-groupe de patients n’ayant pas répondu à un traitement par IPP, les symptômes faisant penser à un reflux peuvent être dus à des brûlures rétrosternales (pyrosis) fonctionnelles plutôt qu’à une MRGO (GERD) [34]. D’autres diagnostics devraient également être pris en considération, y compris la maladie ulcéreuse peptique, un cancer du tractus digestif supérieur, une dyspepsie fonctionnelle, une œsophagite à éosinophiles et une achalasie du cardia.
- Chez les patients réfractaires à un traitement par IPP, il faudrait également penser à effectuer une pHmétrie oesophagienne impédance de 24 heures hors traitement par IPP afin d’aider à caractériser la symptomatologie [48].
- En cas d’échec total d’un traitement par IPP, ce traitement devrait être arrêté au moins une semaine avant de pratiquer une pH-métrie de 24 heures (un antiacide peut être donné si nécessaire), afin d’évaluer s’il existe un reflux acide ou non.
- Au cas où les symptômes de reflux réfractaires répondent partiellement aux IPP, une pH-métrie de 24 heures ou une pH-impédancemétrie devrait être effectuée sous traitement par IPP, afin de pouvoir mettre en évidence un reflux acide qui persiste malgré le traitement.
- Il est parfois nécessaire d’effectuer une pH-impédancemétrie sous traitement et hors traitement par IPP [49].
Infection à Helicobacter pylori [50]
Dans beaucoup de pays où il existe une haute prévalence d’infection par H. pylori, les ulcères peptiques et le cancer sont toujours plus fréquents que la MRGO (GERD) et sont à l’origine d’une morbidité et une mortalité bien plus importantes [51].
- Dans ce contexte, l’approche au diagnostic et au traitement d’une symptomatologie digestive haute doit comporter une évaluation des risques pour une infection à H. pylori tout en reconnaissant qu’un chevauchement peut exister parmi les symptômes de la MRGO (GERD) et la difficulté que représente la discrimination entre les symptômes de la MRGO (GERD), de la maladie ulcéreuse peptique et d’une symptomatologie fonctionnelle — et il faut décider entre les mérites relatifs d’une approche « test-and-treat » versus l’oesogastroduodénoscopie (OGD) afin de pouvoir mettre en évidence H. pylori ainsi que des maladies y relatives avant l’instauration d’un traitement anti reflux empirique.
- Même si des études épidémiologiques n’ont pas mis en évidence une association entre la prévalence de l’infection par H. pylori et la présence et la sévérité de la MRGO (GERD), ceci ne représente pas une preuve de causalité. Une infection par H. pylori devrait être recherchée et un traitement d’éradication effectué si nécessaire conformément aux guidelines internationaux, nationaux ou locaux.
- La baisse de la prévalence de H. pylori qu’on a pu constater dans certains pays est corrélée avec une amélioration des conditions socio-économiques. Des progrès au niveau de l’hygiène et des installations sanitaires ont permis de réduire le risque de transmission de H. pylori (et également d’autres maladies infectieuses). L’amélioration du status socio-économique est étroitement liée à une prévalence augmentée de l’obésité, du travail sédentaire et des changements de régime alimentaire, qui peuvent tous favoriser le reflux. Même s’il existe une corrélation inverse entre H. pylori et la prévalence et la sévérité de la MRGO (GERD), ceci peut très bien être le reflet des effets différents d’un facteur distinct et séparé ou de facteurs sur les deux maladies, plutôt que d’un lien de causalité entre H. pylori et la MRGO (GERD).
- Des études physiologiques comportant la pH-métrie ont démontré que la présence d’une exposition anormale à l’acide dans l’œsophage, ce qui représente la caractéristique essentielle du reflux oesophagien, n’est pas influencée ni par la présence ni par l’absence d’une infection par H. pylori.
- Chez la plupart des patients, la présence ou l’absence de H. pylori n’a pas d’effet sur la sévérité, la récidive de la symptomatologie ou l’efficacité du traitement de la MRGO (GERD). L’éradication de H. pylori n’aggrave pas une MRGO (GERD) préexistante et n’a pas d’effet sur l’efficacité d’un traitement [52]. On peut même dire que, chez les patients avec une dyspepsie non évaluée H. pylori–positive, il a été trouvé qu’un traitement d’éradication peut être associé à une prévalence plus faible d’une symptomatologie faisant penser à un reflux (36%) versus un traitement de contrôle (49%) [53].
- Il se peut qu’un sous-groupe de patients avec une infection par des souches plus pro inflammatoires de H. pylori (facteurs de virulence vacA et cagA) soit moins susceptible d’avoir une œsophagite sévère ou un œsophage de Barrett (endobrachyoesophage, EBO). Ceci peut être parce que chez ces patients l’infection est plus souvent à l’origine d’une inflammation sévère du corps gastrique avec pour conséquence une atrophie, ce qui entraîne une réduction de la production d’acide. Ces patients ont cependant un risque accru de développer un cancer gastrique ou un ulcère. Chez ces patients un traitement d’éradication peut potentiellement faire baisser le risque de développer un cancer gastrique.
Les IPP et l’H. pylori
La relation entre le traitement avec IPP et la progression d’une gastrite et d’une atrophie du corps gastrique chez les patients avec une infection gastrique à H. pylori a été rapportée initialement par Kuipers et al. [54] mais a été clarifiée depuis. Les IPP sont associés à une péjoration du stade histologique de la gastrite chez les patients avec une infection à H. pylori associée à une prévalence accrue de l’atrophie de la muqueuse gastrique et de la métaplasie intestinale [55] qui se manifeste plus tôt et plus fréquemment que chez les patients avec une infection à H. pylori mais qui n’ont pas pris d’IPP. Le risque de développer une atrophie de la muqueuse gastrique et une métaplasie intestinale ne s’observe pas sous traitement par IPP chez les patients non infectés ou chez ceux qui ont subi avec succès un traitement d’éradication de H. pylori avant de recevoir un traitement par IPP à plus long terme. Vu qu’une atrophie de la muqueuse gastrique et qu’une métaplasie intestinale sont connues comme étant des facteurs de risque majeurs pour le développement d’un adénocarcinome gastrique, la plupart des guidelines recommandent d’effectuer une recherche de H. pylori et un traitement si nécessaire avant d’instaurer un traitement par IPP à long terme, en particulier chez les patients plus jeunes.
Endoscopie (OGD)
Une OGD est habituellement effectuée dans les cas d’une survenue d’une symptomatologie gastro-intestinale haute, sans tenir compte de l’âge du patient, dans les régions où elle est à disposition et abordables financièrement ainsi que là où la fréquence de la maladie ulcéreuse et la préoccupation en ce qui concerne la malignité sont élevées, comme par exemple presque partout en Asie [56]. Les algorithmes qui suivent prennent en considération le problème de la faible disponibilité de l’endoscopie dans les régions avec moins de ressources et recommandent un traitement d’éradication empirique de H. pylori comme stratégie de première ligne.
- Si l’OGD est pratiquée dans les régions où il existe une faible prévalence de la MRGO (GERD), une oesophagite non érosive (NERD) sera observée chez la majorité des patients; la sensibilité de l’OGD pour le diagnostic de la MRGO (GERD) sera faible dans ces circonstances et le principal résultat sera donc l’exclusion d’autres diagnostics gastro-intestinaux supérieurs.
- Il est particulièrement recommandé d’effectuer une endoscopie chez les patients avec des symptômes d’alarme de la MRGO (GERD) avec complications ou en présence d’autres maladies gastro-intestinales supérieures telles la dysphagie, le saignement, l’odynophagie ou la perte pondérale.
- Il est nécessaire d’effectuer des investigations chez les patients souffrant d’une dysphagie à la recherche de complications potentielles ou d’une maladie sous-jacente de la motilité, d’une achalasie, d’une sténose, d’un anneau, d’une œsophagite à éosinophiles ou d’un cancer [38].
- Dans plusieurs pays asiatiques, on privilégie l’OGD en raison du risque de développer un cancer à un âge plus jeune et par la disponibilité de l’endoscopie à prix abordable et en accès direct — l’approche “endoscopie d’abord”.
Autres investigations
Il est rares de devoir effectuer d’autres investigations que l’OGD; de plus, ces autres investigations ont un degré de précision variable et ne sont pas toujours à disposition.
- Les autres investigations pertinentes comprennent les examens radiologiques, la scintigraphie, la manométrie et la pH-métrie oesophagienne prolongée, avec ou sans mesure de l’impédance oesophagienne.
- La pH-impédancemétrie de 24heures (ou 48–72 heures en utilisant la capsule pH oesophagienne Bravo) peut être effectuée afin de quantifier l’exposition à l’acide dans l’œsophage et d’évaluer l’association temporelle entre les brûlures rétrosternales (pyrosis) et les épisodes de reflux, en utilisant une mesure telle la probabilité de l’association des symptômes [57].
- Les investigations oesophagiennes sont habituellement demandées ou effectuées par un spécialiste après consultation; elles ne sont que rarement nécessaires sauf pour certains patients avec une symptomatologie récalcitrante ou atypique. Même dans les pays développés, la pH-métrie, la pH-impédancemétrie et la scintigraphie sont d’un accès limité.
3.2 Anamnèse et examen physique
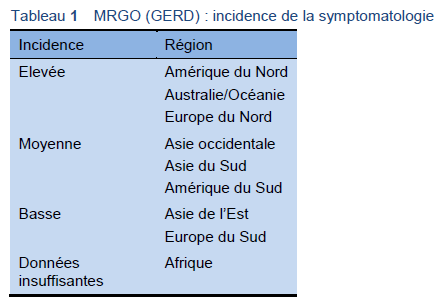
Les objectifs de l’évaluation du patient comprennent l’appréciation de la symptomatologie et des facteurs de risque pour un diagnostic de MRGO (GERD) et la prédiction éventuelle de séquelles à long terme. A ce sujet, il est important de prendre en considération la nature régionale de l’épidémiologie de la maladie gastro-intestinale supérieure et la probabilité avant investigation de la présence de MRGO (GERD) par rapport à d’autres maladies. Par exemple, l’œsophage de Barrett (endobrachyoesophage, EBO) est rare en Asie et il n’est ainsi pas à considérer comme facteur de risque majeur pour développer un adénocarcinome oesophagien, ce qui est rare en soi. En Asie, la prévalence de la maladie ulcéreuse peptique et du cancer gastrique représente la plus grande indication à l’endoscopie car contrairement à l’Occident, l’adénocarcinome oesophagien se rencontre moins fréquemment. En Occident, la prévalence grandissante des cancers de la jonction gastro-œsophagienne est probablement en relation également avec la MRGO (GERD), même si ces cancers sont toujours assez rares. En revanche, les cancers épidermoïdes se rencontrent plus souvent dans d’autres parties du monde (par exemple, avec un degré de prévalence accrue en Iran), en relation avec des facteurs autres que le reflux. Tous ces facteurs devraient entrer en considération afin de guider la séquence et le choix des investigations à visée diagnostic.
Anamnèse et antécédents familiaux
Il peut être utile de considérer les facteurs suivants afin de poser un diagnostic et d’évaluer la sévérité de la MRGO (GERD):
- Prédisposition et facteurs de risque (voir ci-dessus), y compris antécédents familiaux.
- Durée de la symptomatologie.
- Symptomatologie diurne, y compris l’heure et toute relation avec les repas.
- Symptomatologie nocturne : impact sur le sommeil et relation avec la position couchée ainsi qu’avec les repas copieux tardifs.
- Traitements/médicaments déjà essayés ainsi que leur effet sur la symptomatologie; une amélioration de la symptomatologie sous médicaments diminuant l’acidité y compris les antiacides appuierait un diagnostic de MRGO (GERD).
- Une dysphagie périodique ou une impaction du bolus alimentaire pourrait faire penser à une lésion liée à un reflux, à une sténose ou à un cancer, ainsi qu’une œsophagite à éosinophiles ou une dysmotilité oesophagienne [58].
Anamnèse médicamenteuse — demander au patient s’il prend des médicaments qui peuvent contribuer à une symptomatologie digestive haute (pas forcément MRGO (GERD))
- Aspirine/anti-inflammatoires non stéroïdiens (AINS), fer, potassium, quinidine, tétracycline, bisphosphonates
- Zidovudine, anticholinergiques, antagonistes alpha-adrénergiques, barbituriques
- Antagonistes β2-adrenergiques, inhibiteurs calciques, benzodiazépines, dopamine
- Œstrogènes, analgésiques narcotiques, nitrates, progestérone, prostaglandines, théophylline
- Antidépresseurs tricycliques, chimiothérapie
Anamnèse alimentaire
- Le ballonnement ou la constipation peuvent être associés à un risque plus élevé de développer une MRGO (GERD) ou des symptômes de reflux gastro-oesophagiens (GERS) chez certains patients [59].
- Plusieurs études suggèrent qu’un arrêt du tabagisme et que quelques mesures physiques telles qu’une modification de la taille du repas et son horaire peuvent être utiles, mais il n’existe par contre que peu de données en faveur d’une abstinence d’alcool et de certains ingrédients alimentaires tels les boissons gazeuses, la caféine, la graisse, les plats épicés, le chocolat et la menthe [60].
- Chez les patients avec un excédent de poids, une perte pondérale peut contribuer à une amélioration de la MRGO (GERD) ou des symptômes de reflux (GERS) [61].
- Les hydrates de carbone fermentables peuvent augmenter la tendance au reflux [62].
Examen physique — il n’y a habituellement pas de signes physiques faisant suspecter MRGO (GERD)
- Tour de taille, poids et IMC (BMI) représentent des éléments de risque.
- Présence, rarement, de stigmates périphériques de sclérodermie.
- Evaluation et inspection afin d’exclure d’autres problèmes médicaux tels un asthme, une maladie cardiaque et un cancer:
-- Anémie, perte pondérale
-- Oropharynx: ulcérations, candidose, lésions, masses, érosions dentales de la langue, caries
-- Cou: ganglions, masses
-- Poumons: sifflements, crépitements
-- Oreilles: perte auditive, épanchements de l’oreille moyenne (il n’existe pas de données à l’appui d’un reflux gastro-œsophagien à l’origine d’une otite moyenne)
-- Abdomen: masses, sensibilité
-- Signes (locaux ou systémiques) de malignité si suspicion lors de l’anamnèse ou à l’examen physique
3.3 Evaluation diagnostique de la MRGO (GERD)
Un diagnostic présomptif de MRGO (GERD) peut être posé dans un contexte de symptômes typiques: brûlures rétrosternales (pyrosis) et régurgitation. Un diagnostic de MRGO (GERD) chez les femmes enceintes peut être posé de manière fiable uniquement sur la base des symptômes.
Quand les symptômes dominants ou les plus gênants sont atypiques pour la MRGO (GERD), il faut également envisager d’autres diagnostics tels par exemple une maladie en relation avec une infection à H. pylori et des symptômes en relation avec la prise d’AINS. Dans les régions où il existe une prévalence haute d’infection à H. pylori, un traitement initial de H. pylori « H. pylori test-and-treat » ou une endoscopie si à disposition devraient entrer en considération.
Des examens radiologiques ne sont que rarement nécessaires. Une pH-métrie oesophagienne ou une pH-impedencemétrie de 24 heures et une manométrie oesophagienne peuvent être effectuées en toute sécurité, mais ne sont que rarement nécessaires. Les symptômes de reflux qui ne répondent pas au traitement ou les complications de la MRGO (GERD) peuvent être évaluées en toute sécurité à l’aide d’une OGD [24,25].
- Une endoscopie gastro-duodénale (OGD) n’est pas nécessaire en présence d’une symptomatologie typique pour la MRGO (GERD), malgré la haute spécificité que représentent des érosions oesophagiennes ou des lésions muqueuses [41] afin de pouvoir poser un diagnostic de MRGO (GERD). Il est recommandé d’effectuer une endoscopie en présence de symptômes d’alarme et afin de pouvoir évaluer les patients avec un risque accru de complications ou d’autres diagnostics [41]. Les consensus de Genval, Montréal et Vevey ainsi que la classification de Los Angeles ont établi les caractéristiques endoscopiques de la maladie de reflux [1,5,41,63].
Des études récentes indiquent qu’il est raisonnable d’effectuer une endoscopie afin de dépister un œsophage de Barrett (endobrachyoesophage, EBO) chez certains groupes de patients à haut risque [64] — en particulier les hommes blancs avec une surcharge pondérale âgés de >50 ans avec une MRGO (GERD) chronique ont un risque accru de développer un adénocarcinome oesophagien.
- Des biopsies endoscopiques peuvent être effectuées au niveau de l’œsophage, de l’estomac ou du duodénum. Des biopsies oesophagiennes distales ne sont pas à recommander afin de diagnostiquer la MRGO (GERD) [65] et ne devraient pas être effectuées, sauf lorsqu’on est en train d’évaluer la présence de complications éventuelles [66] ou une œsophagite à éosinophiles. Si une œsophagite à éosinophiles est suspectée sur la base de l’anamnèse du patient ou de l’aspect endoscopique, les biopsies devraient être effectuées dans l’œsophage distal et moyen [58]. De plus, des biopsies des quatre quadrants de l’œsophage devraient être effectuées si leur aspect à l’endoscopie suggère un œsophage de Barrett (endobrachyoesophage, EBO), avec une suspicion de la présence d’une métaplasie oesophagienne (ESEM) [34], ou s’il existe des anomalies macroscopiques faisant suspecter un cancer ou une infection. Des biopsies gastriques devraient être effectuées afin de diagnostiquer une infection à H. pylori, une atrophie, une métaplasie intestinale ou une dysplasie, même en présence d’une œsophagite érosive. Il faut savoir que les biopsies peuvent être faussement négatives pour H. pylori si les patients sont sous traitement par IPP ou ont récemment pris des IPP ou des antibiotiques. Il n’est pas nécessaire d’effectuer des biopsies duodénales de routine chez les patients avec les symptômes typiques pour une MRGO (GERD).
- Test à l’urée expiré (Urea breath testing (UBT; 13C or 14C) ou test pour les antigènes de H. pylori dans les selles sont recommandés en tant qu’investigations non invasives pour une infection à H. pylori active, servant de base pour une stratégie de “test-and-treat” pour H. pylori dans les régions où la prévalence de H. pylori est de >20% [50]. Un test pour H. pylori ne confirme pas ou n’exclut pas un diagnostic de MRGO (GERD), mais conformément à l’approche basée sur les algorithmes, un diagnostic de symptômes gastro-intestinaux supérieurs devrait également tenir compte du degré de prévalence de la maladie localement ainsi que des facteurs économiques.
- La sérologie n’est pas optimale pour poser un diagnostic d’infection à H. pylori active, mais dans les régions à haute prévalence, et en particulier si le patient n’a pas pris d’antibiotiques récemment, la sérologie possède une valeur prédictive positive relativement élevée, si elle a été validée localement. La sérologie pour H. pylori peut jouer un rôle d’orientation chez les patients sous IPP, qui peuvent montrer les valeurs faussement négatives pour une infection active (test à l’urée expiré, examen des selles, histologie, culture ou test rapide à l’uréase).
- Manométrie oesophagienne est à recommander dans le cadre de toute évaluation préopératoire, avant une chirurgie anti-reflux ou chez les patients avec des symptômes persistants malgré un traitement adéquat et une endoscopie normale, afin de pouvoir exclure une achalasie ou tout autre trouble de la motilité [3]. La manométrie oesophagienne ne joue aucun rôle dans le diagnostic de routine de la MRGO (GERD).
- Une pH-métrie oesophagienne ambulatoire avec impédance peut être utile pour l’évaluation de patients réfractaires aux IPP et quand un diagnostic de MRGO (GERD) n’est pas clair. Une mesure ambulatoire du reflux par pH-métrie est le seul examen permettant l’évaluation de l’association avec des symptômes de reflux [48]. Une mesure du pH oesophagien avec impédance peut être utile afin d’évaluer les patients avec une symptomatologie faisant penser à un reflux mais qui n’ont que faiblement répondu à un traitement standard [34], à la recherche d’une maladie de reflux acide et non acide, mais les mesures visant l’association entre les symptômes n’ont pas encore été validée pour la pH-métrie avec impédance. Il est indiqué de pratiquer une pH-métrie oesophagienne avant de penser à effectuer une chirurgie anti-reflux pour la MRGO (GERD), habituellement hors traitement, afin de pouvoir confirmer que les symptômes ont bien une relation avec un reflux.
- Un examen radiographique baryté (transit baryté) ne devrait pas être effectué pour diagnostiquer une MRGO (GERD) [67]. Un examen radiologique peut cependant être justifié chez les patients avec une symptomatologie de dysphagie afin de pouvoir évaluer toute affection structurale (par exemple, hernie hiatale, malrotation) ou un éventuel trouble de la motilité (par exemple, achalasie).
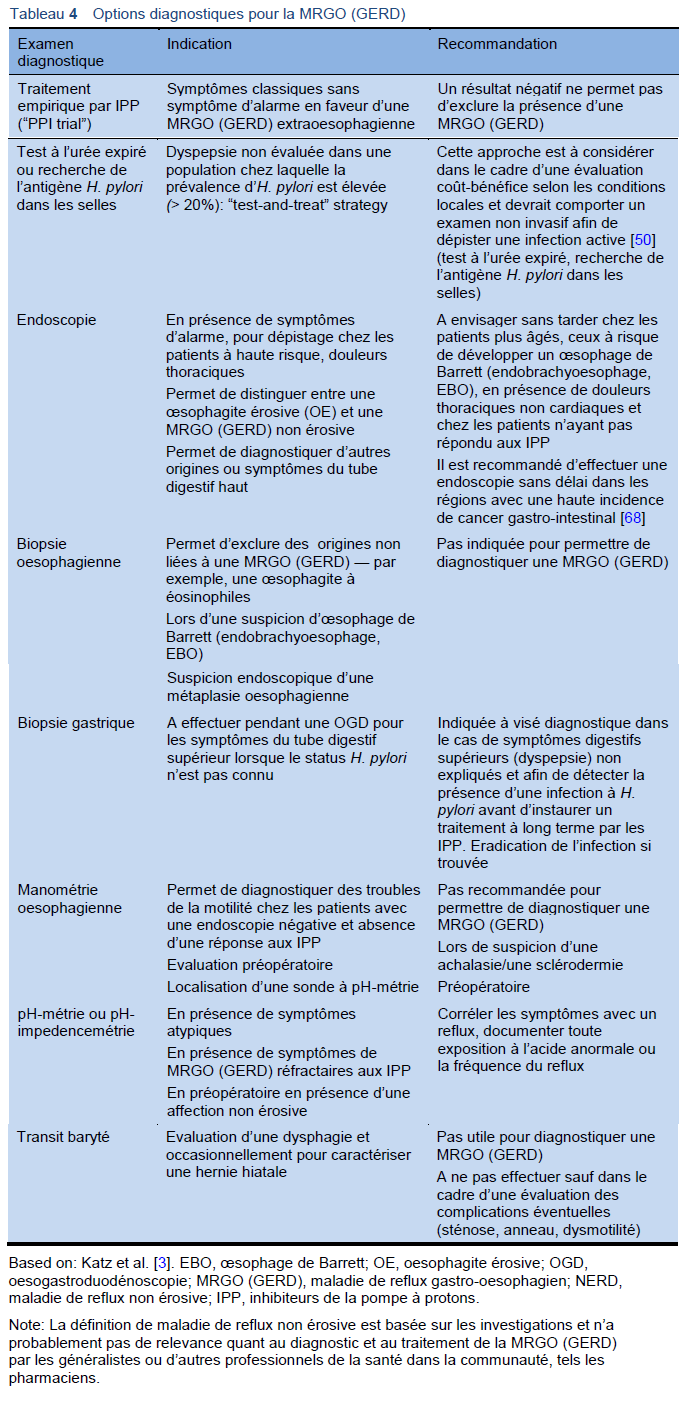
3.4 Diagnostic différentiel
- Maladie ulcéreuse peptique
- Cancer du tractus digestif supérieur
- Brûlures rétrosternales fonctionnelles — différencier entre une MRGO (GERD) non érosive et des brûlures fonctionnelles sur la base d’une réponse clinique à un traitement aux antiacides, mesure du pH ou mesure du pH par impédance
- Anneau de Schatzki, sténose — anneau oesophagien
- Achalasie du cardia
- Troubles de la motilité du corps oesophagien — sclerodermie; spasme oesophagien diffus
- Oesophagite à éosinophiles
- Infection — Candida, herpes simplex, etc.
- Oesophagite médicamenteuse
- Maladie cardiaque — ischémie cardiaque, affection péricardique
- Diverticule oesophagien
- Autre pathologie thoracique
3.5 Algorithmes pour le diagnostic de la MRGO (GERD)
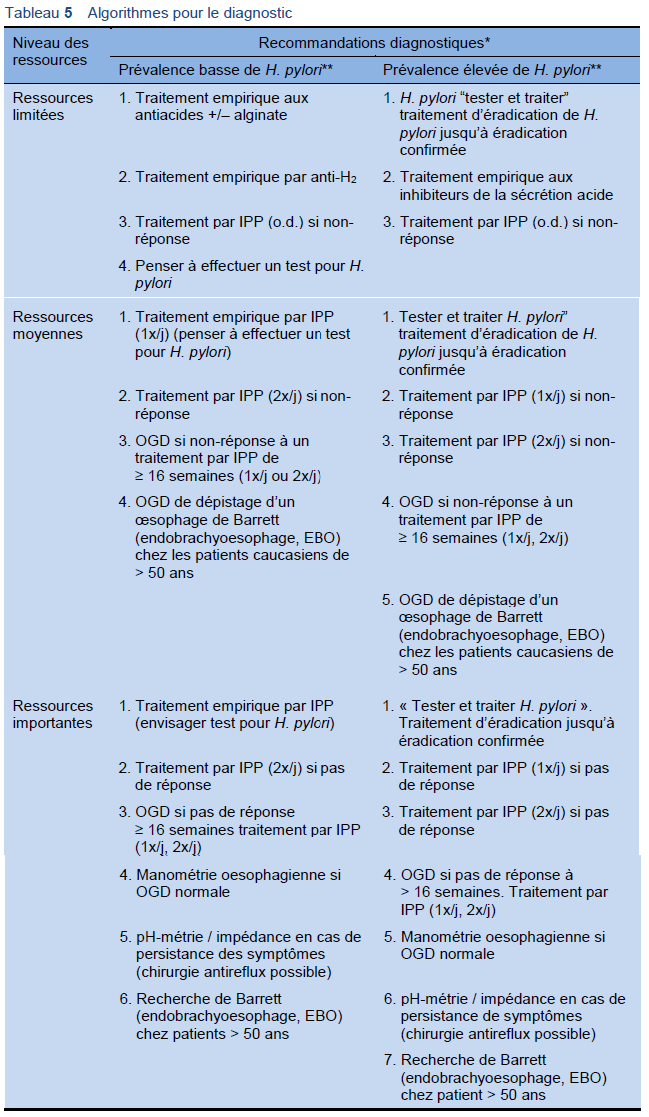
Œsophage de Barrett (endobrachyoesophage, EBO); OGD, oesogastroduodénoscopie; IPP, inhibiteurs de la pompe à protons, anti-H2, antagoniste des récepteurs H2.
Notes:
* Symptômes d’alarme nécessitent une OGD dans toutes les régions.
** Prévalence H. pylori:
Faible: < 30% dans le pays, population à faible risque, confirmer éradication.
Elevée: ≥ 30% dans le pays, patients âgés, régions à risque, groupes éthniques à risque (migrants de l’Europe de l’Est, d’Amérique du Sud, d’Afrique, du sous-continent indien, d’Asie).
— OGD : pratiquer des biopsies dans les pays aux ressources élevées, biopsies chez des patients sélectionnés dans les pays aux ressources moyennes lorsqu’il existe une suspicion d’oesophagite à éosinophiles.
— OGD de dépistage à envisager seulement lorsqu’il existe une prévalence de Barrett (endobrachyoesophage, EBO) dans la population locale et que les ressources sont abondantes.
— Dans la plupart des cas, l’OGD ne va pas modifier le traitement en l’absence de symptômes d’alarme ou d’accès à la chirurgie antireflux.
— Il n’y a pas d’indication à des investigations radiologiques dans l’investigation des symptômes gastro-intestinaux hauts (dyspepsie non investiguée).
1. Vakil N, van Zanten SV, Kahrilas P, Dent J, Jones R, Global Consensus Group. The Montreal definition and classification of gastroesophageal reflux disease: a global evidence-based consensus. Am J Gastroenterol 2006;101:1900–20; quiz 1943.
2. Moayyedi P, Talley NJ. Gastro-oesophageal reflux disease. Lancet 2006;367:2086–100.
3. Katz PO, Gerson LB, Vela MF. Guidelines for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol 2013;108:308–28; quiz 329.
4. Dent J, Becher A, Sung J, Zou D, Agréus L, Bazzoli F. Systematic review: patterns of reflux-induced symptoms and esophageal endoscopic findings in large-scale surveys. Clin Gastroenterol Hepatol 2012;10:863–73.e3.
5. Modlin IM, Hunt RH, Malfertheiner P, Moayyedi P, Quigley EM, Tytgat GNJ, et al. Diagnosis and management of non-erosive reflux disease—the Vevey NERD Consensus Group. Digestion 2009;80:74–88.
6. Hunt R, Quigley E, Abbas Z, Eliakim A, Emmanuel A, Goh KL, et al. Coping with common gastrointestinal symptoms in the community: a global perspective on heartburn, constipation, bloating, and abdominal pain/discomfort, May 2013. J Clin Gastroenterol 2014;48:567–78.
7. Modlin IM, Moss SF. Symptom evaluation in gastroesophageal reflux disease. J Clin Gastroenterol 2008;42:558–63.
8. Dent J, Armstrong D, Delaney B, Moayyedi P, Talley NJ, Vakil N. Symptom evaluation in reflux disease: workshop background, processes, terminology, recommendations, and discussion outputs. Gut 2004;53 Suppl 4:iv1–24.
9. El-Serag HB, Sweet S, Winchester CC, Dent J. Update on the epidemiology of gastro-oesophageal reflux disease: a systematic review. Gut 2014;63:871–80.
10. Henke CJ, Levin TR, Henning JM, Potter LP. Work loss costs due to peptic ulcer disease and gastroesophageal reflux disease in a health maintenance organization. Am J Gastroenterol 2000;95:788–92.
11. Liker H, Hungin P, Wiklund I. Managing gastroesophageal reflux disease in primary care: the patient perspective. J Am Board Fam Pract 2005;18:393–400.
12. Revicki DA, Wood M, Maton PN, Sorensen S. The impact of gastroesophageal reflux disease on health-related quality of life. Am J Med 1998;104:252–8.
13. Veldhuyzen van Zanten SJ, Flook N, Chiba N, Armstrong D, Barkun A, Bradette M, et al. An evidence-based approach to the management of uninvestigated dyspepsia in the era of Helicobacter pylori. Canadian Dyspepsia Working Group. CMAJ 2000;162(12 Suppl):S3–23.
14. El-Serag H. The association between obesity and GERD: a review of the epidemiological evidence. Dig Dis Sci 2008;53:2307–12.
15. Goh KL. Changing epidemiology of gastroesophageal reflux disease in the Asian-Pacific region: an overview. J Gastroenterol Hepatol 2004;19 Suppl 3:S22–5.
16. El-Serag HB, Satia JA, Rabeneck L. Dietary intake and the risk of gastro-oesophageal reflux disease: a cross sectional study in volunteers. Gut 2005;54:11–7.
17. Fass R, Quan SF, O’Connor GT, Ervin A, Iber C. Predictors of heartburn during sleep in a large prospective cohort study. Chest 2005;127:1658–66.
18. DiBaise JK. A randomized, double-blind comparison of two different coffee-roasting processes on development of heartburn and dyspepsia in coffee-sensitive individuals. Dig Dis Sci 2003;48:652–6.
19. Akiyama T, Inamori M, Iida H, Mawatari H, Endo H, Hosono K, et al. Alcohol consumption is associated with an increased risk of erosive esophagitis and Barrett’s epithelium in Japanese men. BMC Gastroenterol 2008;8:58.
20. Gunasekaran TS, Dahlberg M, Ramesh P, Namachivayam G. Prevalence and associated features of gastroesophageal reflux symptoms in a Caucasian-predominant adolescent school population. Dig Dis Sci 2008;53:2373–9.
21. Eslick GD, Talley NJ. Gastroesophageal reflux disease (GERD): risk factors, and impact on quality of life—a population-based study. J Clin Gastroenterol 2009;43:111–7.
22. Nilsson M, Johnsen R, Ye W, Hveem K, Lagergren J. Lifestyle related risk factors in the aetiology of gastro-oesophageal reflux. Gut 2004;53:1730–5.
23. Moraes-Filho JPP, Navarro-Rodriguez T, Eisig JN, Barbuti RC, Chinzon D, Quigley EMM. Comorbidities are frequent in patients with gastroesophageal reflux disease in a tertiary health care hospital. Clin São Paulo Braz 2009;64:785–90.
24. Keller J, Frederking D, Layer P. The spectrum and treatment of gastrointestinal disorders during pregnancy. Nat Clin Pract Gastroenterol Hepatol 2008;5:430–43.
25. Richter JE. Review article: the management of heartburn in pregnancy. Aliment Pharmacol Ther 2005;22:749–57.
26. Marrero JM, Goggin PM, de Caestecker JS, Pearce JM, Maxwell JD. Determinants of pregnancy heartburn. Br J Obstet Gynaecol 1992;99:731–4.
27. Habr F, Raker C, Lin CL, Zouein E, Bourjeily G. Predictors of gastroesophageal reflux symptoms in pregnant women screened for sleep disordered breathing: a secondary analysis. Clin Res Hepatol Gastroenterol 2013;37:93–9.
28. Nazer D, Thomas R, Tolia V. Ethnicity and gender related differences in extended intraesophageal pH monitoring parameters in infants: a retrospective study. BMC Pediatr 2005;5:24.
29. Yamaguchi T, Sugimoto T, Yamada H, Kanzawa M, Yano S, Yamauchi M, et al. The presence and severity of vertebral fractures is associated with the presence of esophageal hiatal hernia in postmenopausal women. Osteoporos Int USA 2002;13:331–6.
30. Watanabe A, Iwakiri R, Yamaguchi D, Higuchi T, Tsuruoka N, Miyahara K, et al. Risk factors for resistance to proton pump inhibitor maintenance therapy for reflux esophagitis in Japanese women over 60 years. Digestion 2012;86:323–8.
31. Akiyama T, Inamori M, Akimoto K, Iida H, Mawatari H, Endo H, et al. Gender differences in the age-stratified prevalence of erosive esophagitis and Barrett’s epithelium in Japan. Hepatogastroenterology 2009;56:144–8.
32. Dent J, Vakil N, Jones R, Bytzer P, Schöning U, Halling K, et al. Accuracy of the diagnosis of GORD by questionnaire, physicians and a trial of proton pump inhibitor treatment: the Diamond Study. Gut 2010;59:714–21.
33. Thomson ABR, Barkun AN, Armstrong D, Chiba N, White RJ, Daniels S, et al. The prevalence of clinically significant endoscopic findings in primary care patients with uninvestigated dyspepsia: the Canadian Adult Dyspepsia Empiric Treatment — Prompt Endoscopy (CADET-PE) study. Aliment Pharmacol Ther 2003;17:1481–91.
34. Boeckxstaens GE, Smout A. Systematic review: role of acid, weakly acidic and weakly alkaline reflux in gastro-oesophageal reflux disease. Aliment Pharmacol Ther 2010;32:334–43.
35. Atkins D, Briss PA, Eccles M, Flottorp S, Guyatt GH, Harbour RT, et al. Systems for grading the quality of evidence and the strength of recommendations II: pilot study of a new system. BMC Health Serv Res 2005;5:25.
36. Bruley des Varannes S, Cestari R, Usova L, Triantafyllou K, Alvarez Sanchez A, Keim S, et al. Classification of adults suffering from typical gastroesophageal reflux disease symptoms: contribution of latent class analysis in a European observational study. BMC Gastroenterol 2014;14:112.
37. DiPiro JT, Talbert RL, Yee GC, Matzke GR, Wells BG, Posey LM, editors. Pharmacotherapy: a pathophysiologic approach. 9th ed. New York: McGraw-Hill; 2014.
38. Vakil NB, Traxler B, Levine D. Dysphagia in patients with erosive esophagitis: prevalence, severity, and response to proton pump inhibitor treatment. Clin Gastroenterol Hepatol 2004;2:665–8.
39. Malfertheiner P, Nocon M, Vieth M, Stolte M, Jaspersen D, Koelz HR, et al. Evolution of gastro-oesophageal reflux disease over 5 years under routine medical care—the ProGERD study. Aliment Pharmacol Ther 2012;35:154–64.
40. Corley DA, Kubo A. Body mass index and gastroesophageal reflux disease: a systematic review and meta-analysis. Am J Gastroenterol 2006;101:2619–28.
41. Lundell LR, Dent J, Bennett JR, Blum AL, Armstrong D, Galmiche JP, et al. Endoscopic assessment of oesophagitis: clinical and functional correlates and further validation of the Los Angeles classification. Gut 1999;45:172–80.
42. Navarro-Rodriguez T, Fass R. Functional heartburn, nonerosive reflux disease, and reflux esophagitis are all distinct conditions—a debate: pro. Curr Treat Options Gastroenterol 2007;10:294–304.
43. Ronkainen J, Talley NJ, Storskrubb T, Johansson SE, Lind T, Vieth M, et al. Erosive esophagitis is a risk factor for Barrett’s esophagus: a community-based endoscopic follow-up study. Am J Gastroenterol 2011;106:1946–52.
44. Kuipers EJ. Barrett esophagus and life expectancy: implications for screening? Gastroenterol Hepatol 2011;7:689–91.
45. Lagergren J, Bergström R, Nyrén O. Association between body mass and adenocarcinoma of the esophagus and gastric cardia. Ann Intern Med 1999;130:883–90.
46. Malagelada J, Bazzoli F, Boeckxstaens G, De Looze D, Fried M, Kahrilas P, et al. World Gastroenterology Organisation Global Guidelines. Dysphagia [Internet]. Milwaukee, WI: World Gastroenterology Organisation; 2014 [accessed 2015 Dec 8]. Available from: http://www.worldgastroenterology.org/guidelines/global-guidelines/dysphagia/dysphagia-english.
47. Moraes-Filho J, Cecconello I, Gama-Rodrigues J, Castro L, Henry MA, Meneghelli UG, et al. Brazilian consensus on gastroesophageal reflux disease: proposals for assessment, classification, and management. Am J Gastroenterol 2002;97:241–8.
48. Hirano I, Richter JE, Practice Parameters Committee of the American College of Gastroenterology. ACG practice guidelines: esophageal reflux testing. Am J Gastroenterol 2007;102:668–85.
49. Hemmink GJM, Bredenoord AJ, Weusten BLAM, Monkelbaan JF, Timmer R, Smout AJPM. Esophageal pH-impedance monitoring in patients with therapy-resistant reflux symptoms: “on” or “off” proton pump inhibitor? Am J Gastroenterol 2008;103:2446–53.
50. Malfertheiner P, Megraud F, O’Morain CA, Atherton J, Axon ATR, Bazzoli F, et al. Management of Helicobacter pylori infection—the Maastricht IV/ Florence Consensus Report. Gut 2012;61:646–64.
51. Sugano K, Tack J, Kuipers EJ, Graham DY, El-Omar EM, Miura S, et al. Kyoto global consensus report on Helicobacter pylori gastritis. Gut 2015;64:1353–67.
52. Yaghoobi M, Farrokhyar F, Yuan Y, Hunt RH. Is there an increased risk of GERD after Helicobacter pylori eradication? A meta-analysis. Am J Gastroenterol 2010;105:1007–13; quiz 1006, 1014.
53. Chiba N, Van Zanten SJOV, Sinclair P, Ferguson RA, Escobedo S, Grace E. Treating Helicobacter pylori infection in primary care patients with uninvestigated dyspepsia: the Canadian adult dyspepsia empiric treatment—Helicobacter pylori positive (CADET-Hp) randomised controlled trial. BMJ 2002;324:1012–6.
54. Kuipers EJ, Lundell L, Klinkenberg-Knol EC, Havu N, Festen HP, Liedman B, et al. Atrophic gastritis and Helicobacter pylori infection in patients with reflux esophagitis treated with omeprazole or fundoplication. N Engl J Med 1996;334:1018–22.
55. Lundell L, Vieth M, Gibson F, Nagy P, Kahrilas PJ. Systematic review: the effects of long-term proton pump inhibitor use on serum gastrin levels and gastric histology. Aliment Pharmacol Ther 2015;42:649–63.
56. Chen SL, Gwee KA, Lee JS, Miwa H, Suzuki H, Guo P, et al. Systematic review with meta-analysis: prompt endoscopy as the initial management strategy for uninvestigated dyspepsia in Asia. Aliment Pharmacol Ther 2015;41:239–52.
57. Chander B, Hanley-Williams N, Deng Y, Sheth A. 24 Versus 48-hour bravo pH monitoring. J Clin Gastroenterol 2012;46:197–200.
58. Liacouras CA, Furuta GT, Hirano I, Atkins D, Attwood SE, Bonis PA, et al. Eosinophilic esophagitis: updated consensus recommendations for children and adults. J Allergy Clin Immunol 2011;128:3–20.e6; quiz 21–2.
59. Zimmerman J, Hershcovici T. Bowel symptoms in nonerosive gastroesophageal reflux disease: nature, prevalence, and relation to acid reflux. J Clin Gastroenterol 2008;42:261–5.
60. Festi D, Scaioli E, Baldi F, Vestito A, Pasqui F, Di Biase AR, et al. Body weight, lifestyle, dietary habits and gastroesophageal reflux disease. World J Gastroenterol 2009;15:1690–701.
61. de Bortoli N, Guidi G, Martinucci I, Savarino E, Imam H, Bertani L, et al. Voluntary and controlled weight loss can reduce symptoms and proton pump inhibitor use and dosage in patients with gastroesophageal reflux disease: a comparative study. Dis Esophagus 2014 Dec 17 [Epub ahead of print].
62. Piche T, des Varannes SB, Sacher-Huvelin S, Holst JJ, Cuber JC, Galmiche JP. Colonic fermentation influences lower esophageal sphincter function in gastroesophageal reflux disease. Gastroenterology 2003;124:894–902.
63. [No authors listed.] An evidence-based appraisal of reflux disease management—the Genval Workshop Report. Gut 1999;44 Suppl 2:S1–16.
64. Becher A, Dent J. Systematic review: ageing and gastro-oesophageal reflux disease symptoms, oesophageal function and reflux oesophagitis. Aliment Pharmacol Ther 2011;33:442–54.
65. Knuff TE, Benjamin SB, Worsham GF, Hancock JE, Castell DO. Histologic evaluation of chronic gastroesophageal reflux. An evaluation of biopsy methods and diagnostic criteria. Dig Dis Sci 1984;29:194–201.
66. Johnsson F, Joelsson B, Gudmundsson K, Greiff L. Symptoms and endoscopic findings in the diagnosis of gastroesophageal reflux disease. Scand J Gastroenterol 1987;22:714–8.
67. Johnston BT, Troshinsky MB, Castell JA, Castell DO. Comparison of barium radiology with esophageal pH monitoring in the diagnosis of gastroesophageal reflux disease. Am J Gastroenterol 1996;91:1181–5.
68. Peng S, Xiong LS, Xiao YL, Lin JK, Wang AJ, Zhang N, et al. Prompt upper endoscopy is an appropriate initial management in uninvestigated chinese patients with typical reflux symptoms. Am J Gastroenterol 2010;105:1947–52.
69. Wang C, Hunt RH. Medical management of gastroesophageal reflux disease. Gastroenterol Clin North Am 2008;37:879–99, ix.
70. Tytgat GN, McColl K, Tack J, Holtmann G, Hunt RH, Malfertheiner P, et al. New algorithm for the treatment of gastro-oesophageal reflux disease. Aliment Pharmacol Ther 2008;27:249–56.
71. Sheikh I, Waghray A, Waghray N, Dong C, Wolfe MM. Consumer use of over-the-counter proton pump inhibitors in patients with gastroesophageal reflux disease. Am J Gastroenterol 2014;109:789–94.
72. Person E, Rife C, Freeman J, Clark A, Castell DO. A novel sleep positioning device reduces gastroesophageal reflux: a randomized controlled trial. J Clin Gastroenterol 2015;49:655–9.
73. Boardman HF, Heeley G. The role of the pharmacist in the selection and use of over-the-counter proton-pump inhibitors. Int J Clin Pharm 2015;37:709–16.
74. Berardi RR, American Pharmacists Association, editors. Handbook of nonprescription drugs: an interactive approach to self-care. 16th ed. Washington, DC: American Pharmacists Association; 2009.
75. Weijenborg PW, Cremonini F, Smout AJPM, Bredenoord AJ. PPI therapy is equally effective in well-defined non-erosive reflux disease and in reflux esophagitis: a meta-analysis. Neurogastroenterol Motil 2012;24:747–57, e350.
76. Bell NJ, Burget D, Howden CW, Wilkinson J, Hunt RH. Appropriate acid suppression for the management of gastro-oesophageal reflux disease. Digestion 1992;51 Suppl 1:59–67.
77. Hunt RH. Importance of pH control in the management of GERD. Arch Intern Med 1999;159:649–57.
78. Howden CW, Kahrilas PJ. Editorial: just how “difficult” is it to withdraw PPI treatment? Am J Gastroenterol 2010;105:1538–40.
79. Niv Y. Gradual cessation of proton pump inhibitor (PPI) treatment may prevent rebound acid secretion, measured by the alkaline tide method, in dyspepsia and reflux patients. Med Hypotheses 2011;77:451–2.
80. Fass R, Sifrim D. Management of heartburn not responding to proton pump inhibitors. Gut 2009;58:295–309.
81. Richter JE. The patient with refractory gastroesophageal reflux disease. Dis Esophagus 2006;19:443–7.
82. Dal-Paz K, Moraes-Filho JP, Navarro-Rodriguez T, Eisig JN, Barbuti R, Quigley EMM. Low levels of adherence with proton pump inhibitor therapy contribute to therapeutic failure in gastroesophageal reflux disease. Dis Esophagus 2012;25:107–13.
83. Sheen E, Triadafilopoulos G. Adverse effects of long-term proton pump inhibitor therapy. Dig Dis Sci 2011;56:931–50.
84. Leonard J, Marshall JK, Moayyedi P. Systematic review of the risk of enteric infection in patients taking acid suppression. Am J Gastroenterol 2007;102:2047–56; quiz 2057.
85. Lødrup A, Pottegård A, Hallas J, Bytzer P. Use of proton pump inhibitors after antireflux surgery: a nationwide register-based follow-up study. Gut 2014;63:1544–9.
86. Madan A, Minocha A. Despite high satisfaction, majority of gastro-oesophageal reflux disease patients continue to use proton pump inhibitors after antireflux surgery. Aliment Pharmacol Ther 2006;23:601–5.
87. Thomas V, Rangan K, Kumar S. Occurrence of functional heartburn in patients with symptoms of gastroesophageal reflux disease (GERD) not responding to proton pump inhibitors (PPI) [abstract] 2011;106(Suppl 2):S25.
88. Fuchs KH, Babic B, Breithaupt W, Dallemagne B, Fingerhut A, Furnee E, et al. EAES recommendations for the management of gastroesophageal reflux disease. Surg Endosc 2014;28:1753–73.
89. Alvarez Herrero L, Curvers WL, van Vilsteren FGI, Wolfsen H, Ragunath K, Wong Kee Song LM, et al. Validation of the Prague C&M classification of Barrett’s esophagus in clinical practice. Endoscopy 2013;45:876–82.
90. Sharma P, Dent J, Armstrong D, Bergman JJGHM, Gossner L, Hoshihara Y, et al. The development and validation of an endoscopic grading system for Barrett’s esophagus: the Prague C & M criteria. Gastroenterology 2006;131:1392–9.