1. Introdução
A doença inflamatória intestinal (DII) representa um grupo de afecções intestinais inflamatórias crônicas idiopáticas. As duas principais categorias de doenças são a doença de Crohn (DC) e a colite ulcerativa (CU) que apresentam algumas características clínico-patológicas sobrepostas e outras bem diferentes.
A patogênese da DII não está completamente compreendida. Fatores genéticos e ambientais, como a modificação das bactérias luminais e o aumento da permeabilidade intestinal, desempenham um papel importante na má regulação da imunidade intestinal, o que leva à lesão gastrointestinal.
1.1 Incidência/prevalência mundial e diferenças entre Oriente e Ocidente
- Una revisão sistemática publicada em 2012 [1], incluiu dados de 167 estudos baseados em populações na Europa (1930–2008), 52 estudos na Ásia e Oriente Médio (1950–2008) e 27 estudos na América do Norte (1920–2004), e comunicou os valores de incidência e prevalência apresentados a seguir. Na análise de tendência no tempo, 75% dos estudos sobre DC e 60% dos estudos sobre CU mostraram um aumento da incidência que foi estatisticamente significativo (P < 0.05). O estudo não incluiu dados da América do Sul. A incidência da DC na América do Sul atingiu uma média de 1–3 por 100.000 elevando-se a 3–4/100.000 nas áreas urbanas mais desenvolvidas do Brasil [2]. Apesar de haver poucos dados epidemiológicos dos países em desenvolvimento, a incidência e a prevalência da DII estão aumentando com o tempo em diferentes regiões do mundo — indicando seu surgimento como doença global.
- Em um estudo comparativo recente, baseado em populações da Ásia, foi achado que a incidência da DII [3] variava em toda Ásia, passando de 0.54 por 100.000 para 3.44 por 100.000 pessoas.
- Em 2004 na Austrália, as taxas de incidências normalizadas para a idade (População Padrão Mundial da OMS) de DII, DC e CU foram 25.2, 16.5, e 7.6/100.000/ano, respectivamente [4]. Em um estudo sobre DII baseado em populações na Austrália publicado em 2010 [5], as taxas de incidência anuais estiveram entre as mais altas descritas na literatura: 23.5–36.7 por 100.000 por ano.
- No Japão, um trabalho de 2009 [6] mostrou dados de prevalência para CU de 64/100.000 e para DC de 21/100.000.
Tabela 1 Taxas de incidência anuais mais elevadas e taxas de prevalência mais elevadas comunicadas para doença intestinal inflamatória
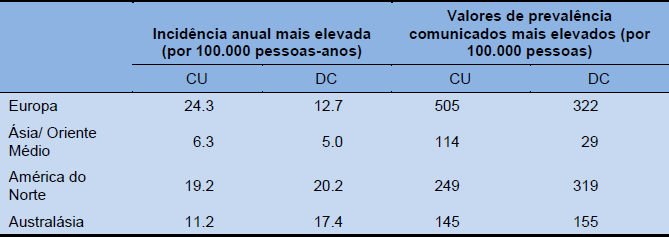
A prevalência de DC parece ser mais elevada nas áreas urbanas do que nas áreas rurais, e também mais elevada nas classes socioeconômicas mais altas. A maioria dos estudos mostram que quando a incidência começa a aumentar, o fenômeno é observado fundamentalmente entre as classes sociais mais altas, mas a doença vai ficando ubiquitária com o tempo.
Se os indivíduos migram a países desenvolvidos antes da adolescência, aqueles que inicialmente pertenciam a populações com baixa incidência mostram maiores incidências de DII. Isto é particularmente válido para a primeira geração destas famílias que nascem em um país com incidência alta.
- Uma hipótese que explica a diferença na incidência entre nações desenvolvidas e em desenvolvimento é a “hipótese da higiene”, que sugere que as pessoas menos expostas a infecções na infância ou condições anti-higiénicas perdem microorganismos potencialmente “amigáveis” ou organismos que promovem o desenvolvimento das células T regulatórias, ou não desenvolvem um repertório imune suficiente, pois não se encontraram com organismos agressivos [7,8]. Essas pessoas apresentam maior incidência de doenças imunitárias crônicas, inclusive DII.
- Outras hipóteses para o surgimento da DII em nações em desenvolvimento incluem mudanças para uma dieta e estilo de vida ocidental (inclusive abordagens ocidentais para medicamentos e vacinas) e a importância dessas mudanças cedo na vida.
- Nos países desenvolvidos surgiu primeiro a CU, seguida da DC. Nos últimos 20 anos, a DC tem superado em geral a CU em taxas de incidência. Nos países em desenvolvimento nos quais está emergindo a DII, o habitual é que a CU seja mais comum que a DC. Na Índia, por exemplo, há estudos que descrevem uma relação de CU/DC de 8:1 (anteriormente era 10:1). Um exemplo da incidência ascendente da DC quando estas doenças foram prevalentes durante um tempo é o que se observa em Hong Kong, China, onde a relação CU/DC caiu de 8:1 para 1:1 [9].
- O pico da idade de incidência da DC ocorre na terceira década da vida, e a taxa de incidência vai diminuindo com a idade. A taxa de incidência da CU é bastante estável entre a terceira e sétima décadas.
- Existe uma tendência contínua de aumento da incidência e prevalência da DII em toda Ásia (particularmente no leste asiático). Apesar de isso estar acontecendo nas nações em desenvolvimento, também se vê no Japão, um país social e economicamente avançado.
- Apesar das mulheres padecerem DC mais do que os homens, na última década as taxas de incidência entre as crianças pequenas foram mais elevadas nos homens do que nas mulheres, e talvez vejamos com o tempo uma igualação na distribuição por sexo. Já existe predominância masculina para DC em estudos do leste asiático. A relação entre os sexos já é igual na CU.
1.2 Características de apresentação da DII — diferenças entre Oriente e Ocidente
As apresentações da DC e CU são bastante parecidas em áreas tão diferentes do mundo como América do Norte, América do Sul, Europa, Austrália, e Nova Zelândia. A DC se distingue da CU por apresentar envolvimento proximal do cólon, doença perianal, fístulas, granulomas histológicos e envolvimento de todas as camadas da parede intestinal, comparado com o envolvimento limitado à mucosa. Na DC, os granulomas são evidentes em até 50% dos pacientes e as fístulas em 25%.
No entanto, também existem diferenças quanto à apresentação no Oriente e Ocidente. No leste asiático, existe uma maior prevalência de homens com DC, DC ileocolônica, menor agrupamento familiar, menores taxas de cirurgia e menores manifestações extra- intestinais. A colangite esclerosante primária (CEP) associada com CU tem menor prevalência. De forma geral, a necessidade de cirurgia é menor nos pacientes asiáticos, cerca de 5–8%. Na Ásia, porém, existe uma alta taxa de doença penetrante e doença perianal até mesmo no momento do diagnóstico, sugerindo que no leste asiático não é infrequente que a doença apresente complicações [3,10–12].
No Paquistão, tem muito menos patologia extra-intestinal, tanto na CU como na DC, que a comunicada no Ocidente (onde tem até 25% dos pacientes apresentando manifestações extra-intestinais, se incluídas as artralgias). No Paquistão, poucos pacientes apresentam doença perianal ou fistulizante. Na Índia, a DC se apresenta uma década mais tarde que no Ocidente, o envolvimento colônico é mais comum e a fistulização parece ser menos comum.
A tuberculose é um diagnóstico diferencial importante nos países em desenvolvimento.
Foram identificados numerosos lócus genéticos contendo genes de susceptibilidade para DII. Quase todos esses lócus são de risco baixo absoluto, mas é importante identificá-los para poder desenvolver marcadores diagnósticos e objetivos terapêuticos no futuro. A distribuição das mutações de genes conhecidas por alterar a predisposição à DC ou CU varia nos diferentes países do mundo, particularmente onde há diferenças raciais [13]. Nenhum dos estudos da Ásia [14] mostra mutações de NOD2, mais foi detectado que os polimorfismos do fator de necrose tumoral (TNF) do gene 15 superfamília (TNFSF15) estão associados à DC nos habitantes do leste asiático [15].
2. Características clínicas
2.1 Sintomas
A DII é uma doença crônica intermitente. Durante as recidivas a severidade dos sintomas varia de leve a severa, e durante as remissões muitos deles podem desaparecer ou diminuir. Em geral, os sintomas dependem do segmento do trato intestinal envolvido.
Sintomas relacionados ao dano inflamatório no trato digestivo
- Diarreia:
- As fezes podem apresentar muco ou sangue.
- Diarreia noturna.
- Incontinência.
- Constipação:
- Pode ser um sintoma primário de CU limitada ao reto (proctite).
- Em casos de obstrução intestinal, pode ser vista obstipação sem expulsão de gases
- Dor ou sangramento retal à defecação
- Urgência para defecar
- Tenesmo
- Câimbras e dores abdominais:
- Na DC, são comuns no quadrante inferior direito do abdômen ou ao redor do umbigo; na CU moderada ou severa aparecem no quadrante esquerdo inferior.
- Pode haver náuseas e vômitos, embora mais na DC que na CU.
Sintomas gerais associados com a CU e DC em alguns casos
- Febre
- Perda de apetite
- Perda de peso
- Fadiga
- Suores noturnos
- Retardo de crescimento
- Amenorreia primária
Manifestações extra-intestinais
As manifestações extra-intestinais incluem condições músculo-esqueléticas (artropatia periférica ou axial), condições cutâneas (eritema nodoso, pioderma gangrenoso), afecções oculares (esclerite, episclerite, uveíte), e condições hepatobiliares (CHB).
2.2 Complicações
Complicações intestinais
- O envolvimento gastrointestinal proximal é uma complicação ou uma apresentação diferente da doença. Pode aparecer mais frequentemente em crianças e em adultos de certos grupos étnicos (afroamericanos, etíopes), mas também é geralmente procurado nas crianças, nos quais a gastroscopia é indicada como avaliação precoce de rotina, enquanto nos adultos não costuma ser indicada [16].
- Hemorragia: na CU pode aparecer sangramento profuso de úlceras. O sangramento é menos comum na DC. O sangramento massivo na DC é visto mais frequentemente devido à ulceração ileal do que à colite.
- 5–10% dos indivíduos com DC apresenta úlcera no estômago ou duodeno.
- A perfuração intestinal é uma preocupação na DC, e tanto na DC (se o cólon está envolvido) como na CU se aparecer megacólon.
- Abscessos intra-abdominais na DC.
- Estenose e obstrução (o estreitamento do intestino pode ser produzido por inflamação aguda e edema, ou por fibrose crônica importante):
- As estenoses da DC são frequentemente inflamatórias:
- As estenoses inflamatórias podem ser resolvidas com tratamento médico.
- As estenoses cicatriciais (fixas ou fibróticas) podem requerer intervenção endoscópica ou cirúrgica para aliviar a obstrução.
- Na CU, as estenoses colônicas devem ser consideradas malignas até prova em contrário.
- Fístulas e patologia perianal:
- A intervenção cirúrgica está indicada quando não responde ao tratamento médico, ou quando aparecem abscessos. Às vezes deve ser indicado tratamento cirúrgico concomitantemente com o tratamento médico, especialmente em casos de fístulas complexas.
- Alto risco de recidiva.
- As fistulas das vias urinárias ou vagina não são infrequentes e podem provocar pneumatúria ou fecalúria, ou expulsão de ar pela vagina. Isto pode produzir infecção urinária ou inflamação ginecológica.
- Megacólon tóxico:
- É uma complicação da colite relativamente rara, possivelmente letal (caracterizada por dilatação do cólon diagnosticada na radiografia simples de abdômen) e requer tratamento médico agressivo e intervenção cirúrgica urgente se não há resposta dentro das 24 horas (mais comum na CU que na DC).
- Neoplasia:
- Após 8 anos do diagnóstico da CU, e com atividade da doença não controlada, existe aumento significativo do risco de câncer de cólon; na DC, existe risco semelhante quando há envolvimento de uma área importante do cólon. O risco aumenta paralelamente com a duração da doença, a instalação da doença a uma idade precoce e se houver histórico familiar de câncer colorretal esporádico. As taxas gerais de câncer colorretal na CU têm diminuído nos últimos relatórios [17], talvez devido ao melhor uso da medicação que reduz a inflamação com o tempo (quimioprevenção), e também devido à otimização da vigilância [18,19].
- A colangite esclerosante primária (CEP) na CU também se acompanha de aumento do risco de colangiocarcinoma e câncer colorretal. A CEP também está aumentada na DC, embora seja mais comum na CU.
- Apesar do adenocarcinoma de intestino delgado ser raro, na DC é observado um aumento do seu risco.
Complicações extra-intestinais
- As complicações extra-intestinais devem ser diferenciadas das manifestações extra-intestinais, podem estar relacionadas com a doença ou com os medicamentos usados para a DII — por exemplo, artropatias droga-induzidas (corticoides, biológicos); complicações oculares (glaucoma ou cataratas induzidas pelos corticoides); complicações hepatobiliares (cálculos biliares, fígado gorduroso); complicações renais (nefrite túbulo-intersticial pelos medicamentos); anemia (ferropênica ou por deficiência de vitamina B12, citopenia induzida pela tiopurina); complicações ósseas (osteoporose e fraturas); tromboembolismo venoso; e transtornos do humor e ansiedade.
- Afetam até 25% dos pacientes com DII, embora 15–20% apresentem artralgias, enquanto os restantes têm patologia inflamatória franca em outros órgãos e sistemas. Algumas complicações podem preceder o diagnóstico da DII, e outras podem ter uma evolução independente da DII (inclusive a colectomia na CU não afeta a evolução da espondilite anquilosante ou da colangite esclerosante primária
- no entanto, para muitos sujeitos a atividade artrálgica é paralela à atividade da doença intestinal).
3. Diagnóstico da DII
O diagnóstico da DII nos adultos requer exame físico completo e análise da anamnese do paciente. Existem diferentes exames, como exames de sangue, de fezes, endoscopia, biopsias e estudos imagiológicos que ajudam a excluir outras causas e confirmar o diagnóstico.
3.1 Anamnese do paciente
- Perguntar sobre os sintomas — diarreia (sangue, muco), dor abdominal, vômitos, perda de peso, manifestações extra-intestinais, fístulas, doença perianal (na DC), febre.
- Perguntar se algum dos sintomas apresentados já tinham ocorrido no passado (não é infrequente ver surtos da doença que não foram diagnosticados).
- Duração dos sintomas atuais, despertar noturno, absenteísmo laboral ou das atividades sociais habituais.
- Perguntar sobre possíveis manifestações extra-intestinais — inclusive, entre outras, artrite, patologia ocular inflamatória, doenças cutâneas, osteoporose e fraturas, tromboembolismo venoso.
- Identificar se o paciente apresenta transtornos do humor, ou situações de estresse que é sabido precipitam uma DII.
- Problemas médicos recentes e passados — infecção intestinal.
- Antecedentes de tuberculose (TBC) e contatos conhecidos com TBC.
- Antecedentes de viagens.
- Medicações—antibióticos, anti-inflamatórios não-esteroides (AINEs), e outros como corticoides para acne.
- Histórico familiar (DII, doença celíaca, câncer colorretal, TBC).
- Tabagismo.
3.2 Exame físico
- Geral:
- Estado geral
- Palidez
- Caquexia
- Hipocratismo
- Estado nutricional
- Frequência de pulso e pressão arterial
- Temperatura corporal
- Peso e altura
- Região abdominal:
- Tumoração
- Distensão
- Dor à descompressão, rebote, defesa
- Ruídos intestinais anormais (obstrução)
- Hepatomegalias
- Cicatrizes cirúrgicas
- Região perianal:
- Pólipos
- Fissuras
- Fístulas
- Abscessos
- Tato retal (avaliar estenoses anais, tumorações retais)
- Inspeção extra-intestinal — boca, olhos, pele e articulações:
- Úlceras tipo afta
- Artropatias
- Uveíte, episclerite
- Eritema nodoso
- Pioderma gangrenoso
- Síndrome de Sweet (dermatose neutrofílica aguda)
- Colangite esclerosante primária (manifestações de hepatopatia crônica)
- Osteopatia metabólica
3.3 Testes de laboratório
Exame de fezes
- Exames coprológicos e coproculturas de rotina para eliminar causas de diarreia bacterianas virais ou parasitárias.
- Clostridium difficile (considerar ainda na ausência de antecedentes de antibióticos) — deve ser feito dentro de 2 horas de emitidas as fezes.
- Quando um paciente não apresenta história de sangue nas fezes, a verificação da presença de sangue oculto ou leucócitos fecais pode fortalecer a indicação de endoscopia baixa. Quando a endoscopia baixa é fácil de obter, estes exames raramente são indicados.
- Lactoferrina, α1-antitripsina. A principal razão para considerar este exame é excluir a inflamação intestinal, e não ser usado como teste diagnóstico positivo. Pode não estar disponível nos países em desenvolvimento, mas pode ser feito a baixo custo e facilmente com teste ELISA (ensaio de imunoabsorção enzimática) baseado em preparações e com rápidos resultados.
- Calprotectina —um teste simples, confiável e muito disponível para medir a atividade da DII — pode ser melhor para CU que para DC; os testes de calprotectina fecais rápidos podem ser muito úteis nos países em desenvolvimento [20]. Se disponível, pode servir fazer um teste em domicílio como uma rotina para o seguimento.
Exame de sangue
- Hemograma completo (HC).
- Velocidade de eritrossedimentação, proteína C reativa e orosomucoide; os níveis não têm boa correlação com a inflamação e atividade da doença.
- Eletrólitos e albumina, ferritina (pode indicar problemas de absorção ou perdas), cálcio, magnésio, vitamina B12.
- A ferritina sérica pode estar elevada na DII ativa, e pode estar na faixa normal mesmo na presença de ferropenia severa. Para determinar se existe anemia, também pode ser avaliada a saturação de transferrina. Se disponível, o melhor teste é o ensaio do receptor solúvel de transferrina (sTfR), apesar de ser caro (envolve também uma proteína de fase aguda).
- Diminuição da cobalamina sérica — pode indicar má-absorção.
- Enzimas hepáticas e estudos da funcionalidade hepática—coeficiente internacional normalizado (INR), bilirrubina, albumina.
- Vírus da imunodeficiência humana (VIH) — estudos para excluir infecção oportunista adicional, vírus da hepatite B (VHB), vírus da hepatite C (VHC), vírus da varicela-zoster (VVZ), imunoglobulina G (IgG) [21].
- Anticorpo antineutrofílico citoplasmático perinuclear (p-ANCA) e anticorpos anti-Saccharomyces cerevisiae (ASCA) para casos de DII não classificados.
- Testes positivos para antígeno p-ANCA e negativos para ASCA sugerem CU.
- Testes negativos para o antígeno p-ANCA e positivos para ASCA sugerem DC.
- Estes testes são desnecessários como testes de triagem, em particular se vai se prosseguir com endoscopia e imagenologia para um diagnóstico mais definitivo. O antígeno p-ANCA pode ser positivo na colite de Crohn; portanto, talvez não permita diferenciar DC da CU em uma colite ainda não classificada. ASCA é mais específico da DC. Estes ensaios podem ter valor adicional quando houver resultados sutilmente anormais, mas sem diagnóstico definitivo de doença inflamatória. Também podem ser úteis se considerar técnicas endoscópicas mais avançadas como endoscopia por cápsula ou endoscopia com duplo-balão, de modo tal que um teste ASCA positivo pode fornecer razões mais fortes para avaliar o intestino delgado.
- ASCA pode não estar em todos os lugares igualmente disponível ou com preços acessíveis. Em países onde a tuberculose é um diagnóstico diferencial importante, ASCA não é útil para diferenciar DC de intestino delgado da TBC de intestino delgado. Porém, se ASCA e os ensaios de liberação de interferon gama (IGRAs) estiverem disponíveis, e o teste ASCA for positivo e o IGRA for negativo, a especificidade para DC é alta.
- Existem vários outros testes de anticorpos, principalmente para os antígenos microbianos, que aumentam a probabilidade da DC, tanto isolados ou em combinação, ou como soma de pontuações do ELISA para um grupamento de anticorpos. Estes testes são caros e não se conseguem facilmente. A presença destes anticorpos, inclusive um ASCA positivo, aumentaria a probabilidade de que um caso de DII sem classificar represente uma doença de Crohn.
- Testes de anticorpos da doença celíaca devem ser feitos, a menos que as apresentações incluam traços não celíacos óbvios como fístulas, patologia perianal e presença de sangue nas fezes.
- É recomendado medir os níveis enzimáticos da Tiopurina Metiltransferase (TPMT) antes de iniciar a terapia com tiopurina. Nos caucásicos, as taxas de mutações de ambos alelos TPMT causando níveis inadequados de TPMT é aproximadamente 0.3%. As taxas de níveis muito baixos a não mensuráveis de TPMT em outros grupos étnicos são desconhecidas.
- Os níveis séricos dos metabolitos de tiopurina e os níveis circulantes de agentes biológicos (até o momento somente disponíveis para anticorpos contra TNF), bem como os níveis circulantes de anticorpos para agentes biológicos, podem ajudar a guiar a dosagem e seguimento da adesão ao medicamento.
Exclusão de TBC intestinal em áreas de alta probabilidade pré-teste
- Teste cutâneo de derivado proteico purificado da tuberculina (PPD). (Em certos países como o Brasil, o PPD é considerado positivo quando > 10 mm; nos EUA, é positivo quando > 5 mm)
- Teste de anticorpo PPD sérico.
- Ensaios de interferon gama (QuantiFERON-TB, T-SPOT, teste TBC). O ensaio de liberação de interferon gama (IGRA) tem alta especificidade para o diagnóstico TBC. Pode também ser de utilidade para diagnóstico diferencial entre TBC gastrointestinal e DC nas populações asiáticas [22].
- Todos estes ensaios podem ser negativamente afetados pela coexistência de imunossupressão [23].
- Parâmetros clínicos simples (como febre, hemorragia retal, diarreia e duração dos sintomas) têm a maior precisão para diferenciar a DC da TBC do aparelho digestivo [24], o que pode ser útil se os recursos forem limitados.
- A combinação de avaliação endoscópica e parâmetros radiológicos e de laboratório simples (ASCA, IGRA) constitui uma ajuda diagnóstica útil para diferenciar entre DC e TBC intestinal [25].
Histopatologia
As biopsias são obtidas habitualmente durante a endoscopia. É importante que o endoscopista considere as perguntas específicas que vai fazer ao patologista com cada amostra de biopsia submetida para avaliação. Algumas das razões importantes para obter biopsias incluem:
- Avaliação da distorção da arquitetura críptica, “crypt runting” (diminuição das criptas), aumento do espaço subcriptal, plasmocitose basal. Estas são características da colite crônica e seriam atípicas da colite infecciosa aguda.
- Avaliação de granulomas que não formam caseificação sugerindo DC. A presença de granulomas necróticos/caseosos ou grandes deve alertar o médico para diagnóstico de tuberculose, especialmente em regiões onde a doença for endêmica.
- Identificação de mudanças histológicas em áreas de endoscopia normal para estratificar completamente o nível da doença.
- O citomegalovírus (CMV) pode ser buscado na biopsia tissular em pacientes recebendo agentes imunossupressores ou corticoides crônicos — tanto para ARN como para histologia em tecido colônico. A sorologia pode ser útil como coadjuvante (IgM CMV).
- A displasia pode ser buscada se as biopsias de rotina são obtidas para vigilância de displasias, ou se as lesões de tumorações são biopsiadas.
- Identificação de colite linfocítica ou colite colagenosa em cólon que parece endoscopicamente normal. Estes diagnósticos podem coexistir com a doença de Crohn de intestino delgado, e deveriam ser buscados em pacientes com diarreia.
3.4 Imagenologia e endoscopia
- Radiografia simples de abdômen:
- Pode estabelecer se há colite e, em certos casos, qual é sua extensão.
- Usado quando obstrução intestinal ou perfuração é esperada.
- Exclui o megacólon tóxico.
- Radiografia baritada de intestino delgado/enema baritado com duplo contraste:
- Não recomendada em geral em casos severos.
- Pode ser útil para identificar fístulas que surgem de ou atravessam o cólon
- A radiografia baritada do intestino delgado é usada amplamente para avaliar o tubo gastrointestinal até o intestino delgado distal.
- Pode oferecer um roteiro anatômico antes da cirurgia.
- Sigmoidoscopia, colonoscopia:
- Examina úlceras, inflamação, sangramento, estenose.
- Múltiplas biopsias do cólon e do íleo terminal.
- A colonoscopia nos casos severos ou fulminantes pode ser de alcance limitado, por causa do risco aumentado de perfurações.
- Quando houver falta de resposta ao tratamento habitual, estes exames podem ser feitos para avaliar infecção por CMV se o paciente está recebendo medicação imunossupressora crônica, ou infecção por C. difficile se os exames coprológicos são equívocos.
- Uma colonoscopia de triagem para vigilância de displasias é indicada após 8 anos de CU ou colite de Crohn.
A nova declaração de consenso publicada pela Sociedade Americana de Endoscopia Gastroenterológica (ASGE) deve ser consultada para recomendações sobre vigilância e tratamento da displasia em pacientes com DII [26]. As novas diretrizes recomendam a cromoendoscopia como modalidade de vigilância primária, baseado no melhor rendimento diagnóstico em comparação com biopsias aleatórias. Porém, existe um debate contínuo sobre se a cromoendoscopia (com aplicação de corante) é melhor que a endoscopia com luz branca de alta definição. A endoscopia de alta definição representou um claro avanço para identificar lesões elevadas ou irregulares. Em ensaio controlado aleatório, foi achado que a cromoendoscopia de alta definição aumentava significativamente a taxa de detecção de lesões displásicas em comparação com a endoscopia de luz branca e alta definição em pacientes com CU de longa data [27], embora outro ensaio não informou nenhuma diferença entre cromoendoscopia e endoscopia com luz branca de alta definição [28].
- Endoscopia gastrointestinal alta:
- Em caso de sintomas gastrointestinais altos (náuseas, vômitos, dores epigástricos). Como a patologia gastrointestinal alta é mais comum na DC pediátrica, este é o exame mais rotineiramente usado em crianças.
- Endoscopia com cápsula:
- Pode ser de ajuda em pacientes com suspeita de DC e exames paraclínicos negativos.
- Permite avaliar a totalidade do intestino delgado, melhorando assim o diagnóstico e o diagnóstico diferencial da DII [29] — as lesões achadas devem ser interpretadas no contexto do diagnóstico diferencial.
- Pode ser de importância na DC conhecida — para avaliar a distribuição da doença, sua extensão e resposta ao tratamento (cicatrização da mucosa).
- Ainda é discutido seu papel atual na CU.
- Para pacientes com DC e estenose, ou se houver incerteza relativa à estenose, uma cápsula de detecção de permeabilidade pode ser utilizada para determinar primeiro se há uma estrutura funcional que não permita a passagem do endoscópio de cápsula real.
- Raramente disponível e com preços inacessíveis nos países de baixa renda.
- Enteroscopia espiral, duplo balão e balão único:
- Para avaliar doença intestinal quando outras modalidades forem negativas, quando se suspeita fortemente de certas patologias, ou se for preciso fazer biopsias; também para obtenção de tecido para excluir TBC e se os achados estiverem além do alcance da endoscopia padrão.
- Para tratar estenose do intestino delgado ou para avaliação de sangramento de origem escura na DC.
- Rara vez disponível nos países pouco privilegiados.
- Outros avanços endoscópicos:
- A ampliação e a cromoendoscopia permitem uma detecção mais precisa e uma melhor caracterização das lesões displásicas, também a avaliação da severidade da doença mucosa em comparação com endoscopia de luz branca [29].
- Embora possa ser demorado, e difícil de conseguir em alguns países, a tinção com azul de metileno é relativamente barata [30]. Ainda deve ser provado se a cromoendoscopia é na realidade superior às técnicas endoscópicas recentes de luz branca e alta resolução.
- Colangiopancreatografia de ressonância magnética (CPRM):
- Se há evidência de colestase, ou se há suspeita de CEP.
- Imagenologia transversa:
- Tomografia computadorizada (CT), imagenologia de ressonância magnética (inclusive enterografia CT e enterografia MRI).
- Ajuda a determinar a extensão e gravidade da doença bem como avaliar as complicações de perfuração da DC. É preferível utilizar ecografia e IMRN, pois os pacientes frequentemente são jovens e é provável que, com o passar do tempo, precisem repetir a imagenologia.
- A ecografia possui alto nível de precisão diagnóstica para detectar DC, especialmente na DC de intestino delgado e perianal, com custo relativamente baixo e sem exposição à radiação [31]. Exige pessoal experimentado.
- A MRI possui altos níveis de sensibilidade e especificidade para o diagnóstico de DC no intestino delgado e pode ser uma alternativa da endoscopia [32]. Também é útil para avaliar a doença perianal. Cada vez mais usada nos pacientes pediátricos e adultos jovens devido à falta de exposição à radiação e a consequente capacidade de repetir os testes de maneira inócua.
- Tem substituído a enteróclise com ingestão baritada em centros de referência com a perícia apropriada [33].
- A MRI da pélvis é considerada o método padrão ouro para avaliar as fístulas da doença de Crohn perineal. A ultrassonografia endoscópica (EUS) pode ser considerada se disponível pessoal capacitado, mas sua precisão pode estar limitada porque as vistas são limitadas.
- Absorciometria de raios X, energia dual (DEXA):
- Para avaliar a densidade mineral óssea em casos selecionados.
- Radiografia de tórax:
- Para excluir TBC pulmonar e procurar ar livre sob o diafragma em caso de perfuração.
Nota: é importante reduzir ao mínimo a exposição à radiação médica diagnóstica, pelo risco potencial de neoplasia induzida por radiação.
3.5 Diagnóstico nos pacientes pediátricos
A Sociedade Europeia de Gastroenterologia, Hepatologia e Nutrição Pediátrica (ESPGHAN) publicou os critérios de Porto revisados para diagnóstico de DII em crianças e adolescentes [34]. Os critérios revisados estão baseados nos critérios de Porto originais e a classificação de Paris de DII pediátrica, incorporando novos dados como biomarcadores séricos e fetais. Os critérios recomendam, em todos os casos com suspeita de DII pediátrica, endoscopia gastrointestinal alta e ileocolonoscopia com enterografia de ressonância magnética ou endoscopia com cápsula sem fio do intestino delgado. A imagenologia não é necessária se uma CU típica for diagnosticada utilizando endoscopia e histologia.
4. Cascata diagnóstica para DII
4.1 Cascata 1 — opções para diagnóstico segundo os recursos disponíveis
Recursos limitados
- Exame físico.
- Exames de fezes procurando infecção, leucócitos fecais.
- Hemograma completo, albuminemia.
- Testes de VIH e TBC em populações de alto risco — e exames para detecção de outras infecções oportunistas, VHB, VHC, raio X de tórax (RxT).
- Colonoscopia flexível de comprimento total e ileoscopia com biopsias, se disponível interpretação histológica.
- Se a endoscopia não estiver disponível mas é possível fazer estudos baritados, devem ser obtidos tanto um estudo baritado do intestino delgado como um enema baritado.
Recursos médios
- Exame físico.
- Estudo de fezes procurando infecção.
- Fezes em busca de leucócitos fecais, calprotectina fecal (desnecessário se houver endoscopia disponível, mas pode ajudar a selecionar para seguir estudando inclusive com endoscopia).
- Hemograma, albuminemia, ferritina sérica, proteína C reativa (PCR).
- Testes de VIH e TBC em populações de alto risco — sorologia contra VHA, VHB nos pacientes com DII conhecida para vacinar antes do tratamento, se necessário. Avaliação de infecção oportunista, VHB, VHC, IgG de VVZ, raio X de tórax (RxT).
- Colonoscopia ou ileoscopia, se disponíveis.
- Ecografia abdominal.
- CT de abdômen.
Recursos amplos
- Exame físico.
- Testes de fezes procurando infecção.
- Hemograma, albuminemia, ferritina sérica, Proteína C Reativa.
- Testes de VIH e TBC em populações de alto risco — sorologia para VHA, VHB nos pacientes com DII conhecida para vacinar antes do tratamento, de ser necessário. Estudo de infecção oportunista, VHB, VHC, VVZ IgG, raio X de tórax (RxT).
- Colonoscopia e ileoscopia.
- Ecografia abdominal.
- RMN abdominal é preferível à TC abdominal, porque não produz radiação.
- O teste de reação em cadeia da polimerase (PCR) para TBC e as culturas são essenciais durante a endoscopia baixa em áreas com alta prevalência de TBC.
- Se não há certeza sobre o envolvimento do intestino delgado, é possível fazer cortes transversais com RMN, endoscopia de cápsula do intestino delgado, ou TC.
- Se há suspeita de fístula colônica e a imagenologia de cortes transversais não for clara, ou se a colonoscopia for incompleta, fazer um enema baritado.
- Na situação de colonoscopia incompleta, a colonografia TC se tornou a opção preferida para examinar o cólon em toda sua extensão. Algumas unidades de radiologia têm reservas sobre esta técnica em casos de DC. Os estudos de cápsula colônica são outra alternativa em caso de colonoscopia incompleta, a menos que uma estenose colônica seja identificada ou altamente provável que o seja.
- Endoscopia com cápsula se o diagnóstico suspeitado de DC é ainda incerto.
- Endoscopia com duplo balão (anterógrado ou retrógrado, dependendo do lugar suspeitado) se houver áreas do setor médio do intestino delgado.
5. Avaliação
5.1 Critérios diagnósticos
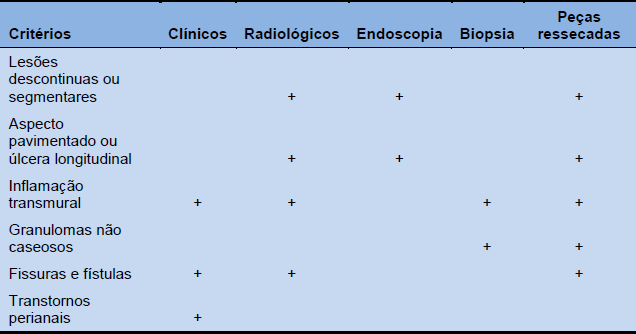
Tabela 2 Critérios diagnósticos da Organização Mundial da Saúde para doença de Crohn
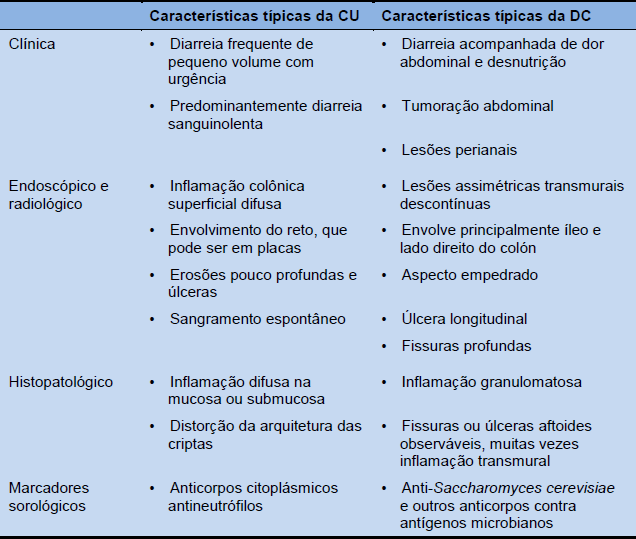
Diferenciação entre CU e DC
Tabela 3 Características para diferenciar CU da DC
Considerações diagnósticas
- Os pacientes devem ser controlados durante 3–6 meses após a primeira crise, se faltarem características radiológicas, endoscópicas, ou histopatológicas típicas. Uma repetição da colonoscopia pode ser considerada após 10–12 semanas para assegurar a cicatrização esperada na TBC intestinal e potencialmente na DC.
- O tratamento para TBC deve ser administrado e seus efeitos observados nos pacientes com dificuldades para diferenciar entre DC e TBC intestinal. O tratamento para DC e TBC não deve ser simultâneo.
- Os achados colonoscópicos de alterações inflamatórias difusas e as coproculturas negativas não são suficientes para diagnosticar CU. Isso requer alterações crônicas ao longo do tempo (isto é, 6 meses, em ausência de outros diagnósticos emergentes) e sinais histológicos de inflamação crônica.
- A vigilância para câncer colorretal deve ser realizada nos pacientes com CU e colite DC de longa data.
- O componente sigmoidoscópico do Escore de Maio e o índice de severidade endoscópica de colite ulcerativa mostram o maior potencial para uma avaliação confiável da atividade da doença endoscópica na CU [35] — mas estes ainda são usados principalmente em ensaios clínicos.
5.2 Diagnóstico diferencial
Tabela 4 Principais diagnósticos diferenciais para colite ulcerativa e doença de Crohn
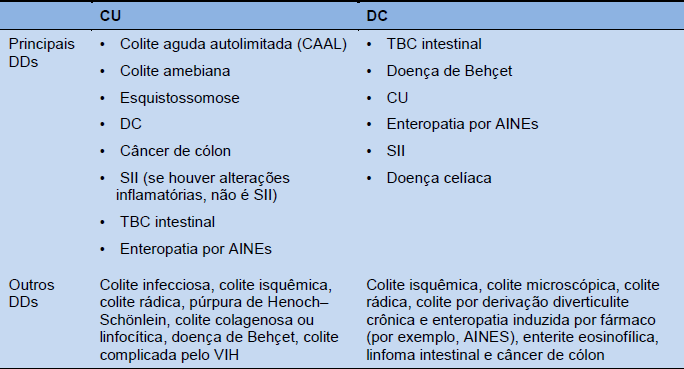
DC, doença de Crohn; DD, diagnóstico diferencial; VIH, vírus da imunodeficiência humana; SII, síndrome de intestino irritável; AINES, anti-inflamatórios não esteroides; TBC, tuberculose; CU, colite ulcerativa.
DII e tuberculose intestinal
- A TBC intestinal deve ser excluída antes de fazer diagnóstico de DII.
- A associação causal entre Mycobacterium paratuberculose e DII não está totalmente demonstrada.
- Em populações ou jurisdições de alto risco, se a TBC não pode ser excluída, uma tentativa de terapia anti-TBC é justificada e o uso de corticoides deve ser suspenso.
- As sequências de sintomas são, na TBC: febre, dor abdominal, diarreia; na DC: dor abdominal, diarreia e febre (frequentemente ausente).
- No diagnóstico diferencial entre TBC e DC, a TBC tem uma evolução contínua, enquanto que na DC existe história de remissões e recidivas.
- Na TBC pode haver ascite e hepatoesplenomegalia, mas elas são incomuns na DC.
Tabela 5 Distinção entre tuberculose e doença de Crohn

ASCA, anticorpos anti-Saccharomyces cerevisiae; DC, doença de Crohn; RxT, radiografia de tórax; VIC, válvula ileocecal; IFN, interferon; p-ANCA, anticorpo citoplásmico antineutrófilo perinuclear; PPD, derivado de proteína purificada; TBC, tuberculose.
6. Tratamento da DII
6.1 Introdução
É importante informar individualmente os pacientes sobre a doença. Também é recomendado incentivar uma participação ativa do paciente na tomada de decisões.
O tratamento da DII requer frequentemente uma terapia a longo prazo baseada em uma combinação de medicamentos para controlar a doença. Os médicos devem ser cientes das possíveis interações entre medicamentos e efeitos colaterais. Com frequência, os pacientes necessitam cirurgia e deve haver uma estreita colaboração entre os cirurgiões e os médicos para otimizar a terapia do paciente.
O tratamento de DII deve ser baseado em:
- CU vs. DC (apesar de pouco importante para os aspectos precoces do tratamento)
- Localização e fenótipo da doença
- Severidade
- Comorbidades e complicações
- Resposta sintomática individual
- Tolerância à intervenção de medicamentos
- Acesso do paciente a opções diagnósticas e terapêuticas
- Evolução e duração da doença no passado, com a quantidade de recidivas no ano calendário
Os objetivos do tratamento são:
- Melhorar e manter o bem-estar geral dos pacientes (otimizar a qualidade de vida, do ponto de vista do paciente)
- Tratar a doença aguda:
- Eliminar os sintomas e minimizar os efeitos colaterais e adversos a longo prazo
- Reduzir a inflamação intestinal e, se possível, fazer cicatrizar a mucosa
- Manter as remissões livres de corticoides (diminuir a frequência e severidade das recorrências e a dependência dos corticoides)
- Evitar hospitalizações e cirurgia por complicações
- Manter um bom estado nutricional
Considerações sobre dieta e estilo de vida:
- O impacto da dieta sobre a atividade inflamatória em CU/DC é mal compreendido, mas certas mudanças na dieta podem ajudar a reduzir os sintomas:
- Durante o aumento da atividade da doença, é apropriado diminuir a quantidade de fibra. Os produtos lácteos podem ser mantidos, a menos que sejam mal tolerados.
- Uma dieta pobre em resíduos pode diminuir a frequência das evacuações.
- Uma dieta rica em resíduos poder ser indicada nos casos de proctite ulcerativa (doença limitada ao reto, onde a constipação pode ser um problema mais importante que a diarreia).
- Existe informação limitada que sugere que a redução dos oligossacarídeos, dissacarídeos, monossacarídeos e poliois fermentáveis (FODMAP) da dieta pode reduzir os sintomas da DII [36].
- As mudanças dietéticas ou de estilo de vida podem reduzir a inflamação na DC:
- Os sintomas obstrutivos podem ser reduzidos com dieta líquida, fórmulas pré-digeridas ou suspensão da via oral. A nutrição enteral exclusiva pode deter a doença inflamatória, especialmente em crianças; porém, como isso afeta a inflamação ainda é desconhecido, pois é frequente ver recidivas ao interromper a nutrição enteral, a menos que seja empreendida alguma outra intervenção. Pode afetar o microbioma intestinal, que volta para a linha de base uma vez interrompida a nutrição enteral e reiniciada a dieta habitual.
- A nutrição enteral deve ser considerada como alternativa aos corticoides convencionais para induzir a remissão da DC em crianças entre as quais existe preocupação com o crescimento [37] ou quando a imunossupressão não for apropriada —por exemplo, em sepse difícil de controlar.
- A cessação do tabagismo beneficia os pacientes em relação à evolução de sua doença e beneficia os pacientes com CU do ponto de vista da saúde geral (a cessação do tabagismo está associada aos surtos de CU).
- A fibra dietética é potencialmente eficaz para o tratamento da DII. Existe evidência limitada e fraca quanto à eficácia da ispagula na manutenção da remissão da CU e da cevada germinada na CU ativa [38].
- A redução do estresse e seu melhor manejo podem melhorar os sintomas ou a forma como o paciente aborda sua doença. A assistência de um trabalhador de saúde mental pode ser útil, e prestar atenção às doenças psiquiátricas comórbidas é imprescindível.
6.2 Medicação no tratamento da DII
Aminossalicilatos — agentes anti-inflamatórios
- Este grupo inclui:
- Ácido 5-aminossalicílico (5-ASA), mesalazina (Nome adotado nos EUA: mesalamina).
- Preparações disponíveis nos EUA e na Europa Ocidental para uso oral: sulfassalazina, mesalamina, olsalazina, mesalazina, balsalazida (em comprimidos, grânulos, ou preparações em múltiplas matrizes); e para uso retal: enemas de mesalamina (líquido ou espuma) e supositórios.
- Úteis tanto para tratar surtos de colite como para manutenção da remissão.
- 5-ASA para tratamento da CU durante as remissões:
- 5-ASA oral ou retal.
- Terapia combinada de 5-ASA oral e tópica. Uso combinado oral e tópico de 5-ASAs (mesalamina e sulfassalazina) é mais benéfico que só 5-ASAs para remissão da CU ativa leve ou moderada [39].
- 5-ASA retal é superior a corticoides retais.
- 5-ASAs tópicos intermitentes são melhores que 5-ASA por via oral para evitar recidiva de uma CU quiescente [39] nos pacientes com proctosigmoidite.
- Os dados sobre 5-ASA na DC seguem sendo limitados:
- Nos pacientes com DC leve ileocecal ou do cólon direito que recusam receber ou não toleram corticoides, ou aqueles com contraindicação aos corticoides, 5-ASA deve ser considerado para uma primeira apresentação ou uma única exacerbação inflamatória no prazo de 12 meses [37].
- Não oferecer 5-ASA na DC moderada ou severa ou para suas exacerbações ou para doença extensa de intestino delgado ou doença com complicações penetrantes ou fibroestenose [37].
- Na DC, sulfasssalazina e mesalazina/mesalamina são consideradas muito eficazes na doença que afeta o cólon. Porém, isso não foi especificamente estudado.
- Pacientes recebendo sulfassalazina dever tomar ácido fólico.
- É importante utilizar doses adequadas: 2.0–4.8 g/dia para doença ativa, ≥ 2 g/dia para manutenção. No entanto, a evidência de um efeito dose-resposta para 5-ASA além dos 2 g/dia é fraca.
Corticoides
- Habitualmente produzem uma importante supressão da inflamação e um rápido alívio dos sintomas [40].
- Os corticoides induzem remissão nos pacientes com primeira apresentação ou única exacerbação inflamatória da DC no prazo de 12 meses [37].
- Não intervêm na manutenção da remissão.
- Os efeitos colaterais limitam seu uso (a longo prazo).
- É recomendado o uso concomitante de cálcio com vitamina D, bem como o monitoramento da glicemia e da pressão arterial.
- Nos pacientes com DC do íleo distal, ileocecal ou do lado direito que recusam receber corticoides, não os toleram ou nos quais são contraindicados, a budesonida deve ser considerada para uma primeira apresentação ou única exacerbação inflamatória no prazo de 12 meses [37].
- A budesonida pode ter menos efeitos colaterais que os corticoides convencionais [37].
- Não oferecer budesonida para DC severa ou exacerbações [37].
- A via de administração depende da localização e severidade da doença:
- Intravenosa (metilprednisolona, hidrocortisona).
- Oral (prednisona, prednisolona, budesonida, dexametasona).
- Retal (enema, preparações de espuma, supositórios).
Imunomodificadores — tiopurinas
- As tiopurinas não são mais eficazes que placebo para induzir remissão da DC ou CU [41]; são eficazes para manter a remissão induzida por corticoides [41].
- Não oferecer azatioprina ou mercaptopurina para DC ou CU se o paciente apresentar déficit da atividade da tiopurina metiltransferase (TPMT). Usar dose menor se a atividade de TPMT for inferior à normal [37,42].
- Se a medida de TPMT não estiver disponível, a dose de tiopurina deve ser aumentada de 50 mg para a dose completa enquanto o hemograma é monitorado. Os pacientes asiáticos parecem precisar doses menores de tiopurina para alcançar eficácia, e a dosagem completa está em geral limitada pela aparição de citopenia.
- A adição de azatioprina ou mercaptopurina aos corticoides convencionais ou budesonida deve ser considerada, para induzir remissão da DC se houver duas ou mais exacerbações inflamatórias no prazo de 1 ano, ou se a dose de corticoides não pode ser diminuída e eliminada gradativamente [37]. Também pode ser considerada se houver preditores de maus resultados inclusive no momento do diagnóstico (idade < 40, corticoides para o primeiro surto, doença perianal, tabagismo, fenótipos perfurantes).
- As tiopurinas estão associadas com taxas baixas de infecção grave [41], mas devem ser controladas de perto no paciente idoso [43].
- As tiopurinas aumentam o risco de linfoma, embora o nível do aumento seja mais discutido [41]. Seu uso também está associado ao aumento do risco de câncer cutâneo não-melanoma.
- As tiopurinas em particular estão associadas a uma síndrome de ativação dos macrófagos (MAS), provavelmente por promover a reativação viral por meio da inibição das células citotóxicas e natural killer [44].
- Pacientes recebendo azatioprina ou mercaptopurina devem ser monitorados para detectar neutropenias [37], mesmo se os níveis de enzima TPMT são normais [43].
- A azatioprina é utilizada nos países de poucos recursos nos pacientes com DC e CU por ser barata, fácil de conseguir e parecer segura. Os pacientes não podem muitas vezes pagar 5-ASA ou utilizar corticoides e apresentam, portanto, complicações severas; a azatioprina é melhor escolha que os corticoides. Os testes de metabolitos de tiopurinas não estão disponíveis em muitos países, mas onde houver podem ajudar a explicar a falta de resposta.
Imunomodificadores — inibidores da calcineurina
- Ciclosporina A (CSA) ou tacrolimus na CU e tacrolimus na DC.
- O nível de tacrolimus deve ser medido e procurar um mínimo de 10–15 ng/L [45].
- Uso de CSA limitado à colite severa aguda (refratária aos corticoides).
Os inibidores da calcineurina são reservados para circunstâncias especiais.
- Uso de CSA limitado quase exclusivamente a pacientes com colite severa aguda.
- Uso de tacrolimus em pacientes com CU ou DC onde outras terapias provadas falharam.
- Os inibidores de calcineurina devem ser interrompidos em 6 meses para limitar a nefrotoxicidade, e serão necessários imunossupressores alternativos como azatioprina (AZA), 6-mercaptopurina (6-MP), ou metotrexato (MTX) se for considerada CSA.
- Alta taxa de colectomias 12 meses após a introdução de CSA.
- Após CSA intravenoso, mudar para terapia oral uma vez alcançada a resposta clínica, ou acrescentar 6-MP, AZA ou MTX.
Imunomodificadores — metotrexato (MTX) na DC
- O metotrexato é mais eficaz que placebo para indução de remissão da DC [41] e para manutenção da remissão induzida por corticoides [41,46].
- A adição de metotrexato aos corticoides convencionais ou budesonida deve ser considerada para induzir a remissão da DC se os pacientes não podem tolerar azatioprina ou mercaptopurina, ou nos pacientes nos quais a atividade de TPMT é deficiente se houver duas ou mais exacerbações inflamatórias no prazo de 1 ano, ou se a dose de corticoides não pode ser diminuída gradativamente [37].
- Metotrexato só dever ser considerado para manter remissão da DC nos pacientes que precisaram metotrexato para induzir a remissão, ou que não podem tolerar a azatioprina ou mercaptopurina, ou com contraindicação para seu uso [37] — MTX também deve ser evitado em mulheres jovens por causa da gravidez.
- O metotrexato é boa opção se aplicado em terapia concomitante com agente anti- TNF. Foi demonstrado que não tem nenhuma vantagem sobre placebo na indução ou manutenção de remissões em pessoas com DC que receberam corticoides em doses altas, e um regime de indução e manutenção com infliximab durante 1 ano [47]. Contudo, a coadministração com metotrexato pode reduzir a formação de anticorpos contra a terapia anti-TNF, e isso aumentará provavelmente as respostas contínuas ao anti-TNF. Quando o metotrexato é usado como terapia única ou combinada, a probabilidade de aumentar o risco de linfoma é considerada menor do que quando são utilizadas tiopurinas. Este risco é considerado pequeno [41].
- A administração conjunta de ácido fólico é recomendada.
- A hepatotoxicidade, quando usado metotrexato para a DII, costuma ser moderada e reversível ao interromper a medicação. Os pacientes devem ser monitorados na busca de hepatotoxicidade no início e durante o tratamento com metotrexato [48].
- O uso de metotrexato em pacientes com CU é um assunto discutido. O recente estudo METEOR [49] na França sugeriu um resultado negativo, mas o registro foi de um grupo muito inativo e alguns resultados sugeriam resultado positivo. Portanto, pode ser uma opção econômica viável quando houver poucas opções ou nenhuma.
Imunomodificadores: utilização
- Podem ser utilizados para reduzir ou eliminar a dependência de corticoides em pacientes com DII.
- Podem ser utilizados em pacientes selecionados com DII quando os 5-ASAs e corticoides forem ineficazes ou parcialmente eficazes.
- Podem ser utilizados para manter a remissão na DC e na CU se 5-ASA falhar.
- Podem ser utilizados para tratamento primário das fístulas.
- São tratamento alternativo para recidivas da DC após corticoterapia.
- Podem ser utilizados na corticodependência para manter a remissão e permitir retirar os corticoides.
- Tiopurinas ou metotrexato podem ser usados concomitantemente com terapia biológica para aumentar sua eficácia e reduzir a probabilidade de formação de anticorpos.
Imunomodificadores — notas importantes
- Não oferecer azatioprina, mercaptopurina ou metotrexato como monoterapia para induzir a remissão da DC ou CU [37].
- O início de ação é relativamente lento para tiopurinas e MTX. Demora aproximadamente 3 semanas alcançar uma homeostase em sangue das tiopurinas, portanto, a dosagem pode ser acelerada como o devido monitoramento. O início de ação é rápido (< 1 semana) para CSA.
- As tiopurinas não são adequadas para as exacerbações agudas. CSA pode ser eficaz na CU severa aguda.
- Antes de começar com AZA ou 6-MP, a medição do nível de enzimas de tiopurina metiltransferase (TPMT) (fenótipo) ajudará a guiar a dosagem, e se os níveis de enzima forem muito baixos, o risco talvez seja demasiado alto para utilizar estes fármacos. Nos lugares onde não estiver disponível o teste, devem ser obtidos hemogramas nas 2 e 4 semanas, e posteriormente cada 3 meses. Mesmo onde estiver disponível o teste está indicado fazer hemogramas trimestralmente.
Agentes anti-fator de necrose tumoral (anti-TNF)
- Esta pode ser a primeira linha de terapia para pacientes com doença agressiva e para aqueles com DC perianal.
- Infliximab, adalimumab e certolizumab foram aprovados pela FDA (Administração de Alimentos e Medicamentos dos EUA) para tratamento da DC moderada a severa quando houver resposta inapropriada às medicações tradicionais. Infliximab e adalimumab foram aprovados no Canadá e na Europa.
- Infliximab e adalimumab mostram melhor resposta clínica, melhor remissão e cicatrização da mucosa do que placebo, sem aumento dos efeitos adversos [41,50].
- Infliximab, adalimumab e certolizumab são eficazes para manter a remissão de DC induzida por agentes anti-TNF [41].
- Infliximab (IFX) é utilizado para terapia de resgate na CU severa refratária aos corticoides.
- Os efeitos do tratamento com IFX intravenoso duram cerca de 8 semanas; a dosagem em esquemas regulares atinge melhores taxas de remissão que a terapia episódica. Quando há uma resposta subótima, a posologia pode ser aumentada de 5 mg/kg para 10 mg/kg, ou pode haver redução do intervalo. Outros ajustes da dosagem podem ser adaptados aos níveis do fármaco. Adalimumab e certolizumab são administrados por vias subcutâneas cada 2 e 4 semanas, respectivamente. No caso de adalimumab, a dosagem pode ser aumentada semanalmente se a resposta for subótima.
- O valor da terapia combinada com tiopurinas tanto na DC como na CU foi confirmado nos estudos SONIC e SUCCESS. Não foi provado o valor da terapia concomitante com MTX, embora é sabido que os pacientes com artrite reumatoide reduzem sua imunogenicidade quando utilizado concomitantemente com infliximab. Nas unidades com poucos recursos, a terapia de manutenção programada e regular muitas vezes segue sendo um sonho distante, e atualmente só se pode optar por uma terapia episódica (com o problema inerente da imunogenicidade); ver abaixo.
- A administração concomitante de agentes imunomoduladores reduz o risco de aparição de anticorpos com infliximab e o risco de reações à infusão [51]. Pode ser útil quando administrado com outros agentes anti-TNF, mas isto não foi estudado formalmente — existe uma preocupação, no entanto, sobre uso da terapia combinada (tiopurinas + anti-TNF) nos pacientes jovens de sexo masculino, devido ao aumento do risco de linfoma hepatoesplênico de células T [52].
- Infliximab é a única terapia provada para tratar as fístulas, baseado em ensaios controlados aleatorizados com poder estatístico adequado. Adalimumab também é útil para as fistulas, mas esses dados só estão disponíveis dos subgrupos em estudos maiores de DC não especificamente desenhados para avaliar a resposta da fístula.
- O tratamento com infliximab reduz as hospitalizações e as taxas de cirurgia nos pacientes com DII. Isso reduz muito os custos associados à doença [53].
- Os usuários de anti-TNF apresentam aumento muito pequeno de neoplasias [54].
- O risco de linfoma é muito baixo, mas segue sendo uma preocupação. Outros cânceres podem aumentar [41], especialmente os cânceres cutâneos não- melanomas e possivelmente melanoma.
- O tratamento de DII com infliximab, adalimumab, certolizumab e golimumab aumenta significativamente o risco de infecções oportunistas em comparação com placebo [55].
- O risco de infecções menores e graves é preocupante. Os agentes anti-TNF são acompanhados de taxas baixas de infecções graves, mas estão associados com infecções oportunistas, inclusive Mycobacterium tuberculose, histoplasmose, coccidiomicose e listeriose [41]. Há aumento do risco de reativação de TBC latente e de hepatite B, endêmica em muitas partes dos países em desenvolvimento.
- Se os tratamentos falharem ou se os pacientes desenvolverem intolerância a um agente anti-TNF, um segundo agente anti-TNF pode ser eficaz [56].
- Golimumab recebeu aprovação regulatória em 2013 para tratamento da CU moderada a severa. Não há aumento dos efeitos adversos comparado com placebo [50].
- Infliximab, adalimumab, golimumab e certolizumab, todos induzem uma resposta clínica sustentável na DII. Nenhum destes agentes tem provado ser superior aos outros, embora os dados sejam mais sólidos com infliximab, especialmente na CU [57,58].
- Nos pacientes tratados com infliximab, os anticorpos de infliximab multiplicam entre 2 e 6 vezes o risco de reações às infusões [51,55].
- De modo geral, o monitoramento terapêutico da droga (inclui tanto a medição dos níveis circulantes do fármaco como a medição de anticorpos contra o fármaco) está mais facilmente disponível para infliximab do que para qualquer outro anti-TNF. Pode ajudar a determinar a causa de uma perda secundária de resposta e pode ser utilizada em estratégias de redução da dose.
- Foi discutido se o uso pré-operatório de anti-TNFs aumenta o risco cirúrgico ou a taxa de complicações pós-operatórias. Em suma, isso não parece ser um assunto importante, e o uso pré-operatório de anti-TNFs não deveria ser impedimento para uma cirurgia, se ela for necessária.
Antagonistas das moléculas de adesão
- Recentemente foi aprovado o uso de Vedolizumab (um anticorpo contra alfa 4-beta 7) para o tratamento da CU e DC, eficaz tanto para induzir como para manter a remissão. Tem poucos efeitos colaterais e não tem risco conhecido de neoplasia.
Antibióticos
- Metronidazol e ciprofloxacina são os antibióticos mais comumente utilizados na DC.
- Os antibióticos são utilizados para tratar complicações da DC (doença perianal, fístulas, tumorações inflamatórias, crescimento excessivo bacteriano em casos de estenose).
- Nunca houve um ensaio controlado aleatorizado de tamanho adequado que prove a eficácia de metronidazol e/ou ciprofloxacina nas fístulas perineais, mas estas são habitualmente terapias de primeira linha.
- Existe um aumento do risco de doença associada a C. difficile, e os pacientes apresentando exacerbação de doença diarreica devem ser estudados para detectar C. difficile e outros patógenos fecais.
- Não existe dado que mostre a eficácia de nenhum antibiótico na CU, mas eles são utilizados em casos de colite fulminante.
Probióticos
- A DII pode ser provocada ou agravada por alterações da flora intestinal.
- Apesar de muitos pacientes utilizarem probióticos, não existe evidência de serem eficazes nem na CU nem na DC. VSL#3, uma combinação de oito probióticos, induz e mantem em remissão a CU [59], e pode ser tão eficaz quanto 5-ASA. No entanto, não foi demonstrado esse benefício para DC [60].
- Há uns poucos estudos que sugerem que Escherichia coli Nissle 1917 não é inferior a 5-ASA em baixa dose, mas as taxas de resposta foram baixas nestes estudos. VSL#3 tem demonstrado reduzir as exacerbações das pouchites (pós- procedimento da bolsa ileoanal para CU) em dois estudos italianos e um estudo tanto da Itália como do RU.
Agentes experimentais (exemplos)
- CU: moléculas anti-adesão, terapias com anti-citocinas, terapias com anti- quinases, proteínas anti-inflamatórias.
- DC: moléculas anti-adesão, terapias com anti-citocinas e marcadores de células T, terapias com anti-quinase, células-tronco mesenquimais.
- Oligonucletídeos antisense/bloqueadores do fator de crescimento transformante β (TGF-β).
Terapia sintomática e suplementos
- Antidiarreicos como a loperamida (Imodium) se a colite não for fulminante; colestiramina se o paciente foi submetido previamente à ressecção do íleo.
- Analgésicos como acetaminofeno, ou inclusive codeína se acetaminofeno for insuficiente. No entanto, deve ser evitado o uso de narcóticos por estar associado a um aumento da mortalidade nos pacientes com DII [61].
- Suplementação nutricional para aqueles com desnutrição, ou em períodos de pouca ingestão oral.
- Recuperação de vitamina B12 para aqueles com deficiência.
- Suplemento com vitamina D se a zona local não permite exposição solar na maior parte do ano — e para os pacientes recebendo tiopurinas que estão utilizando protetor solar.
- Vitamina D e suplementação de cálcio rotineira para aqueles recebendo corticoides.
- Suplementação multivitamínica rotineira para todos.
- Nos casos de anemia ferropênica crônica, deve ser administrado ferro por via parenteral (injeções intramusculares semanais ou ferro intravenoso) se o ferro não for tolerado por via oral.
Estado da doença e terapia medicamentosa
Tabela 6 Panorama do estado da doença e do tratamento medicamentoso
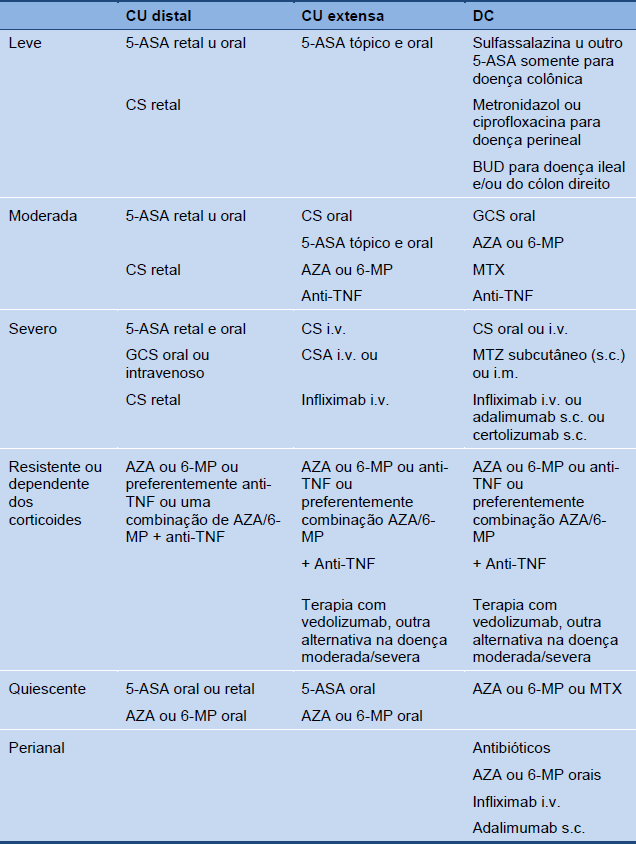
5-ASA, ácido 5-aminossalicílico; 6-MP, 6 mercaptopurina; AZA, azatioprina; BUD, budesonida; CSA, ciclosporina A; CS, corticoides; i.m., intramuscular; i.v., intravenoso; MTX, metotrexato; s.c., subcutâneo; TNF, fator de necrose tumoral.
Nota: budesonida só para doença colônica proximal e/ou ileal de leve a moderada.
6.3 Tratamento cirúrgico
Os pacientes com DII podem precisar hospitalização tanto para cirurgia quanto para doença medicamente refratária; isso representa a metade dos custos diretos atribuíveis à DII.
Cirurgia na DC
- 70–75% dos pacientes com DC precisam cirurgia em algum momento para aliviar os sintomas se o tratamento medicamentoso fracassar, ou para corrigir complicações, embora a incidência da cirurgia na DC esteja caindo.
- A cirurgia deve ser considerada uma alternativa ao tratamento médico precoce no curso da DC de segmento curto limitada ao íleo distal [37].
- A cirurgia rara vez é curativa na DC; a doença recidiva frequentemente após cirurgia. No entanto, a cirurgia pode levar a uma remissão prolongada em alguns pacientes com DC. Após cirurgia, se deve considerar azatioprina e metronidazol durante pelo menos 3 meses, pois têm demonstrado reduzir a recorrência.
- A ressecção ileocecal laparoscópica tem taxas de morbidade perioperatória semelhantes ou melhores que as da cirurgia aberta para o tratamento da DC. A convalescência é mais curta se for feita laparoscopia, embora o tempo operatório seja mais longo [62].
- A dilatação com balão pode ser útil nos pacientes com única estenose que seja curta, reta e acessível por colonoscopia [37]. Deve ser garantido que a cirurgia abdominal esteja disponível para o tratamento de complicações ou para quando falhar a dilatação com balão [37].
- As opções cirúrgicas são:
- Drenagem dos abscessos
- Ressecção segmentar
- Estricturoplastia com preservação de intestino
- Anastomose ileorretal ou ileocolônica
- Ressecção ileocolônica [63]
- Derivação temporária mediante ileostomia/colostomia em fístula perianal severa.
- Ressecção ileocecal laparoscópica [62]
Cirurgia na CU
- 25–30% dos pacientes com CU podem precisar cirurgia se o tratamento médico não for completamente bem-sucedido, ou na presença de displasia.
- As opções de cirurgia são:
- Proctocolectomia total mais ileostomia permanente.
- Anastomose da bolsa ileal/anal (IPAA).
- Pode ser considerada ressecção segmentar para neoplasmas localizados nos pacientes idosos, ou com comorbidade extensa.
Cirurgia e medicação
Corticoides:
- Reduzir a dosagem gradativamente para evitar complicações cirúrgicas.
- Todos os pacientes submetidos a ressecção ileal ou ileocecal com anastomose primária por DC deveriam receber metronidazol durante pelo menos 3 meses no pós-operatório.
Azatioprina:
- Não aumenta o risco em condições perioperatórias.
- Azatioprina e mercaptopurina reduzem a necessidade de cirurgia na DC em 40%. No entanto, mesmo com tratamento com esses fármacos, aproximadamente 20% dos pacientes com DC ainda precisa cirurgia aos 5 anos do diagnóstico [64].
- Azatioprina ou mercaptopurina deve ser considerada para manter a remissão da DC após cirurgia nos pacientes com fatores prognósticos adversos [37]. A colonoscopia deve ser considerada aos 6 meses do pós-operatório para escalar o tratamento sobre a base da pontuação de Rutgeerts [61,65].
Terapia anti-TNF-α perioperatória com infliximab, adalimumab ou certolizumab:
- Suspeita de aumento do risco de colectomia de emergência por colite aguda severa.
- Nenhum risco aumentado da DC.
- Infliximab pré-operatório aumenta a incidência de complicações pós-operatórias precoces, particularmente infecção nos pacientes com DC. Estes resultados devem, no entanto, ser interpretados com cautela [66].
- Manutenção pós-operatória na DC com 6-MP/AZA para reduzir a frequência e severidade das recorrências. Os melhores dados de manutenção são para metronidazol — é barato e pode ser considerado em condições de poucos recursos (embora limitado pela disgeusia e efeitos colaterais neuropáticos). Pelo contrário, os dados para 5-ASA são imprecisos além de ser mais caro, apesar de ser muito melhor tolerado que metronidazol. Pelo contrário, os dados para 5-ASA são imprecisos, além de ser mais caro.
- Destacar a importância da cessação do tabagismo; é a estratégia mais eficaz que os pacientes podem adotar para reduzir a recorrência na DC.
- Não oferecer budesonida ou nutrição enteral para manter a remissão da DC após cirurgia [37].
6.4 Outras opções de tratamento
- A maconha é frequentemente usada por pacientes com CD ou UC. Embora possam melhorar episodicamente os sintomas, faltam ensaios controlados. Um estudo pequeno feito pelo Israel mostrou algum beneficio.
- Muitos pacientes interrompem a terapia com o tempo e permanecem bem em remissão completa durante períodos extensos. Investigadores de Manitoba, Canadá, mostraram que aos 5 anos da doença, até 50% dos pacientes podem não estar utilizando medicamentos sob prescrição específicos para sua DII. Muitos deles estão em remissão e não requerem tratamento.
- A aférese de absorção de granulócitos monócitos (GMAA) é segura e eficaz no tratamento da CU, em comparação com a terapia corticoide. Existem odds ratios (OR) de 2.23 a favor de GMAA para eficácia e 0.24 a favor de GMAA para efeitos adversos. Os efeitos adversos mais frequentes comunicados são cefaleias e rubor facial. Nenhum dos pacientes interrompeu o tratamento [67].
7. Cascatas para tratamento da DII
7.1 Cascata 2 — tratamento da CU
Recursos limitados
- Em áreas endêmicas e quando houver acesso limitado ao diagnóstico, deve ser administrado um ciclo de tratamento contra a ameba.
- Sulfassalazina (menos caro) para todos os casos leves e moderados de colite e para manutenção da remissão. Diferentes preparações de mesalazina estão disponíveis, inclusive Asacol 800 mg, Lialda (EEUU) e Mezavant (Europa) comprimidos de 1200 mg e sachês de Pentasa de 2 g. Esta posologia de uma única dose por dia pode facilitar a adesão, sem efeitos colaterais das sulfas.
- Enemas com corticoides (especialmente com veículo de espuma, que é mais fácil de reter que os enemas líquidos para a doença de cólon distal). Os enemas com corticoides podem ser feitos às vezes com recursos disponíveis localmente, às vezes a menor custo.
- Prednisona oral para doença moderada a severa (a doença aguda severa requer corticoides intravenosos).
- Se a colite severa aguda não responde aos corticoides intravenosos ou o paciente tem colite crônica corticorresistente ou corticodependente, deve ser considerada a colectomia. Esta decisão deve ser tomada de modo oportuno nos pacientes com colite ulcerativa severa aguda. Os preditores de resultados suecos ou de Oxford podem ser considerados no dia 3 dos corticoides intravenosos.
- Buscar ativamente a presença de CMV e C. difficile nos pacientes com doença refratária.
- Azatioprina para dependência corticoide. Metotrexato pode ser considerado se azatioprina não estiver disponível ou se houver intolerância, mas não está provado na CU.
Recursos médios
- Sulfassalazina pode ser utilizada para colite leve a moderada.
- Atualmente disponíveis Asacol 800 mg, Lialda/Mezavant comprimidos de 1200 mg e sachês de Pentasa 2 g; podem facilitar a adesão, sem os efeitos colaterais das sulfas.
- Enemas ou supositórios de 5-ASA para doença distal. Estes podem ser usados para manutenção da remissão na doença distal em vez de 5-ASA oral. Os enemas com corticoides também são uma opção, mas geralmente não para manutenção.
- A terapia de combinação com 5-ASA oral e retal pode ser mais eficaz na doença distal ativa ou inclusive na pancolite ativa.
- Se a remissão não for mantida com 5-ASA, deve ser considerada azatioprina ou 6- MP/AZA; se a azatioprina falhar, deve ser considerado anti-TNF ou vedolizumab.
- Se os agentes biológicos estiverem disponíveis, dependendo então da severidade da doença o uso deles pode ser indicado em vez de tentar com monoterapia imunomoduladora.
Recursos amplos
- Considerar ciclosporina nos pacientes com colite aguda severa.
- Considerar infliximab para colite aguda severa ou colite moderadamente severa corticodependente ou corticorresistente —também adalimumab.
- Infliximab ou vedolizumab intravenoso, ou Humira (adalimumab) ou golimumab por via subcutânea, são opções para pacientes ambulatórios com doença moderada a severa.
- Azatioprina ou 6-MP — em caso de falha da azatioprina, considerar anti-TNF ou vedolizumab.
7.2 Cascata 3 — tratamento da DC
Recursos limitados
- Em áreas endêmicas e quando houver acesso limitado ao diagnóstico, deve ser administrado um ciclo de tratamento contra a ameba
- Em áreas endêmicas de TBC, considerar terapia anti-TBC durante 2–3 meses para determinar a resposta.
- Sulfassalazina (mais barato) para todas as colites leves a moderadas e para manutenção da remissão.
- Enemas com corticoides para doença colônica distal. Os enemas com corticoides podem ser feitos às vezes com recursos disponíveis localmente, às vezes a menor custo.
- Teste de metronidazol para doença ileocolônica ou colônica.
- Prednisona oral para doença moderada a severa.
- Se houver um segmento curto de intestino delgado patológico, considerar cirurgia.
- Azatioprina ou metotrexato.
- Metronidazol para pós-operatório a curto prazo (3 meses) após uma ressecção ileal com anastomose primária ileocolônica.
Recursos médios
- Tratar TBC e parasitos primeiro no momento do diagnóstico.
- Sulfassalazina para DC colônica ativa leve a moderada.
- A budesonida pode ser utilizada para doença ileal ou ileocolônica leve (cólon direito).
- Se a remissão não for mantida após um ciclo de corticoides ou na presença de uma DC com maus resultados, considerar azatioprina (ou 6-MP/AZA); em caso de falha da azatioprina, considerar metotrexato. Também pode ser considerado Anti-TNF em vez de AZA/6-MP ou MTX. Estas terapias podem ser otimizadas quando combinadas (tal como foi provado para AZA/6-MP + infliximab).
- O monitoramento terapêutico dos níveis do fármaco e dos anticorpos contra agentes anti-TNF pode guiar o tratamento, especialmente quando falhar a resposta secundária ou se quiser considerar uma redução das doses devido a uma remissão prolongada.
Recursos amplos
- Infliximab ou adalimumab ou certolizumab pode ser considerado para doença moderada a severa corticodependente ou corticorresistente.
- Os medicamentos imunossupressores, como 6-MP e AZA, também podem ser de utilidade no tratamento de fístulas na DC. Estes agentes também têm demonstrado melhorar a resposta ao infliximab e podem ser úteis quando usados concomitantemente com outros agentes anti-TNF, reduzindo assim sua imunogenicidade.
- Vedolizumab pode ser considerado se anti-TNF falhar.
- Monitoramento de fármaco terapêutico para os agentes biológicos, tal como especificado acima.
7.3 Cascata 4 — fístulas perianais
Recursos limitados
- Metronidazol.
- Cirurgia, se houver abscesso.
- Ciprofloxacina.
- Combinação de metronidazol e ciprofloxacina. Estes antibióticos podem ser utilizados intermitentemente para manutenção do fechamento da fístula se tolerados a longo prazo.
- Cirurgia — deve ser considerada precocemente e se for requerida manutenção de antibióticos a longo prazo.
- Os melhores resultados são obtidos combinando tratamento médico e cirúrgico.
Recursos médios
- Metronidazol.
- Cirurgia, em presença de abscesso.
- Ciprofloxacina.
- Uma combinação de metronidazol e ciprofloxacina. Estes antibióticos podem ser utilizados intermitentemente para manutenção do fechamento da fístula se tolerados a longo prazo.
- Cirurgia — deve ser considerada precocemente e se for requerida manutenção de antibióticos a longo prazo.
- AZA/6-MP para manutenção do fechamento de fístula (as taxas de fechamento a longo prazo não são elevadas).
Recursos amplos
- Metronidazol.
- Cirurgia, em presença de abscesso (exame sob anestesia e colocação de seton).
- Ciprofloxacina.
- Combinação de metronidazol e ciprofloxacina. Estes antibióticos podem ser utilizados intermitentemente para manutenção do fechamento da fístula se tolerados a longo prazo.
- Cirurgia — deve ser considerada precocemente e se for requerida manutenção de antibióticos, particularmente se a fístula for simples.
- AZA/6-MP para manutenção do fechamento de fístula.
- Infliximab.
- Adalimumab para falha de infliximab, ou como primeira alternativa ao infliximab.
- Cirurgia para fístulas complexas.
8. Referências
- Molodecky NA, Soon IS, Rabi DM, Ghali WA, Ferris M, Chernoff G, et al. Increasing incidence and prevalence of the inflammatory bowel diseases with time, based on systematic review. Gastroenterology 2012;142:46–54.e42; quiz e30.
- Victoria CR, Sassak LY, Nunes HR de C. Incidence and prevalence rates of inflammatory bowel diseases, in midwestern of São Paulo State, Brazil. Arq Gastroenterol 2009;46:20–5.
- Ng SC, Tang W, Ching JY, Wong M, Chow CM, Hui AJ, et al. Incidence and phenotype of inflammatory bowel disease based on results from the Asia-Pacific Crohn’s and colitis epidemiology study. Gastroenterology 2013;145:158–65.
- Gearry RB, Richardson A, Frampton CMA, Collett JA, Burt MJ, Chapman BA, et al. High incidence of Crohn’s disease in Canterbury, New Zealand: results of an epidemiologic study. Inflamm Bowel Dis 2006;12:936–43.
- Wilson J, Hair C, Knight R, Catto-Smith A, Bell S, Kamm M, et al. High incidence of inflammatory bowel disease in Australia: a prospective population-based Australian incidence study. Inflamm Bowel Dis 2010;16:1550–6.
- Asakura K, Nishiwaki Y, Inoue N, Hibi T, Watanabe M, Takebayashi T. Prevalence of ulcerative colitis and Crohn’s disease in Japan. J Gastroenterol 2009;44:659–65.
- Sood A, Amre D, Midha V, Sharma S, Sood N, Thara A, et al. Low hygiene and exposure to infections may be associated with increased risk for ulcerative colitis in a North Indian population. Ann Gastroenterol 2014;27:219–23.
- Pugazhendhi S, Sahu MK, Subramanian V, Pulimood A, Ramakrishna BS. Environmental factors associated with Crohn’s disease in India. Indian J Gastroenterol 2011;30:264–9.
- Ng SC, Leung WK, Li MK, Leung CM, Hui YT, Ng CKM, et al. Su1303: Prevalence and disease characteristics of inflammatory bowel disease (IBD) in Chinese: results from a nationwide population-based registry [abstract]. Gastroenterology 2015;148(4):S-467.
- Ng SC. Emerging leadership lecture: Inflammatory bowel disease in Asia: emergence of a “Western” disease. J Gastroenterol Hepatol 2015;30:440–5.
- Prideaux L, Kamm MA, De Cruz PP, Chan FKL, Ng SC. Inflammatory bowel disease in Asia: a systematic review. J Gastroenterol Hepatol 2012;27:1266–80.
- Park SJ, Kim WH, Cheon JH. Clinical characteristics and treatment of inflammatory bowel disease: a comparison of Eastern and Western perspectives. World J Gastroenterol 2014;20:11525–37.
- Brant SR. Promises, delivery, and challenges of inflammatory bowel disease risk gene discovery. Clin Gastroenterol Hepatol 2013;11:22–6.
- Juyal G, Amre D, Midha V, Sood A, Seidman E, Thelma BK. Evidence of allelic heterogeneity for associations between the NOD2/CARD15 gene and ulcerative colitis among North Indians. Aliment Pharmacol Ther 2007;26:1325–32.
- Ng SC, Tsoi KKF, Kamm MA, Xia B, Wu J, Chan FKL, et al. Genetics of inflammatory bowel disease in Asia: systematic review and meta-analysis. Inflamm Bowel Dis 2012;18:1164–76.
- Israeli E, Ryan JD, Shafer LA, Bernstein CN. Younger age at diagnosis is associated with panenteric, but not more aggressive, Crohn’s disease. Clin Gastroenterol Hepatol 2014;12:72–9.e1.
- Castaño-Milla C, Chaparro M, Gisbert JP. Systematic review with meta-analysis: the declining risk of colorectal cancer in ulcerative colitis. Aliment Pharmacol Ther 2014;39:645–59.
- Jess T, Simonsen J, Jørgensen KT, Pedersen BV, Nielsen NM, Frisch M. Decreasing risk of colorectal cancer in patients with inflammatory bowel disease over 30 years. Gastroenterology 2012;143:375–81.e1; quiz e13–4.
- Nguyen GC, Bressler B. A tale of two cohorts: are we overestimating the risk of colorectal cancer in inflammatory bowel disease? Gastroenterology 2012;143:288–90.
- Lin JF, Chen JM, Zuo JH, Yu A, Xiao ZJ, Deng FH, et al. Meta-analysis: fecal calprotectin for assessment of inflammatory bowel disease activity. Inflamm Bowel Dis 2014;20:1407–15.
- Rahier JF, Magro F, Abreu C, Armuzzi A, Ben-Horin S, Chowers Y, et al. Second European evidence-based consensus on the prevention, diagnosis and management of opportunistic infections in inflammatory bowel disease. J Crohns Colitis 2014;8:443–68.
- Ng SC, Hirai HW, Tsoi KKF, Wong SH, Chan FKL, Sung JJY, et al. Systematic review with meta-analysis: accuracy of interferon-gamma releasing assay and anti-Saccharomyces cerevisiae antibody in differentiating intestinal tuberculosis from Crohn’s disease in Asians. J Gastroenterol Hepatol 2014;29:1664–70.
- Wong SH, Ip M, Tang W, Lin Z, Kee C, Hung E, et al. Performance of interferon-gamma release assay for tuberculosis screening in inflammatory bowel disease patients. Inflamm Bowel Dis 2014;20:2067–72.
- Amarapurkar DN, Patel ND, Rane PS. Diagnosis of Crohn’s disease in India where tuberculosis is widely prevalent. World J Gastroenterol 2008;14:741–6.
- Bae JH, Park SH, Lee H, Lee HJ, Soh JS, Lee S, et al. Su1190: Development of a score for differential diagnosis between intestinal tuberculosis and Crohn’s disease: a prospective study [abstract]. Gastroenterology 2015;148(4):S-432.
- Laine L, Kaltenbach T, Barkun A, McQuaid KR, Subramanian V, Soetikno R, et al. SCENIC international consensus statement on surveillance and management of dysplasia in inflammatory bowel disease. Gastrointest Endosc 2015;81:489–501.e26.
- Mohammed N, Kant P, Abid F, Rotimi O, Prasad P, Hamlin JP, et al. 446: High definition white light endoscopy (HDWLE) versus high definition with chromoendoscopy (HDCE) in the detection of dysplasia in long standing ulcerative colitis: a randomized controlled trial [abstract]. Gastrointest Endosc 2015;81(5):AB148.
- Iacucci M, Gasia MF, Urbanski SJ, Parham M, Kaplan G, Panaccione R, et al. 327: A randomized comparison of high definition colonoscopy alone with high definition dye spraying and electronic virtual chromoendoscopy using iSCAN for detection of colonic dysplastic lesions during IBD surveillance colonoscopy [abstract]. Gastroenterology 2015;148(4):S-74.
- Tontini GE, Vecchi M, Neurath MF, Neumann H. Advanced endoscopic imaging techniques in Crohn’s disease. J Crohns Colitis 2014;8:261–9.
- Kiesslich R, Neurath MF. Chromoendoscopy in inflammatory bowel disease. Gastroenterol Clin North Am 2012;41:291–302.
- Dong J, Wang H, Zhao J, Zhu W, Zhang L, Gong J, et al. Ultrasound as a diagnostic tool in detecting active Crohn’s disease: a meta-analysis of prospective studies. Eur Radiol 2014;24:26–33.
- Wu LM, Xu JR, Gu HY, Hua J, Hu J. Is magnetic resonance imaging a reliable diagnostic tool in the evaluation of active Crohn’s disease in the small bowel? J Clin Gastroenterol 2013;47:328–38.
- Giles E, Barclay AR, Chippington S, Wilson DC. Systematic review: MRI enterography for assessment of small bowel involvement in paediatric Crohn’s disease. Aliment Pharmacol Ther 2013;37:1121–31.
- Levine A, Koletzko S, Turner D, Escher JC, Cucchiara S, de Ridder L, et al. ESPGHAN revised porto criteria for the diagnosis of inflammatory bowel disease in children and adolescents. J Pediatr Gastroenterol Nutr 2014;58:795–806.
- Samaan MA, Mosli MH, Sandborn WJ, Feagan BG, DʼHaens GR, Dubcenco E, et al. A systematic review of the measurement of endoscopic healing in ulcerative colitis clinical trials: recommendations and implications for future research. Inflamm Bowel Dis 2014;20:1465–71.
- Gearry RB, Irving PM, Barrett JS, Nathan DM, Shepherd SJ, Gibson PR. Reduction of dietary poorly absorbed short-chain carbohydrates (FODMAPs) improves abdominal symptoms in patients with inflammatory bowel disease-a pilot study. J Crohns Colitis 2009;3:8–14.
- Mayberry JF, Lobo A, Ford AC, Thomas A. NICE clinical guideline (CG152): the management of Crohn’s disease in adults, children and young people. Aliment Pharmacol Ther 2013;37:195–203.
- Wedlake L, Slack N, Andreyev HJN, Whelan K. Fiber in the treatment and maintenance of inflammatory bowel disease: a systematic review of randomized controlled trials. Inflamm Bowel Dis 2014;20:576–86.
- Ford AC, Khan KJ, Achkar JP, Moayyedi P. Efficacy of oral vs. topical, or combined oral and topical 5-aminosalicylates, in ulcerative colitis: systematic review and meta-analysis. Am J Gastroenterol 2012;107:167–76; author reply 177.
- Irving PM, Gearry RB, Sparrow MP, Gibson PR. Review article: appropriate use of corticosteroids in Crohn’s disease. Aliment Pharmacol Ther 2007;26:313–29.
- Dassopoulos T, Sultan S, Falck-Ytter YT, Inadomi JM, Hanauer SB. American Gastroenterological Association Institute technical review on the use of thiopurines, methotrexate, and anti-TNF-α biologic drugs for the induction and maintenance of remission in inflammatory Crohn’s disease. Gastroenterology 2013;145:1464–78.e1–5.
- Gardiner SJ, Gearry RB, Begg EJ, Zhang M, Barclay ML. Thiopurine dose in intermediate and normal metabolizers of thiopurine methyltransferase may differ three-fold. Clin Gastroenterol Hepatol 2008;6:654–60; quiz 604.
- Gisbert JP, Chaparro M. Systematic review with meta-analysis: inflammatory bowel disease in the elderly. Aliment Pharmacol Ther 2014;39:459–77.
- Fries W, Cottone M, Cascio A. Systematic review: macrophage activation syndrome in inflammatory bowel disease. Aliment Pharmacol Ther 2013;37:1033–45.
- Ogata H, Matsui T, Nakamura M, Iida M, Takazoe M, Suzuki Y, et al. A randomised dose finding study of oral tacrolimus (FK506) therapy in refractory ulcerative colitis. Gut 2006;55:1255–62.
- Greenberg GR, Feagan BG, Martin F, Sutherland LR, Thomson AB, Williams CN, et al. Oral budesonide for active Crohn’s disease. Canadian Inflammatory Bowel Disease Study Group. N Engl J Med 1994;331:836–41.
- Feagan BG, McDonald JWD, Panaccione R, Enns RA, Bernstein CN, Ponich TP, et al. Methotrexate in combination with infliximab is no more effective than infliximab alone in patients with Crohn’s disease. Gastroenterology 2014;146:681–8.e1.
- Valentino PL, Church PC, Shah PS, Beyene J, Griffiths AM, Feldman BM, et al. Hepatotoxicity caused by methotrexate therapy in children with inflammatory bowel disease: a systematic review and meta-analysis. Inflamm Bowel Dis 2014;20:47–59.
- Carbonnel F, Colombel JF, Filippi J, Katsanos K, Peyrin-Biroulet L, Allez M, et al. 745 Methotrexate for corticosteroid-dependent ulcerative colitis: results of a placebo randomized controlled trial [abstract]. Gastroenterology 2015;148(4):S-140.
- Danese S, Fiorino G, Peyrin-Biroulet L, Lucenteforte E, Virgili G, Moja L, et al. Biological agents for moderately to severely active ulcerative colitis: a systematic review and network meta-analysis. Ann Intern Med 2014;160:704–11.
- O’Meara S, Nanda KS, Moss AC. Antibodies to infliximab and risk of infusion reactions in patients with inflammatory bowel disease: a systematic review and meta-analysis. Inflamm Bowel Dis 2014;20:1–6.
- U.S. Food and Drug Administration. FDA Drug Safety Communication: Safety review update on reports of hepatosplenic T-Cell lymphoma in adolescents and young adults receiving tumor necrosis factor (TNF) blockers, azathioprine and/or mercaptopurine [Internet]. U.S. Food and Drug Administration. Silver Spring, MD; 2011. Accessed October 24, 2015. Available from: http://www.fda.gov/Drugs/DrugSafety/ucm250913.htm.
- Costa J, Magro F, Caldeira D, Alarcão J, Sousa R, Vaz-Carneiro A. Infliximab reduces hospitalizations and surgery interventions in patients with inflammatory bowel disease: a systematic review and meta-analysis. Inflamm Bowel Dis 2013;19:2098–110.
- Zhang D, Xiong B, Li X, Xu T, Yu M. Meta-analysis: serious adverse events in Crohn’s disease patients treated with TNF-alpha inhibitors. Hepatogastroenterology 2013;60:1333–42.
- Ford AC, Peyrin-Biroulet L. Opportunistic infections with anti-tumor necrosis factor-α therapy in inflammatory bowel disease: meta-analysis of randomized controlled trials. Am J Gastroenterol 2013;108:1268–76.
- Da W, Zhu J, Wang L, Lu Y. Adalimumab for Crohn’s disease after infliximab treatment failure: a systematic review. Eur J Gastroenterol Hepatol 2013;25:885–91.
- Stidham RW, Lee TCH, Higgins PDR, Deshpande AR, Sussman DA, Singal AG, et al. Systematic review with network meta-analysis: the efficacy of anti-tumour necrosis factor-alpha agents for the treatment of ulcerative colitis. Aliment Pharmacol Ther 2014;39:660–71.
- Stidham RW, Lee TCH, Higgins PDR, Deshpande AR, Sussman DA, Singal AG, et al. Systematic review with network meta-analysis: the efficacy of anti-TNF agents for the treatment of Crohn’s disease. Aliment Pharmacol Ther 2014;39:1349–62.
- Sood A, Midha V, Makharia GK, Ahuja V, Singal D, Goswami P, et al. The probiotic preparation, VSL#3 induces remission in patients with mild-to-moderately active ulcerative colitis. Clin Gastroenterol Hepatol 2009;7:1202–9, 1209.e1.
- Shen J, Zuo ZX, Mao AP. Effect of probiotics on inducing remission and maintaining therapy in ulcerative colitis, Crohn’s disease, and pouchitis: meta-analysis of randomized controlled trials. Inflamm Bowel Dis 2014;20:21–35.
- Leake I. IBD: Strategic management of postoperative Crohn’s disease. Nat Rev Gastroenterol Hepatol 2015;12:64.
- Antoniou SA, Antoniou GA, Koch OO, Pointner R, Granderath FA. Is laparoscopic ileocecal resection a safe option for Crohn’s disease? Best evidence topic. Int J Surg 2014;12:22–5.
- He X, Chen Z, Huang J, Lian L, Rouniyar S, Wu X, et al. Stapled side-to-side anastomosis might be better than handsewn end-to-end anastomosis in ileocolic resection for Crohn’s disease: a meta-analysis. Dig Dis Sci 2014;59:1544–51.
- Chatu S, Subramanian V, Saxena S, Pollok RCG. The role of thiopurines in reducing the need for surgical resection in Crohn’s disease: a systematic review and meta-analysis. Am J Gastroenterol 2014;109:23–34; quiz 35.
- De Cruz P, Kamm MA, Hamilton AL, Ritchie KJ, Krejany EO, Gorelik A, et al. Crohn’s disease management after intestinal resection: a randomised trial. Lancet 2015;385:1406–17.
- Yang ZP, Hong L, Wu Q, Wu KC, Fan DM. Preoperative infliximab use and postoperative complications in Crohn’s disease: a systematic review and meta-analysis. Int J Surg 2014;12:224–30.
- Yoshino T, Nakase H, Minami N, Yamada S, Matsuura M, Yazumi S, et al. Efficacy and safety of granulocyte and monocyte adsorption apheresis for ulcerative colitis: a meta-analysis. Dig Liver Dis 2014;46:219–26.










