1. Définition
l'Hépatite virale aiguë (AVH) est une infection systémique qui affecte essentiellement le foie. La plupart du temps elle est causée par des virus hépatotropiques (hépatites A, B, C, D et E). D'autres infections virales peuvent à l'occasion affecter le foie (cytomégalovirus (CMV) , Herpès Simplex, Coxsackie virus, Adénovirus). Alors que les hépatites A et E se résolvent spontanément, les infections à hépatite C et parfois à hépatite B deviennent facilement chroniques.
2. Introduction & Points fondamentaux
La différence fondamentale entre cette Recommandation pratique de la WGO et tous les autres documents traitant de l'hépatite virale aiguë réside dans l'accent mis ici sur le risque d'erreur
Fondamentalement, la question la plus importante concernant la conduite à tenir devant l'hépatite virale aiguë est que dans la grande majorité des cas le traitement doit être conservatoire et ne demande ni hospitalisation ni médication. L'acte chirurgical (pendant la phase aiguë ou par erreur de diagnostic) peut se révéler dangereux.
L'expérience montre qu'il y a ici souvent ignorance de cette réalité -surtout dans les cas les moins bien documentés.
Alors que les infections les plus aiguës sont asymptomatiques, les symptômes lorsqu'ils existent, sont identiques dans les 5 cas. Et il est important d'identifier le virus car les risques de progression vont être différents.
|
Hépatite A:
|
auto-résolution. Le risque d'insuffisance hépatique fulminante est très bas; et le taux de mortalité est de 1 % après 40 ans.
|
|
Hépatite B:
|
auto-résolution dans 95 % des cas (seulement chez les adultes). Ce n'est pas le cas en dessous de 5 ans.
|
|
Hépatite C:
|
auto-résolution dans 20%-50% des cas (>90% avec mono thérapie interféron alpha).
|
|
Hépatite D:
|
auto-résolution s'il en est de même pour le HBV.
|
|
Hépatite E:
|
auto-résolution. Le taux moyen de mortalité dans les insuffisances hépatiques fulminantes est de 1-3%; chez les femmes enceintes il atteint 15-25%.
|
Dans la plupart des cas, un simple traitement conservatoire suffit. Si l'AVH est endémique, une infection par hépatite A peut être exclue, car une infection pré existante induit une immunité pour toute la vie.
Une autre question importante est l'identification des groupes à risques. En cas de grossesse par exemple, le risque de virus de l'hépatite E est très important. De même l'hépatite aiguë est plus dangereuse chez les adultes que chez les enfants, surtout après 40 ans, d'autant plus qu'il y a antécédent de pathologie hépatique chronique. Dans tous les cas, il faut identifier les groupes à risque d'hépatite sévère. - d'habitude cela concerne plus les adultes les plus âgés et ceux avec une pathologie hépatique chronique.
L'hépatite aiguë fulminante peut survenir à n'importe quel age.
Point fondamentaux dont il faut se souvenir.
- Une hépatite aiguë peut être causée par un virus, une toxine ou être la première manifestation d'une pathologie hépatique chronique.
- Une hépatite aiguë virale se résout presque toujours seule.
- Pratiquement toujours, il vaut mieux ne rien faire (excepté d'arrêter des médicaments comme par exemple les contraceptifs oraux).
- Il est inutile de donner des vitamines - en particulier dans les pays en voie de développement où trop de vitamines sont données sans raison par voie intraveineuse.
- Il n'y a pas lieu de diminuer les protéines dans le cas d'hépatite aiguë sans complication - dans les régions en voie de développement les patients peuvent être déjà privés de protéines, et cela peut conduire à une déficience en protéines avec son cortège de complications.
- Commencer l'exercice physique dès que le patient s'en sent capable; il n'y a aucune raison de prescrire le lit.
- Un taux élevé de l'alanine transaminase (ALAT) est le meilleur indicateur d'une hépatite aiguë mais n'en reflète pas le niveau de sévérité. (le niveau de bilirubine est obligatoire pour cela).
- Toutes les formes de l'hépatite virale aiguë (AHV) ont les mêmes symptômes.
- Prendre en compte le caractère endémique, par exemple l'hépatite A affecte surtout les enfants dans les régions endémiques.
- Contrôler s'il s'agit d'une infection aiguë ou au contraire d'une infection chronique silencieuse.
- D'autres pathologies hépatiques chroniques peuvent présenter une forme aiguë, par exemple les hépatites auto-immunes.
- Prendre en compte la transmission et donc la prévention et la vaccination partout où cela peut être approprié.
- Chez la femme enceinte avec un virus de l'hépatite B, protéger le nouveau-né avec le vaccin contre l'hépatite B et avec HBIG à la naissance
Figure 1. Schéma décisionnel - diagnostic de l'hépatite aiguë
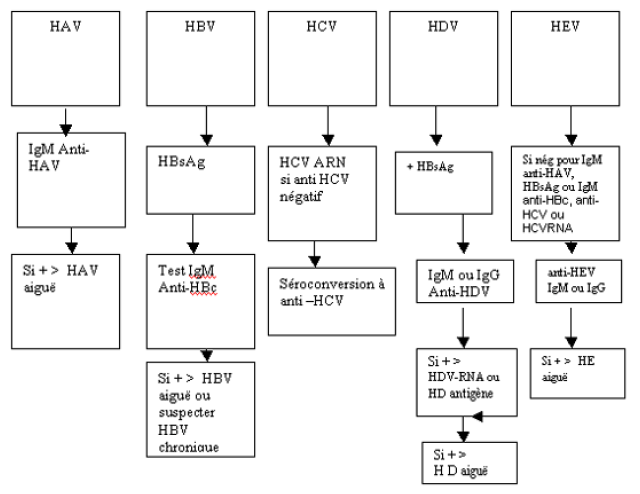
HCV aiguë - Il est important de tester HCV ARN et anti-HCV immédiatement
- Si les deux sont présents → suspecter un virus de l'hépatite C (HCV) chronique.
- Si le seul HCV ARN est présent → vraisemblablement hépatite C aiguë, suivre le développement de l'anti-HCV.
L'apparition d'une somnolence et/ou d'une coagulopathie chez un patient avec une hépatite aiguë virale est toujours de mauvais pronostic.
Sites Internet relatifs à l'hépatite virale aiguë
- US Centers for Disease Control (CDC)
- ABC of diseases of liver, pancreas, and biliary system: Acute hepatitis, S D Ryder and I J Beckingham, BMJ 2001; 322: 151-153. [Full text] [PDF]
3. Hépatite aiguë A
3.1. - Pathogenèse et évolution
Le virus de l'hépatite A (HAV) est un virus à ARN de la famille des entérovirus. Le point fondamental est que cette maladie se résout presque toujours seule. Le traitement doit donc être conservatoire. Le temps d'incubation moyen est de 28 jours et peut varier de 15 à 45 jours.
L'infection par hépatite aiguë virale est auto-résolutoire et ne requiert pas de traitement sauf de vacciner les proches, et ceci particulièrement dans les régions de faible incidence.
Il n'y a pas d'infection chronique; l'infection par hépatite aiguë chronique induit une immunité pour toute la vie. Dans quelques cas on a signalé des rechutes après 6-9 mois.
Le risque de mortalité par insuffisance hépatique fulminante est très faible (0.01 à 0.1%) mais il augmente avec l'âge ou en présence d'une maladie hépatique pré existante. Chez les patients de plus de 40 ans, il y a un taux de mortalité de 1 %.
3.2. Epidémiologie - Prévalence et Incidence
On estime à 1.5 million le nombre de cas d'hépatite aiguë qui se déclarent annuellement dans le monde ou selon l'endémie locale 150/100.000 -la plupart se situant dans des régions ayant une hygiène pauvre et une infrastructure sanitaire restreinte.
http://www.cdc.gov/ncidod/diseases/hepatitis/a/index.htm
Prévalence et incidence de l'infection par hépatite aiguë virale sont en lien direct avec les conditions socio-économiques. L'infection survient surtout dans l'enfance. Typiquement, plus de 90 % des enfants des pays en voie de développement sont infectés par le virus de l'hépatite virale aiguë.
Figure 2. Prévalence de l'hépatite A.
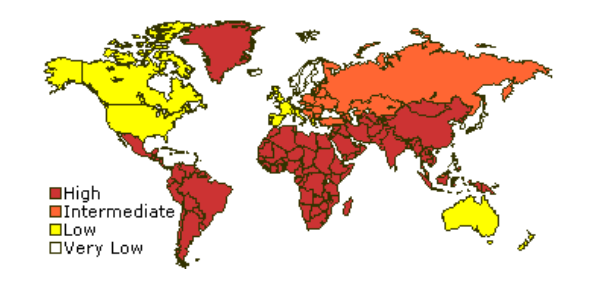
Plus de 90 % des enfants vivant dans les régions en voie de développement ont été infectés par l'hépatite aiguë virale (immunité pour toute la vie)
3.3. Facteurs de risque
Transmission
L'hépatite virale aiguë se retrouve dans les selles des personnes infectées dans les phases pré-symptomatiques et précoces de la maladie. Cette pathologie se transmet par le biais d'un vecteur ayant été en contact avec les selles d'une personne contaminée. C'est dire que la transmission est féco-orale. La plupart des contaminations se font par un membre de la famille, par un touriste venant d'une région endémique ou par relations sexuelles avec un partenaire infecté ou encore par un individu en charge de la préparation d'aliments ou en contact avec des nourrissons dans des crèches.
La transmission de l'hépatite virale aiguë est féco-orale Hygiène pauvre et structures sanitaires insuffisantes causent les risques les plus importants
Groupes et situations à risque pour l'hépatite virale aiguë :
- Enfants vivant avec des structures sanitaires insuffisantes ou avec un niveau d'hygiène bas
- Enfants vivant dans des régions où l'hépatite virale aiguë est répandue
- Les partenaires sexuels ayant des relations anales en particulier dans les régions à haute prévalence.
- Toxicomanes utilisant des produits intra veineux et sans abris.
- Conditions sanitaires pauvres
- Utilisateurs de denrées alimentaires à haut risque (crustacés crus)
- Personnels des crèches et familles des enfants qui fréquentent ces établissements
- Voyageurs vers des régions endémiques
3.4. Diagnostic et diagnostic différentiel
Toutes les formes d'hépatite virale aiguë se présentent de la même manière initialement.
Le virus de l'hépatite virale aiguë est diagnostiqué de manière s[[251]]re par l'IgM anti-HAV (la présence de IgG anti HAV dénote une infection antérieure). Un IgM anti- HAV persistant peut parfois être détecté dans les hépatites auto-immunes. Chez les enfants, la maladie est habituellement asymptomatique. Chez les adultes, elle est d'ordinaire symptomatique.
Les principaux symptômes sont :
- Jaunisse (peau et yeux)
- Fatigue
- Douleur abdominale
- Perte d'appétit
- Nausée
- Diarrhée
- Fièvre
- Urine sombre
- Rechute avec cholestase
3.5. Conduite à tenir devant une hépatite aiguë
L'impression subjective du patient doit guider l'attitude du médecin. Ne sont nécessaires ni hospitalisation ni quarantaine ni repos au lit ni traitement médical (par exemple vitamines, régime alimentaire, transfusions sanguines).
Le traitement doit être conservatoire. Il n'y a pas de médication spécifique pour une hépatite aiguë virale. L'hygiène est très importante: toujours se laver les mains après être allé aux toilettes.
Il faut cibler les symptômes et identifier la petite proportion des patients qui risquent de développer une insuffisance hépatique fulminante. Les patients âgés de plus de 40 ans ou ceux qui ont une pathologie hépatique pré existante sont les plus à risque. Les proches doivent être vaccinés.
Les contraceptifs oraux et les thérapies de substitutions hormonales doivent faire l'objet d'interruption afin d'éviter une cholestase. Il est conseillé de ne pas absorber d'alcool.
3.6. Prévention
Il y a beaucoup de vaccins inactivés sur le marché.
La vaccination dans le cas d'une prophylaxie avant exposition (par exemple VAQTA fabriqué par MERCK ou HAVRIX fabriqué par GSK) ) fournit une protection à long terme et jusqu'à 20 ans. La vaccination pour une prophylaxie post exposition doit être administrée aussi vite que possible.
3.7. Le Futur
Améliorer le système sanitaire et l'alimentation en eau sont les buts à atteindre si l'on veut améliorer la prévention de l'hépatite virale aiguë (et de beaucoup d'autres infections!)
Les points fondamentaux sont
- L'élaboration d'une meilleur système de santé
- L'amélioration du système sanitaire et de l'alimentation en eau
- Les programmes de santé (éducation et formation, hygiène et lavage des mains)
- Le développement de kits de diagnostic faciles à utiliser et de co[[251]]t réduit
- La vaccination pré-exposition pour les populations à risque (voyageurs, personnel militaire, hommes homo-sexuels, personnels des crèches d'enfants)
- La vaccination post-exposition pour les personnes en relation avec des patients atteints d'hépatite virale aiguë
- Toujours vérifier l'immunité à l'hépatite B et vacciner si nécessaire (l'OMS prône la vaccination systématique contre l'hépatite B)
3.8. Information complémentaire
Liens Internet relatifs à l'hépatite aiguë virale :
- CDC info
- http://www.who.int/emc-documents/hepatitis/docs/whocdscsredc2007.html/index.html
3.9. Résumé
L'évolution de l'hépatite B ne présente pas de distinction d'avec les autres types d'hépatite virale aiguë. Cependant si le HAV IgM est positif, alors il n'est pas nécessaire de rechercher d'autres causes d'hépatites virales aiguës.
Typiquement les symptômes incluent fièvre, malaise, anorexie, nausée, inconfort abdominal et quelquefois diarrhée, acompagnés par urines sombres et jaunisse. La sévérité de la maladie et la mortalité augmentent avec l'âge. La convalescence après hépatite A peut être lente et se caractérise par de la fatigue, des nausées, et un manque d'appétit. Les complications de l'hépatite A incluent une rechute avec ou sans cholestase et hépatite fulminante. Celle-ci arrive dans approximativement 0.01% des infections et se caractérise par une nausée persistante, des vomissements avec détérioration rapide du niveau de conscience et de la fonction hépatique. Le taux de mortalité est très élevé. L'hépatite virale aiguë n'entraîne pas d'infection chronique. On ne dispose pas de thérapie antivirale spécifique. Et donc on se contentera de mesures conservatoires. L'abstinence d'alcool peut être conseillée. L'impression subjective du patient devra guider l'attitude du médecin. On s'abstiendra de prescrire quarantaine, hospitalisation sur une longue période, administration de vitamines (excepté lorsque l'on aura diagnostiqué une avitaminose), ou d'autres mesures comme les transfusions sanguines.
4. Hépatite aiguë B
4.1. - Pathogenèse et histoire naturelle
Le virus de l'hépatite B (HBV) est un virus contenant des DNA de type Hepadnavirus. Il est présent dans la plupart des fluides corporels des individus porteurs d'hépatite aiguë ou chronique et chez les porteurs non infectés. Il se transmet par voie parentérale, comme c'est le cas chez les toxicomanes qui se partagent des aiguilles. La transmission orale n'est pas vraisemblable. Les relations sexuelles sont une cause fréquente. Les personnels de santé non vaccinés constituent un groupe à haut risque à cause des blessures accidentelles d' aiguilles. Dans les régions endémiques, l'hépatite B se transmet souvent verticalement ou horizontalement chez les enfants qui jouent ensemble (par morsure ou égratignure). La durée d'incubation est de 60 jours mais peut varier de 28 à 160 jours.
Approximativement 30% des infections chez l'adulte se présentent comme des hépatites ictériques et 0.1-0.5% développent des hépatites fulminantes.
En cas d'hépatite fulminante, la réponse immunitaire aux hépatocytes infectés est immédiate et il n'y a donc pas besoin de replication virale. La recherche de HBsAg peut se révéler négative; et dans ce cas il y aura besoin de rechercher l' anti HBc (IgM).
L'infection se résout chez >95% des adultes avec perte de sérum HBsAg et donc apparition de anti-HBs. L'iimunité naturelle se démontre en recherchant anti-HBc plus anti-HBs.
L'infection HBV peut déboucher sur l'une de ces quatre situations :
- Guérison après infection aiguë (>95% des adultes précédemment en bonne santé et de <40 ans)
- Hépatite fulminante
- Hépatite B chronique
- Etat de porteur chronique
Les suites de l'infection par virus de l'hépatite B dépendent de facteurs immunologiques et en particulier des caractéristiques des virus. L'âge auquel l'infection provient joue un rôle très important. Si l'infection chronique est acquise de manière périnatale ou avant l'âge d'un an, elle se développera dans 80-90% des cas; chez les enfants entre 1-5 ans, 30-50% développeront une infection chronique. Par comparaison, 30-50% des adultes qui seront infectés par le HBV sont symptomatiques, mais seulement 2-6% d'entre eux développeront une infection chronique.
95–99% des adultes précédemment en bonne santé récupéreront complètement d'une infection aiguë HBV
4.2. Epidémiologie - Prévalence et Incidence
l'OMS estime que plus de 5 millions de cas d'infection par hépatite B aiguë se déclarent chaque année. L'incidence de l'infection HBV et les modes de transmission varient largement à travers le monde selon les caractères endémiques avec des taux qui vont de 0.1-120/100'000.
L'incidence annuelle moyenne de l'hépatite aiguë B en Europe est de 20 pour 100.000. On en extrapole donc que 950.000 patients sont infectés chaque année. Parmi ceux-ci 90.000 auront une atteinte chronique desquels 20.000 mouront de cirrhose ou de cancer du foie.
http://www.who.int/emc-documents/hepatitis/docs/whocdscsrlyo20022/disease/world_distribution.html
http://www.cdc.gov/ncidod/diseases/hepatitis/resource/dz_burden02.htm
L'infection par le virus de l'hépatite B est un problème de santé mondial. Deux billions de personnes ont été infectés au monde. 360 millions sont infectés de manière chronique; parmi ceux ci 520.000 mouront chaque année (50.000 d'hépatite B aiguë et 470.000 de cirrhose ou de cancer du foie).
La prévalence et l'incidence de l' HBV varient de manière importante dans les différentes régions du monde. Elle est plus importante en Chine, Asie du Sud-Est, Afrique sub-saharienne, dans la plupart des îles du Pacifique et le bassin de l'Amazone. Il y a aussi de forts taux de prévalence dans les régions circumpolaires (Pôle Nord).
Dans le monde développé, l'hépatite B est une maladie qui concerne surtout les adultes à haut risque. Dans les régions du monde les plus pauvres, elle est hautement endémique et très présente chez les enfants. Tous les programmes de vaccination ont comme but l'immunisation des enfants parce qu'à cet âge on peut prévenir la chronicité de l'infection.
Dans le monde occidental, l'accent a été mis sur la vaccination des adultes à haut risque tels que les homosexuels hommes et les travailleurs de santé. L'OMS prône une vaccination universelle.
4.3. Facteurs de risque et Transmission
Groupes d'adultes à risque d'infection HBV
- Personnels de santé
- Policiers
- Population de migrants
- Demandeurs d'asile et réfugiés
- Personnels militaires
- Touristes et étudiants (relations sexuelles non protégées)
- Toute relation sexuelle non protégée
- Toxicomanes utilisant des substances intra veineuses
- Patients traités par hémodialyse (deviennent toujours porteurs)
- Sapeurs-Pompiers
- Prisonniers
- Personnes qui utilisent des injections non stériles
- Personnes qui reçoivent des perfusions de sang non contrôlées
- Piercing, tatouage ou acupuncture faits de manière non stérile, scarification tribale, circoncision
La ré utilisation de matériel pour injection peut causer jusqu'à 20 millions d'infections HBV par an
Sources de transmission
L' HBV est transmis par les fluides corporels tels que le sang, la salive, le sperme (la transmission par le lait maternel est discutée). La voie de transmission peut être:
- Périnatale (de mère à enfant à la naissance) (mode vertical)
- D'enfant à enfant (mode horizontal)
- A partir d'injections ou de transfusions contaminées (mode parentéral)
- Instruments non stériles, aiguilles de tatouage, équipement dentaire, autres instruments aigus utilisés par exemple pour les scarifications ou clitoridectomies
- Relation sexuelle (mode sexuel)
- Relation sexuelle non protégée (hétérosexuelle ou homosexuelle)
Le HBV est transmis par piq[[251]]re de la peau ou contact des muqueuses avec du sang ou d'autres fluides corporels infectés. Les concentrations les plus importantes du virus se trouvent dans le sang et les exsudations sériques.
4.4. Diagnostic et Diagnostic différentiel
Le symptôme le plus commun d'une hépatite infectieuse est la fatigue. Fièvre, douleur musculaire et articulaire peuvent aussi être présentes dans les prodromes du HBV aigu. Quelquefois on remarque que l'urine devient plus sombre et que la peau prend une teinte jaunâtre (Jaunisse).
| Symptomes principaux |
Symptômes moins fréquents |
| Fatigue |
Perte de poids |
| Malaise |
Dépression |
| Jaunisse |
Anxiété, Irritabilité |
| Fièvre |
Maux de tête |
| Douleurs musculaires et articulaires |
Troubles du sommeil |
| |
Gêne du coté droit de l'abdomen |
| |
Démangeaison |
| |
Nausée et diarrhée |
| |
Perte d'appétit |
Des tests sérologiques sont commercialement disponibles pour un grand nombre d'antigènes et d'anticorps associés avec l'infection HBV.
Dans le cas de suspicion d'une infection aiguë, le HBsAg sera positif et devra être refait dans un délai de 3 à 6 mois après l'apparition de la phase aiguë (toujours faire ultérieurement une double vérification).
Il est impossible de distinguer entre l'hépatite B aiguë et une intensification d'hépatite B chronique sans vérification -ceci est essentiel dans tous les cas.
4.5. Conduite à tenir devant une hépatite B aiguë
Une guérison spontanée après infection aiguë se produit dans 95%-99% des cas chez les adultes précédemment en bonne santé. La thérapie antivirale n'améliorera pas le taux de guérison et elle n'est donc pas nécessaire sauf dans le cas de complication non-hépatique telle que périarthrite noueuse. Dans ces cas et dans le cas de personnes immunodéprimées (par exemple avec insuffisance rénale chronique) une thérapie anti-virale avec lamivudine peut être recommandée.
Dans le cas d'hépatite fulminante, une réanimation intensive peut améliorer la survie, mais une greffe de foie orthotopique est la seule thérapie dont on sait qu'elle améliorera l'avenir du patient. Une complète guérison avec développement de anti- HBs fournit une protection à long terme.
4.6. Prévention
La vaccination (disponible depuis le début des années 1980) continue à être la meilleure manière de se protéger de cette pathologie. L'hépatite B peut être évitée et une vaccination universelle est probablement la meilleure - et cela certainement dans les pays à haute prévalence. Deux types de vaccins contre l'hépatite B sont disponibles.
- Les vaccines recombinants ou produits génétiquement sont fabriqués en utilisant des levures synthétisées HBsAg (saccharomyces cerevisiae) ou des cellules de mammifères dans lesquelles le gène HBsAg a été inséré. Les deux consistent en une suspension de HB surface antigène. Chaque pays a des préparations différentes.
- Les vaccins dérivés de plasma humain (PDV) sont préparés à partir de HBsAg purifié venant de patients infectés ayant une infection HBV chronique. Il en existe plus de 15 distribués sous licence dans le monde.
Il n'y a pas de différence significative en matière de sécurité, d'immuno-généicité ou d'efficacité entre ces deux types de vaccins.
Les vaccins HBV vont générer des niveaux de protection (>10 IU/ml) aux anticorps à HBsAg chez 95% des enfants et 90% des adultes. La revaccination fonctionne chez 80% des personnes qui n'ont pas répondu à la vaccination primaire. La revaccination des non répondants n'est pas recommandée après deux séries de vaccinations (6 doses). Une distinction peut être faite entre vaccination avant et après exposition.
4.6.1. Vaccination avant exposition
Elle est particulièrement utile dans les groupes à haut risque.
Les vaccins recombinants sont nombreux -ils sont similaires en efficacité, mais leur posologie diffère, par exemple:
| Recombivax-HB (10 µg of HBsAg) |
| Enfant<11 ans avec mères HBsAg négatives |
2.5 μg (bébés à la naissance) |
| Enfant<11 ans avec mères HBsAg positives |
5 μg |
| Enfant 11-19 |
5 μg |
| Patient sans problème immunodépressif |
10 μg |
| Patient Immunodéprimé |
40 μg |
| Patient dialysé |
40 μg |
| Engerix-B (20 µg of HBsAg) |
| Enfant < 10 ans |
10 μg (bébés à la naissance) |
| Enfant > 10 ans |
20 μg |
| Adult e |
20 μg |
| Patient immunodéprimé |
40 μg |
| Patient dialysé |
40 μg |
4.6.2. Vaccination après exposition
Une combinaison de Hépatite B Immunoglobuline (HBIG , là où elle est disponible ) et de vaccin HBV est recommandée. Si l' HBIG est disponible (dans la plupart des pays ce n'est pas le cas) elle devra être administrée au moment de la naissance à tous les enfants dont la mère est atteinte d'hépatite B.
Ceci est particulièrement important chez les nouveaux nés où la mise en route immédiate de l'immunisation après exposition empêchera une infection néonatale chez les enfants dont les mères sont infectées par le HBV. Il est important de vacciner dans les 24 heures. Il n'y a pas de preuve d'efficacité de la protection si le vaccin est donné après 7 jours.
Exposition directe (inoculation percutanée ou exposition trans-mucosale) à un fluide corporel positif HBsAg (par exemple piq[[251]]re accidentelle d'aiguille):
- Dose intra-musculaire unique de HBIG de 0.06 ml/kg (dès que possible)
- Suivie par une vaccination HBV complète (dans les sept jours).
Exposition directe après relation sexuelle avec un patient atteint de HBV
- Dose intra-musculaire unique de HBIG de 0.06 ml/kg (dans les 14 jours ) (très onéreuse et qu'on ne peut pas se permettre dans la plupart des endroits)
- Suivie par une vaccination HBV complète (sans attendre !)
4.6.3. Contre indications et effets secondaires
Il y a peu de contre indications.
- Réactions allergiques sévères à des doses antérieures.
- Réactions allergiques sévères à la levure de boulanger (comme celle utilisée pour faire du pain), le vaccin HBV dérivé de plasma peut être utilisé à la place.
- Température supérieure à 38.5°C
Les situations suivantes ne sont pas des contre indications à l'administration du vaccin HBV.
- Des pathologies mineures telles que infection des voies respiratoires, diarrhée ou température inférieure à 38.5°C
- Allergie ou asthme.
- Antibiothérapie.
- Infection HIV; cependant on aura besoin de plus d'information sur l'efficacité de la vaccination HBV chez les nouveaux-nés ou les enfants porteurs d'une infection HIV.
- Alimentation au sein
- Antécédents d'épilepsie.
- Maladies chroniques
- Pathologie neurologique stable
- Prématurité ou petit poids de naissance
- Antécédent de jaunisse à la naissance
- Grossesse (bien que ce ne soit en général pas recommandé)
4.6.4. Sécurité et qualité des vaccins
Thermostabilité
- Les vaccins HBV ne doivent jamais être congelés. Leur point de congélation est à -0.5°C
- Le vaccin HBV est stable pendant au moins 4 ans, s'il est stocké entre 2–8°C.
- Les vaccins HBV sont relativement stables à la chaleur et n'ont qu'une perte d'efficacité limitée après avoir été stockés de 2-6 mois à une température de 37°C.
Test
Si vous voyez un vaccin HBV congelé, alors il est endommagé. Cependant un vaccin peut aussi avoir été congelé antérieurement puis décongelé. Le test suivant peut être utilise pour vérifier qu'un vaccin n'a pas été endommagé par une congélation précédente..
- Comparer le vaccin que vous suspectez avoir été congelé puis décongelé, avec un autre, produit par le même fabriquant mais dont vous êtes s[[251]]r qu'il n'a jamais été congelé.
- Secouez les ampoules de vaccin
- Regardez soigneusement les contenus.
- Gardez les vaccins côte à côte pendant 15-30 minutes pour laisser au sédiment le temps de se déposer.
- Ne pas utiliser celui où le sédiment est déposé sous un liquide presque clair.
4.7. Le Futur
Des adjuvants plus puissants peuvent réduire le nombre de vaccinations de 3 à 2 ou 1.
De nouveaux vaccins pour enfants sont en cours de développement.
4.8. Information complémentaire
Liens Internet relatifs à l' HBV aiguë
- EASL Consensus Paper
- CDC information
- http://www.who.int/emc-documents/hepatitis/docs/whocdscsrlyo20022/index.htm
4.9. Résumé - séquence de contrôle sérique en cas de suspicion d'hépatite aiguë
- Toujours controller HAVIgM
- En Orient, ajouter le test pour HEV (s'il est disponible - peut être diagnostic d'exclusion)
- En cas de facteur de risques, contrôler HBsAg et HCV RNA (plus anti HCV)
- Séquence du Test
- HBc-IgM et HBsAg
- HAVIgM
- Anti-HCV
- HCV-RNA
- Anti HEV (seulement si les précédents sont négatifs)
5. Hépatite aiguë C
5.1. Pathogenèse et histoire naturelle
Le virus de l'hépatite C (HCV) est un virus contenant du RNA, de type Flavivirus.
La période d'incubation varie entre 14 et 160 jours avec une moyenne de 7 semaines.
La plupart des infections aiguës et chroniques sont asymptomatiques. Si des symptômes apparaissent, ils durent environ 2 à 12 semaines.
L'absence de forte réponse T-lymphocyte est responsable du taux élevé d'infection. chronique. L'Anti-HCV ne donne pas de protection (car ne neutralisant pas les anticorps).
A l'inverse des autres formes d' AHV le virus de l'hépatite C aiguë devient facilement chronique. Ceci souligne l'importance de trouver comment empêcher cette évolution. Une monothérapie standard avec alpha interferon réduit l'évolution du HCV vers l'état chronique en dessous de 10 %.
Malheureusement la plupart des infections aiguës ne sont pas reconnues à temps du fait qu'elles sont asymptomatiques; et donc la possibilité d'avoir à les traiter est rare.
5.2. Epidémiologie - Prévalence et Incidence
On ne connaît pas actuellement l'incidence globale de l'hépatite C. Des estimations préliminaires suggèrent que 6.400.000 d'infections HCV peuvent survenir annuellement. Aux Etats-Unis, on pense que 20.000 nouveaux cas se déclarent chaque année.
http://www.cdc.gov/ncidod/diseases/hepatitis/resource/dz_burden02.htm
Figure 3. Infections HCV pour 100.000 personnes - estimations préliminaires.
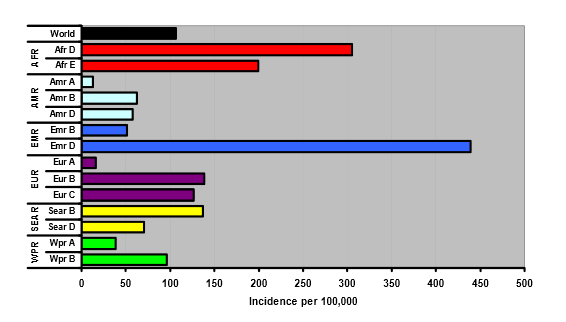
Legenda (WHO Regions): SEAR = South East Asia Regional Office: Bureau du Sud Est asiatique; EUR = Europe; AMR = Amerique; AFR = Afrique.
L'incidence de nouvelles infections symptomatiques a été estimée à 1-3 cas/100.000 personnes annuellement; cependant on a rapporté des taux supérieurs à 20/100.000. L'incidence réelle des nouvelles infections est évidemment beaucoup plus élevée (la majorité des cas étant asymptomatiques). L'incidence diminue pour deux raisons: (a) la transmission par voie sanguine peut être réduite à presque zéro; et (b) des précautions généralisées ont réduit la transmission dans les unités médicales.
Figure 4. Epidémiologie du HCV - Pourcentages Attributable Fractions in %.
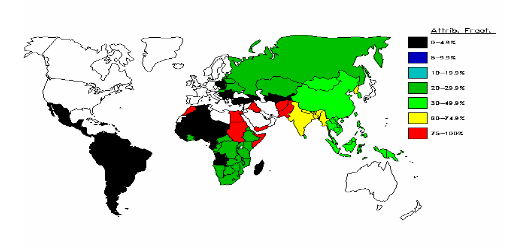
Environ 3 % de la population mondiale est infectée par le HCV, soit un total de 170 millions de personnes. Aux USA, ce chiffre est de 4 millions desquels 2,7 millions sont suspectés d'infection chronique.
5.3. Facteurs de risques et Transmission
La transmission se fait de sang à sang. Comme toute infection d'origine sanguine, le HCV peut éventuellement se transmettre sexuellement surtout vers les patients déjà atteints de maladies sexuellement transmissibles. La transmission périnatale se situe vers 5%, beaucoup plus bas que pour le HIV et le HBV.
L'alimentation au sein ne pose pas de risque. Les professionnels de santé sont à risque, surtout par transmission nosocomiale (dans le cas de piqure accidentelle d'aiguille le risque de HCV est de 3 %.); aussi à risque sont les prisonniers et les personnes nées dans des pays à haute endémicité.
Le CDC suggère les groupes et catégories à risques ci-après:
Table 2. Risques HCV
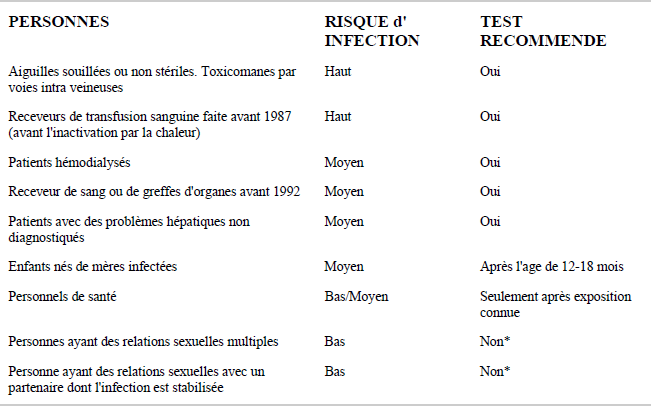
Risque nosocomial à 1% - endoscopie, chirurgie, instruments à usage non unique.
Les patients atteints de maladies sexuellement tranmissibles (STD ; MST), y compris les plus communes comme l'herpes, représentent un autre groupe à risque. Parmi d''autres activités potentiellement à risque figurent le fait de " sniffer " de la cocaïne, les tatouages, des causes iatrogéniques (équipement non stérilisé), scarification rituelle, circoncision faite de manière collective.
5.4. - Diagnostic et Diagnostic différentiel
Après exposition initiale, le HCV RNA peut être détecté dans le sang pendant 1-3 semaines. Les anticorps au HCV sont détectés par immunoassay enzymatique (EIA) seulement dans 50-70% des cas, quand les symptômes commencent, montant à plus de 90% après 3 mois.
La lésion cellulaire hépatique se manifeste après 4-12 semaines avec une élévation des niveaux ALAT. Une infection aiguë peut être sévère, mais est rarement fulminante. Des études montrent que le risque d'hépatite fulminante est en général bas à < 1%.
Les tests de dépistage les plus souvent utilisés pour le HCV sont basés sur des tests ELISA ou EIA. Le HCV peut être diagnostiqué par la présence d' anti-HCV dans le sérum mais les tests anticorps ne donnent souvent pas de résultats positifs jusqu'à trois mois après une infection aiguë. Le test pour HCV RNA est le meilleur pour établir un diagnostic de HCV aigu, particulièrement s'il est suivi par le développement de anti HCV, avec observation de séroconversion.
Les tests de Polymerase chain reaction (PCR) détectent le HCV RNA dans le sérum pendant 1-2 semaines après l'infection . Le test ELISA pour contrôler l'anticorps a une sensibilité de 97%.
L'anticorps peut être indétectable jusqu'à 8 semaines après l'infection et l'infection aiguë HCV est d'ordinaire subclinique . L'anticorps ne confère pas l'immunité.
Un prototype d'essai destiné à détecter et quantifier le virus de l'hépatite C (HCV) et de la protéine core antigène (HCVcoreAg) dans le sérum et le plasma, en présence ou non d'anticorps anti-HCV a été récemment développé dans l'industrie.
Des recherches montrent que tester le HCVcoreAg permet de détecter une infection HCV environ 1,5 mois plus tôt que les tests de dépistage HCV-Ab et en moyenne seulement deux jours plus tard que la détection quantitative HCV RNA.
5.4.1. Tests sanguins pour HCV aigu
Anti-HCV:
Note: Anti HCV ne dit pas si l'infection est nouvelle (aiguë), chronic ou si elle n'est plus présente.
Tests qualitatifs pour détecter la présence ou l'absence de virus (HCV RNA)
- Polymerase chain reaction générique
- Amplicor HCV
Tests quantitatifs du virus (HCV RNA)
- Amplicor HCM Monitor
- Quantiplex HCV RNA (bDNA)
- TMA (le plus sensible)
5.5. Conduite à tenir devan l' HCV aiguë
Indications pour le traitement
- Séroconversion à HCV RNA+ ou HCcoreAg+
L'identification rapide du HCV est importante car il y a évidence qu'une intervention rapide avec interferon standard peut sensiblement réduire le risque d'infection chronique de 80 % à 10 %. Il n'y a pas de prophylaxie avant exposition pour le HCV.
5.6. Prévention
Les immunoglobulines sont inefficaces pour prévenir le HCV. Il n'y a pas d'immunisation passive ou active efficace. Le changement de comportement et une moindre exposition à des situations de risques offrent la meilleure chance de prévention primaire.
5.7. Le futur
a) Prévention Un but important est le développement d'un vaccin contre le HCV qui induirait une immunité cellulaire. Les vaccins -tant thérapeutiques que prophylaxiques- sont dans leurs premiers stages de développement actuellement.
b) Thérapie du HCV aigu. Les études futures devraient être plus importantes et davantage basées sur l'évidence et elles devraient se centrer sur l'efficacité des peg- interferons en déterminant quand la thérapie devrait être commencée.
- Commencer la thérapie immédiatement après le diagnostic ou
- Retarder le début de la thérapie pendant 2-4 mois pour éviter de traiter ceux qui guériront spontanément (seulement dans 10%-30% des cas).
5.8. Information complémentaire
Bibliographie concernant le HCV:
- NIH Concensus paper HCV
- Therapy of Acute Hepatitis C; Alberti et at; Hepatology 2002;36;s195-s200. Pubmed-Medline
- Centers for Disease Control
6. Hépatite aiguë D
6.1. Pathogénèse et histoire naturelle
L'HDV se développe seulement en présence de HBV
Le virus de l'hépatite D (HDV) est un virus défectif constitué d'une couche d'AgHBs et d'un antigène interne unique (antigène delta) de type Deltavirus qui contient un ARN monocaténaire.C'est un virus RNA incomplet qui a besoin de l'antigène de surface de l'hépatite B pour transmettre son génome de cellule en cellule. Pour cette raison, il ne survient que chez les patients qui sont positifs à l'antigène de surface de l'hépatite B.
La durée moyenne d'incubation varie de 60-90 jours mais elle peut aller de 30 à 180 jours.
Parce que le HDV est absolument lié au HBV, la durée de l'infection HDV est totalement déterminée par celle de l'infection HBV. La replication HBV est totalement supprimée chez la plupart des patients infectés par le HDV. L'infection HDV peut prendre la forme d'une co-infection avec le HBv ou d'une surinfection chez les patients déjà atteints d'un HBV chronique.
- Co-infection
- maladie aiguë sévère
- faible risque d'infection chronique
- ne peut pas être distinguée d'un HBV aigu.
- Surinfection
- développe d'ordinaire une exacerbation aiguë de l'hépatite chronique
- risque élevé de pathologie hépatique chronique
6.2. Epidémiologie - prévalence et incidence
On assiste à une diminution de la prévalence de l'hépatite D aiguë et chronique dans la région méditerranéenne et dans d'autres parties du monde, et cela a été attribué à un déclin de la prévalence des porteurs HBsAg chroniques dans la population en général. L'incidence du HDV dans la population italienne globale a baissé de 3.1/1.000.0000 habitants en 1987 à 1.2/1.000.000 en 1992. Cependant de nouveaux foyers de haute prévalence de HDV continuent à être identifiés comme par exemple sur l'ile de Okinawa au Japon ou dans des régions de Chine, en Inde du Nord et en Albanie. Les chiffres globaux ne sont pas disponibles.
Figure 5. Epidémiologie du HDV.

6.3. Facteurs de risque et transmission
Modes de transmission
- Exposition percutanée
- toxicomanes par voie intraveineuse
- Exposition à travers la muqueuse
- Relation sexuelle
Le mode de transmission du HDV est similaire à celui du HBV.
Le risque d'hépatite fulminante en co-infection est de 5%. Autrement, le pronostic de co-infection est généralement bon. En cas de surinfection le pronostic est variable
On pense que la pathologie hépatique chronique est plus sévère, mais ce n'est pas universellement le cas.
6.4. Diagnostic et diagnostic différentiel
Pendant l'infection HDV aiguë, HDV Ag et HDV-RNA (PCR) apparaissent rapidement mais l'anti-HDV de la classe IgM apparait plus tard.
Il peut s'écouler 30-40 jours après les premiers symptômes avant que l'anti-HDV puisse être détecté.
6.4.1. Sérologie dans le cas de co-infection
L'évolution sérologique de l'infection HDV est différente si le virus est acquis comme co-infection avec le HBV ou comme surinfection chez un patient qui est déjà porteur d'hépatite B. Chez la plupart des malades qui ont une co-infection HBV-HDV, à la fois l'anticorps IgM au HDV (anti-HDV) et l'IgG anti-HDV peuvent être détectés au cours de l'infection. Cependant dans 15 % des cas, la seule preuve d'une infection HDV peut être la détection ou d'IgM anti-HDV seul lors des prémices de la maladie ou d'IgG anti-HDV seul pendant la convalescence. L'Anti-HDV descend généralement à des niveaux sous-détectables après la fin de l'infection et aucun marqueur sérologique ne subsiste pour indiquer que le patient a été infecté avec HDV. L'Hépatite Delta antigène (HDAg) peut être détectée dans le sérum d'environ 25 % des patients qui ont eu une co-infection HBV-HDV. Quand le HDAg est détectable, il disparaît généralement en même temps que le HBsAg et la plupart des patients ne développent pas d'infection chronique. Les tests de IgG anti-HDV ne sont plus commercialement disponibles aux USA et en Europe; et donc il n'est pas possible de toujours confirmer le diagnostic.
Les tests pour IgM anti-HDV, HDAg et HDV-RNA par PCR sont disponibles seulement dans les laboratoires de recherche.
6.4.2. Sérologie dans le cas de surinfection
Chez les patients qui ont une infection chronique HBV surinfectée par le HDV, on peut relever en général plusieurs caractéristiques sérologiques: 1) le niveau de HbsAG descend au fur et à mesure de l'apparition de HDAg dans le sérum, 2) HDAg et HDV RNA restent détectables dans le sérum parce que l'infection chronique HDV se développe généralement sur une surinfection HDV, à l'inverse de ce qui se pase en cas de co-infection. 3) de hauts niveaux à la fois de IgM et IgG sont détectables, qui persistent indéfiniment. La replication HBV est en général supprimée.
6.5. Traitement de l'hépatite aiguë D
On ne dispose d'aucun traitement spécifique. On a rapporté quelques succès avec le DNA viral polymerase inhibitor foscarnet.
6.6. Prévention
- On peut révenir la co-infection HBV-HDV par la vaccination contre l'HBV
- Infection HBV surinfection HBV-HDV
- Formation pour réduire les comportements à risque chez les personnes atteintes d'infection HBV chronique.
On peut prévenir la co-infection HDV avec une prophylaxie avant ou après exposition.
6.7. Le futur
On ne sait pas si un nouveau test delta antigène pourra être développé.
6.6. Information complémentaire
Liens Internet relatifs au HDV:
- CDC information
- http://www.who.int/emc-documents/hepatitis/docs/whocdscsrncs20011.html/index.html
7. Hépatite aiguë E
7.1. Pathogénèse et histoire naturelle
Le virus de l'Hépatite E (HEV) est un virus contenant du RNA du type Calicivirus.
Le point fondamental est que -comme pour le HAV- il se résorbe tout seul. La conduite à tenir doit donc être conservatoire. Hospitalisation et traitement médicamenteux ne sont généralement pas nécessaires, sauf chez les femmes enceintes et les malades ayant une pathologie hépatique chronique.
La durée d'incubation moyenne du HEV est d'environ 40 jours et peut aller de 15 à 60 jours.
La mortalité est dans l'ensemble de 1-3%. Mais en cas de grossesse, elle monte à 15-25%. Le tableau clinique du HEV est le même que dans le cas du HAV.
L'infection HEV se résorbe toute seule et ne requiert pas de traitement
7.2. Epidémiologie - Prévalence et Incidence
Figure 6. Epidémiologie du HEV.
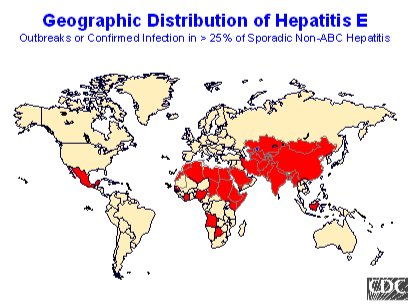
Des déclenchements de l'hépatite E ont eu lieu à grande échelle, surtout dans les pays en voie de développement qui ne disposent pas de bon équipement sanitaire. Le réservoir du HEV dans ces régions n'est pas connu. L'occurrence d'infections HEV sporadiques chez les humains peut maintenir la transmission en période inter-épidémique; mais un réservoir non humain pour le HEV est aussi possible. Aux USA, en Europe ou dans d'autres régions non endémiques, où des déclenchements d'hépatite E n'ont pas été recensés, une prévalence faible d'anti HEV (<2%) a été trouvée dans des populations en bonne santé. La source d'infection est inconnue dans ce cas.
* (Note: La carte de l'infection HEV montre les données globales mais les chiffres peuvent varier par pays).
7.3. Facteurs de risque et Transmission
Le HEV se transmet essentiellment par voie fécale ou par l'eau ainsi souillée. La transmission peut être verticale. La transmission entre personnes est minime. La transmission à partir du sang n'a pas été prouvée.
Le HEV a été impliqué dans de larges épidémies en Asie, Afrique et au Mexique. Ce sont les jeunes adultes (20-40 ans) qui sont les plus affectés; le pronostic est généralement bon sauf chez les femmes enceintes.
La prophylaxie avant exposition pour le HEV n'est pas disponible.
7.4. Diagnostic et Diagnostic différentiel
Des tests ont été développés pour détecter les antigènes HEV et les anticorps IgM/gG, mais ils ne sont pas disponibles commercialement à grande échelle. Le virus peut être détecté dans les selles, la bile et le cytoplasme hépatocyte. On dispose d'un test sérologique pour le HEV. D'autres informations peuvent être obtenues auprès des Centres for Disease Control et du NIH aux USA. Veuillez cliquer ici. (CDC)
7.5. Conduite à tenir devant l'hépatite aiguë E
Le traitement est seulement conservatoire. Les femmes enceintes forment un groupe à risque spécifique. .
Les femmes enceintes atteintes d'infection à hépatite aiguë E ont un risque d'insuffisance hépatique fulminante d'environ 15 %. La mortalité est haute et varie selon les études entre 5 et 25 %.
L'infection HEV cause une mortalité qui peut atteindre 25% chez les femmes enceintes au troisième trimestre de leur grossesse.
7.6. Prévention
La meilleure manière d'éviter une infection HEV est de ne plus boire une eau non désinfectée.
Eviter de boire de l'eau ou de consommer de la glace dont la pureté n'est pas contrôlée, d'absorber des crustacés crus ou de la nourriture lavée dans de l'eau courante. On ne dispose pas actuellement de vaccin HEV.
7.7 Le futur
De l'eau de boisson stérilisée et une bonne infrastructure sanitaire sont les éléments fondamentaux pour éradiquer l'infection HEV.
7.8. Information complémentaire
Liens Internet relatifs à l'HEV:
- CDC
- http://www.who.int/emc-documents/hepatitis/docs/whocdscsredc200112.html/index.html
- Aggarwal, R. and Krawczynski, K. Hepatitis E: an overview and recent advances in clinical and laboratory research. J Gastroenterol Hepatol, 15: 9-20, 2000. Pubmed-Medline
- http://www.who.int/emc-documents/hepatitis/docs/whocdscsredc200112.html/surveillance/epidemiology_map.html
7.9. Résumé
L'hépatite E survient en épidémies annuelles, souvent pendant la saison des pluies, et elle est largement associée à une eau de boisson contaminée par les matières fécales, à l'exception d'épidémies ayant trouvé leur origine dans l'alimentation (crustacés crus ou mal cuits). Des épidémies et des cas sporadiques ont été rapportés en Asie centrale et du Sud Est, au Moyen-Orient, en Afrique septentrionale et occidentale et en Amérique du Nord. Les épidémies d'hépatite E sont plus fréquentes dans les parties du monde qui ont un climat chaud et plus rares sous les climats tempérés. A première vue, jusqu'à 40 % des hépatites aiguës en Egypte et Inde sont dues au HEV et l'hépatite E est responsable jusqu'à 70 % des hépatites aiguës dans des pays tels que l'Arabie Saoudite, le Vietnam, l'Indonésie, la Malaisie et le Népal.
8. Bibliographie
9. Sites Web utiles
10. Questions et Commentaires
Invitation au Commentaire
Le Comité des recommandations pratiques examinera avec intérêt vos commentaires et les questions que vous pourriez avoir. Merci de ne pas hésiter à cliquer sur l'icône ci-dessous pour nous faire connaître vos points de vue et votre expérience sur cette pathologie.
C'est ensemble que nous progresserons.
guidelines@worldgastroenterology.org











