1. Вступление
21 мая 2010 года, 63-я Всемирная Ассамблея Всемирной Организации Здравоохранения приняла резолюцию, провозгласившую 28 июля Всемирным Днем Гепатита, и заявлявшую, что “Государства-члены призывают ВОЗ разработать всеобъемлющий подход к профилактике и контролю над этими заболеваниями.” Этими заболеваниями были вирусные гепатиты от А до Е. Эта резолюция и вторая, относящаяся к алкогольной болезни печени, представляют собой первую формальную декларацию ВОЗ о той глобальной проблеме, которую болезни печени представляют для здравоохранения во всем мире. Тем не менее, хотя вирусные гепатиты и алкогольная болезнь печени критичны для глобального здоровья, они не включают в себя все — или даже самые важные — заболевания печени, которые ложатся нагрузкой на здоровье всех людей в мире. За два прошедших десятилетия стало совершенно ясно, что неалкогольная жировая болезнь печени (НАЖБП) и неалкогольный стеатогепатит (НАСГ) являются номером один среди болезней печени в Западных странах. Распространенность НАЖБП удвоилась за прошедшие 20 лет, в то время как распространенность других хронических заболеваний печени не изменилась, или даже снизилась. Более свежие данные подтверждают, что НАЖБП и НАСГ играют одинаково важную роль на Ближнем Востоке, на Дальнем Востоке, в Африке, в Карибском бассейне и Латинской Америке.
НАЖБП – это состояние, описываемое как избыточное накопление жира в форме триглицеридов (стеатоз) в печени (гистологически в > 5% гепатоцитов). У подгруппы пациентов с НАЖБП имеется повреждение клеток печени и воспаление в дополнению к избыточному жиру (стеатогепатит). Последнее состояние, носящее название НАСГ, буквально неотличимо гистологически от алкогольного стеатогепатита (АСГ). В то время как простой стеатоз, наблюдаемый при НАЖБП не коррелирует с ростом кратковременной заболеваемости и смертности, прогрессирование заболевания до НАСГ резко увеличивает риск развития цирроза, печеночной недостаточности и гепатоцеллюлярной карциномы (ГЦК). Цирроз, вызванный НАСГ – это более частая причина для трансплантации печени. Так как заболеваемость и смертность пациентов с НАСГ значительно возрастают, они еще сильнее коррелируют заболеваемостью и смертностью от сердечно-сосудистых заболеваний.
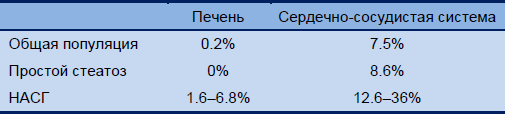
Таблица 1 Смертность рот НАЖБП/НАСГ
НАСГ широко признается печеночным выражением метаболического синдрома — болезней, связанных с сахарным диабетом 2 типа, инсулинорезистентностью, центральным (телесным) ожирением, гиперлипидемией (холестерин липопротеинов низкой плотности, гипертриглицеридемия), и гипертензией. В настоящее время имеется всемирная эпидемия диабета и ожирения. В 2008 году в мире насчитывалось, по меньшей мере, 1.46 миллиарда взрослых и 170 миллионов детей с избыточным весом или ожирением. В некоторых частях Африки у детей ожирение встречается чаще, чем мальнутриция. Цифры продолжают расти, указывая на то, что НАСГ становится все более общей проблемой и в богатых и в бедных странах, увеличивая количество заболеваний печени и нагрузку на здравоохранение и затраты на него по всему миру. Посчитано, что НАЖБП/НАСГ в течение 5 лет повысят прямую и непрямую стоимость медицинских услуг на 26%.
Таблица 2 Клиническая идентификация метаболического синдрома (научное заявление Американской Сердечной Ассоциации и Национального Института Сердца, Легких и Крови в США)
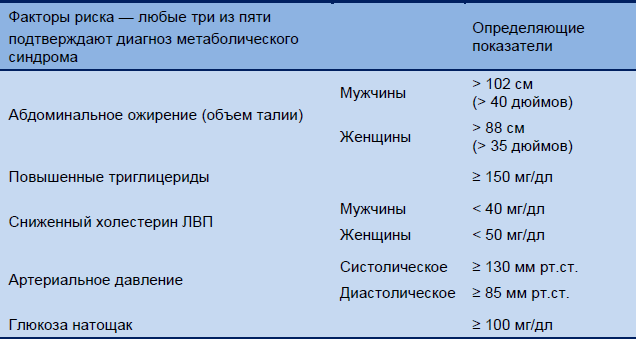
ЛВП, липопротеины высокой плотности.
Точная причина возникновения НАСГ не установлена, но с уверенностью можно утверждать, что она не одна и та же у разных пациентов. Хотя она почти наверняка близко связана с инсулинорезистентностью, ожирением и метаболическим синдромом, не все пациенты с этими состояниями имеют НАЖБП/НАСГ, и не все больные с НАЖБП/НАСГ страдают одним из этих заболеваний. Тем не менее, как отмечено выше, НАСГ – это потенциально фатальное состояние, приводящее к циррозу, печеночной недостаточности и ГЦК.
Не существует стандартной терапии и нет клинических рекомендаций, основанных на доказательствах. Не проводилось ни одного адекватного проспективного, двойного слепого, контролируемого исследования, которое могло предоставить данные для создания основанных на доказательствах клинических рекомендаций. Данные Глобальные Рекомендации призваны предложить лучшие варианты группы экспертов из всех регионов мира, касающиеся каждого аспекта этой проблемы и лучшие подходы к диагностике и лечению этого состояния с учетом локально доступных ресурсов.
1.1 Каскады — подход, основанный на ресурсах
Золотой стандартный подход подходит для регионов и стран, в которых для ведения НАСГ доступен полный набор диагностических тестов и вариантов медикаментозного лечения. Тем не менее, такие ресурсы доступны не везде в мире. Со своими каскадами для диагностики и лечения Всемирная Гастроэнтерологическая Организация предоставляет поход, основанный на ресурсах.
Каскад: иерархический набор диагностических, терапевтических вариантов, вариантов ведения для борьбы с риском и заболеванием, ранжированный по доступным ресурсам.
2. Эпидемиология
НАСГ – это хроническое заболевание печени, частота которого растет во всем мире, тесно связанное с диабетом и ожирением, приобретшими эпидемические пропорции. Частота НАСГ оценивается минимум в 1.46 миллиарда взрослых с ожирением во всем мире. Приблизительно 6 миллионов человек в США страдают НАСБП, и примерно у 600,000 имеется связанный с НАСГ цирроз. В распространенности ожирения существуют значительные культурные и географические различия.
В то время как в большинстве Западных стран предпочтительным, особенно среди женщин, является худощавое телосложение с минимальными отложениями жира, это не обязательно верно для всего мира. Во многих других культурах ожирение считается желанным, а также расценивается как определенный признак достатка (см., например, ниже данные по Египту).
В США ожирение особенно эпидемично среди малообеспеченных социоэкономических групп, на чью диету сильно влияет жирная, высококалорийная пища быстрого употребления (“junk food”). Противоположное верно во многих более бедных странах, где наибольшая частота ожирения регистрируется среди обеспеченной, хорошо образованной популяции.
2.1 Региональные данные по ожирению/избыточному весу
Таблица 3 Региональные данные по ожирению/избыточному весу (репрезентативные примеры)

ИМТ, индекс массы тела.
Рис. 1 Оцененная распространенность ожирения (ИМТ > 25) у мужчин и женщин в возрасте 15+ (2010).
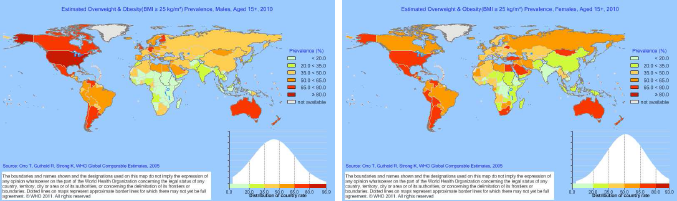
Источник: InfoBase ВОЗ .
Таблица 4 Избыточный вес и ожирение — суммарные данные по распространенности по регионам (2004)
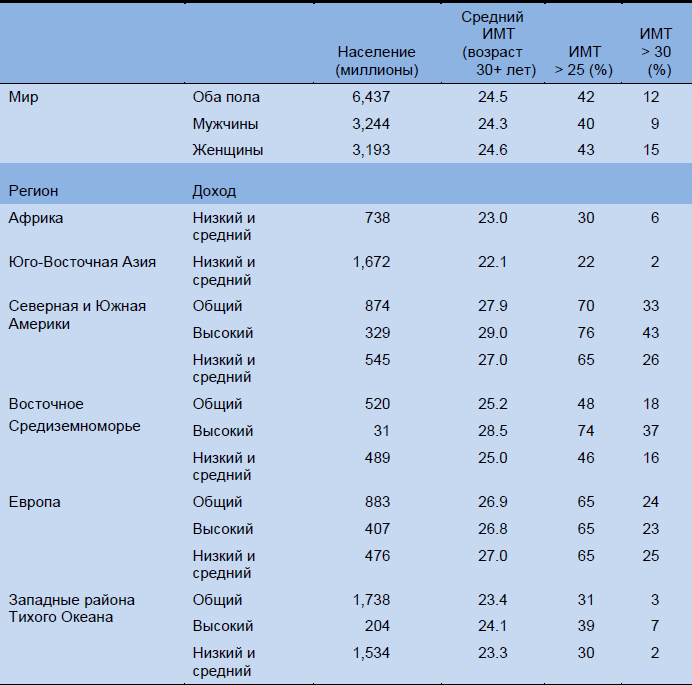
Источник: ВОЗ 2009 [25]. Щелкните здесь для перехода к источнику.
2.2 Распространенность НАЖБП и НАСГ
Таблица 5 Оцененная распространенность НАЖБП и НАСГ. Сообщения о распространенности НАЖБП и НАСГ значительно варьируют по определениям, различиям в изучаемых популяциях и использованных диагностических методах

3. Патогенез и факторы риска
НАСГ представляет собой наиболее тяжелую гистологическую форму неалкогольной жировой болезни печени (НАЖБП), которая описывается как накопление жира в печени, превышающее 5% ее веса. Единые критерии для диагностики и разделения по стадиям НАСГ все еще обсуждаются (см. детали в следующих ниже разделах).
Инсулинорезистентность связана с ожирением и является центральным звеном патогенеза НАЖБП. В дополнение к этому, важный вклад вносят оксидативный стресс и цитокины, которые вместе приводят к стеатозу и прогрессирующему заболеванию печени у генетически предрасположенных индивидуумов.
Ключевые гистологические компоненты НАСГ – это стеатоз, гепатоцеллюлярное расширение и дольковое воспаление; фиброз не является частью гистологического описания НАСГ. Тем не менее, степень фиброза при биопсии печени (стадия) представляет собой прогностический фактор, в то время как степень воспаления и некроз в биоптате печени - нет.
Болезнь может протекать бессимптомно в течение многих лет, или может прогрессировать в цирроз и гепатоцеллюлярную карциному.
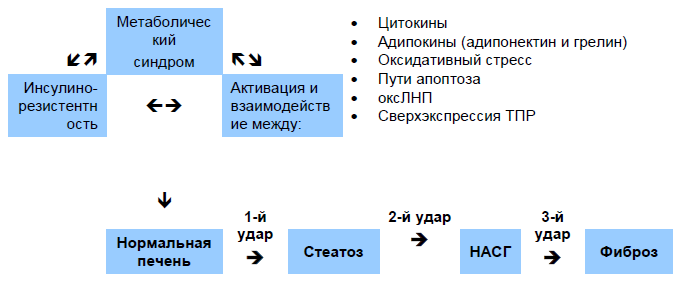
Одной из глобальных гипотез патогенеза НАСГ является «гипотеза многократных ударов», в которой главную роль играет метаболический синдром, за счет инсулинорезистентности и провоспалительного процесса, вызываемого различными белками и иммунными компонентами. Идентичность многократных
«ударов» различается у каждого пациента и в настоящее время в основном не определена.
Рис. 2 »Гипотеза многократных ударов» неалкогольного стеатогепатита (НАСГ). оксЛНП, оксидированный липопротеин низкой плотности; ТПР, толл-подобный рецептор.
3.1 Факторы риска и связанные состояния
Характеристики популяции с низким риском: молодые, здоровые, с низким потреблением алкоголя, без ожирения.
Таблица 6 Факторы риска и связанные состояния

Таблица 7 Расчет инсулинорезистентности

HOMA, оценка модели гомеостаза; QUICKI, количественный индекс контроля чувствительности к инсулину.
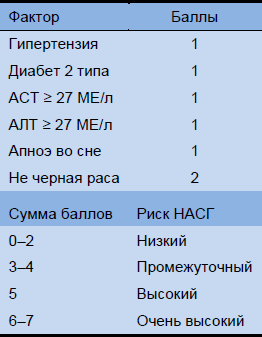
Таблица 8 Балльная система НАСГ при патологическом ожирении
3.2 Прогноз и осложнения
- Прогрессирование болезни от НАЖБП до НАСГ, цирроза/печеночной недостаточности и ГЦК.
- НАЖБП не увеличивает гепатотоксичность и побочные эффекты фармакологических препаратов, включая ингибиторы HMG-CoA редуктазы, по всей вероятности, не появляются.
- НАБЖП, сопутствующее ожирение и сосуществующие метаболические факторы могут вызывать ухудшение других болезней печени — например, алкогольной болезни печени.
- Сочетание НАЖБП с гепатитом С или вирусом иммунодефицита человека (ВИЧ) ухудшает их прогноз и снижает их ответ на терапию.
- Гепатит C, генотип 3, обычно связан с стеатозом печени, который может затруднять проведение как его дифференциального диагноза с НАСГ, так и дифференциального диагноза для обоих заболеваний.
- Биопсия печени может указать на тяжесть заболевания, но только фиброз, а не воспаление или некроз, доказано подтверждают прогноз болезни.
- Может произойти гистологическое прогрессирование до конечной стадии болезни: НАСГ + мостовидный фиброз или цирроз.
- Конечная стадия НАСГ – это часто плохо узнаваемая причина криптогенного цирроза; прогрессирующий фиброз может быть скрыт стабильным или улучшающимся стеатозом и серологическими признаками, особенно у пожилых пациентов с НАСГ.
- Связанный с НАСГ (криптогенный) цирроз повышает риск развития гепатоцеллюлярной карциномы (ГЦК).
- Причины смертности у цирротических пациентов с НАСГ:
- Печеночная недостаточность
- Сепсис
- Кровотечение из варикозно-расширенных вен пищевода
- ГЦК
- Сердечно-сосудистое заболевание
Таблица 9 Показатели выживаемости при НАСГ по сравнению с простым стеатозом и алкогольным стеатогепатитом (АСГ)

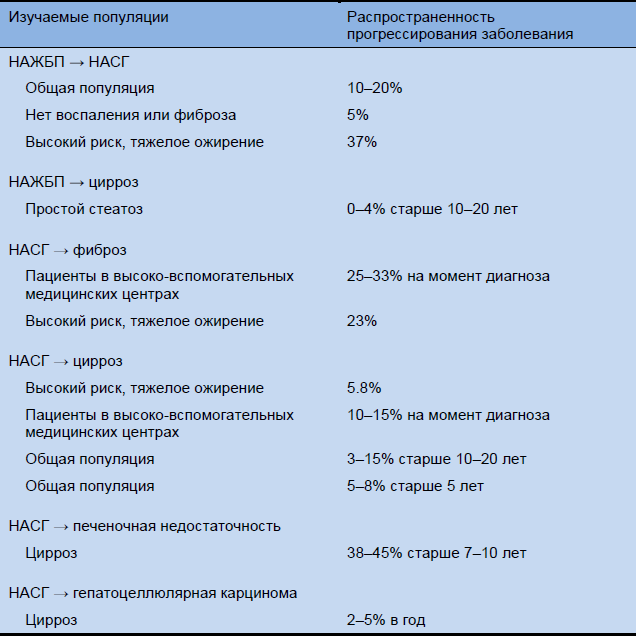
Таблица 10 Прогрессирование заболевания от НАЖБП до НАСГ, цирроза/печеночной недостаточности и ГЦК. Результаты исследований распространенности и частоты значительно варьируют за счет различных определений, изучаемых популяций и использованных диагностических методов
- Независимые прогностические факторы прогрессирования фиброза:
- Возраст > 45–50
- ИМТ > 28–30 кг/м2
- Степень инсулинорезистентности
- Диабет
- Гипертензия
- Негативное влияние на выживаемость при НАСГ оказывают:
- Диабет и повышенный уровень сывороточных аланин (АЛТ) и аспартат (АСТ) аминотрансфераз
- Пожилой возраст и наличие некротического воспаления в первичных биоптатах печени
- Пожилой возраст, изменения глюкозы натощак и наличие цирроза
4. Диагноз
4.1 Анамнез и клиническая оценка
- Симптомы пациента:
- В большинстве случаев НАСГ не проявляется какими-либо специфическими симптомами.
- Иногда отмечаются нечеткие симптомы слабости, утомляемости и абдоминального дискомфорта.
- Наличие любого из следующих пунктов, особенно с повышением АСТ/АЛТ в прошлом, должно привести к обследованию на НАЖБП/НАСГ:
- Ожирение, особенно патологическое ожирение (ИМТ > 35)
- Диагноз сахарного диабета, тип 2
- Диагноз метаболического синдрома
- Обструктивное апноэ во сне в анамнезе
- Инсулинорезистентность (см. ниже и Таблицу 7)
- Хроническое повышение АСТ/АЛТ, ничем другим не обоснованное
- Детальный анамнез употребления пациентом алкоголя - порог < 20 гр/день для женщин, < 30 гр/день для мужчин. Это очень важно, поскольку диагностические тесты не могут предоставить четкого различия между АСГ и НАСГ.
- Для оценки потребления алкоголя должны использоваться соответствующие специализированные опросники или балльные системы.
- Опросник CAGE: CAGE – это акроним для четырех вопросов: чувствовали ли Вы когда-либо необходимость уменьшить (Cut down) употребление спиртного, раздражаетесь (Annoyed) ли Вы на критику Вашего приема алкоголя, чувствуете ли вину (Guilty) из-за употребления алкоголя, нужно ли Вам утром опохмелиться (Eye-opener)? CAGE – широко применяемый метод скрининга алкоголизма, который подтверждает клинически значимое потребление алкоголя, если хотя бы на один вопрос есть положительный ответ, а также если сумма баллов теста на выявление нарушений, связанных с употреблением алкоголя (AUDIT) выше 8.
- Хотя обычно при имеющихся заболеваниях печени рекомендуется полное воздержание от алкоголя, с этим может возникнуть проблема у пациентов с метаболическим синдромом и подтвержденной коронарной патологией, для которых умеренное употребление вина приносит доказанную помощь. Ограниченные исследования позволяют предположить, что умеренное употребление вина (0.12 л в день) может быть связано со снижением частоты возникновения НАЖБП. Эффективность вина как средства лечения уже имеющейся НАЖБП не рассматривался.
- Центральное ожирение коррелирует с тяжестью воспаления при биопсии, и дорсоцервикальная липогипертрофия («бычий горб») коррелирует с повреждением печени.
- Физикальные находки в случае прогрессирования/далеко зашедшего заболевания печени: паукообразные ангиомы, асцит, гепатомегалия, спленомегалия, пальмарная эритема, желтуха, печеночная энцефалопатия.
4.2 Стандартные лабораторные находки и визуальные методы
- Повышенные АЛТ и АСТ:
- У 10% пациентов с НАСГ АЛТ и АСТ могут быть нормальными, особенно при простом стеатозе.
- Патологический уровень ферритина при наличии нормального уровня насыщения трансферрином всегда может указывать на необходимость исключения НАСГ.
- Отношение АСТ/АЛТ < 1 — это отношение обычно > 2 при алкогольном гепатите.
- Типичные результаты визуальных методов исследования подтверждают накопление жира в печени:
- Магнитно-резонансное исследование (МРИ) имеет количественную ценность, но не дает возможности различить НАСГ и АСГ.
- Ультразвук обычно – это скрининговое исследование на наличие жировой печени.
Ни один из визуальных методов не может идентифицировать жировое накопление, если оно < 33%, а также не дает возможности различить НАСГ и АСГ.
Исследования для исключения:
- Вирусного гепатита — поверхностный антиген гепатита В, антитела или HCV-РНК вируса гепатита С, IgM антител к гепатиту А, антитела к гепатиту E (в соответствующих географических условиях). Необходимо отметить, что у пациента вирусный гепатит может сосуществовать с НАЖБП/НАСГ.
- Алкогольная болезнь печени включает алкогольный стеатогепатит.
- Аутоиммунное заболевание печени.
- Врожденные причины хронического заболевания печени: наследственный гемохроматоз, болезнь Вильсона, дефицит альфа-1-антитрипсина, синдром поликистозных яичников.
- Лекарственная болезнь печени.
4.3 Исследовательские лабораторные тесты, балльные системы и возможности визуальных методов
Было произведено множество попыток разработки балльных систем или визуальных техник, позволяющих провести неинвазивную диагностику НАСГ и избежать необходимости проведения биопсии печени. До настоящего времени ни одна из них не была тщательно испытана в проспективных, двойных слепых исследованиях, так же как и не была доказана их возможность достоверного прогнозирования или ответа на терапию. Большинство специальных сывороточных тестов/шкал доступны только в отдельных лабораториях или исследовательских центрах и только за значительную цену, поэтому они представляют малую ценность в странах с ограниченными ресурсами. Специализированные визуальные методы, включая FibroScan, использующий новый “контролируемый параметр затухания” и позитронно-эмиссионную томографию (ПЭТ), страдают от тех же самых ограничений – доступности, высокой стоимости и отсутствия достаточных проконтролированных данных.
Расширенный обзор различных методик и доступных на данный момент данных по ним можно найти в статье Dowman et al. [7]. Еще одна развернутая дискуссия по этой проблеме была опубликована Ratziu et al. [11]. Обсуждаемые методы в будущем имеют большую перспективу, но в настоящее время не могут быть рекомендованы для широкого применения.
4.4 Биопсия печени
Несмотря на то, что это - инвазивная процедура, имеющая потенциал ошибок в образцах и противоречивой гистологической интерпретации, биопсия печени необходима для установления диагноза и стадии НАСГ. Широко применяемая в настоящее время гистологическая балльная шкала приведена в Таблице 11. Впервые она была использована в контролируемых исследованиях для оценки эффектов экспериментальных методов терапии, в большей степени, чем для диагностики НАСГ. Позже шкала была ратифицирована независимыми экспертами и стала применима для НАЖБП/НАСГ и у взрослых и у детей. Без проведения биопсии печени не существует достоверного способа различить НАЖБП/АБП и НАЖБП/АСГ. Из-за сложностей в правильной интерпретации результатов биопсии печени, лучшим вариантом является обращение к специалисту по гепатопатологии с опытом гистологической диагностики.
Таблица 11 Гистологическая балльная система NASH Clinical Research Network
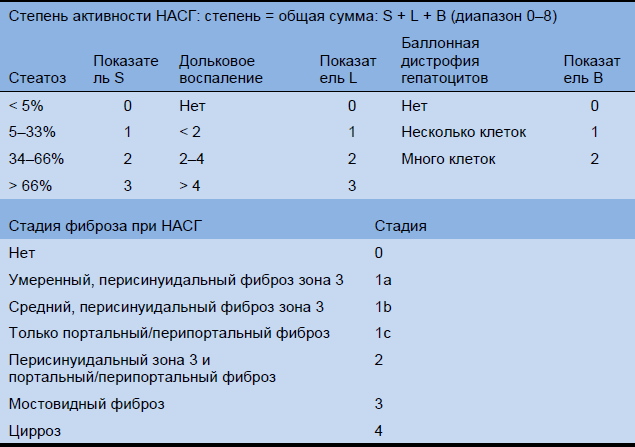
Источник: Kleiner et al., Hepatology 2005;41:1313–21 [35].
Проведение биопсии печени и гистологического исследования показаны для подтверждения диагноза НАСГ, степени и стадии заболевания и для исключения других диагнозов при наличии одной или более из следующих находок:
- Патологического ферритина в сыворотке в отсутствии % насыщения трансферрином
- Цитопении
- Спленомегалии
- Клинических признаков хронического заболевания печени
- Диабета и патологических постоянно повышенных уровней АСТ/АЛТ
- Ожирения и возраста > 45 или патологических АСТ/АЛТ
- Необъяснимой гепатомегалии
Таблица 12 Диагностические теста при жировой печени
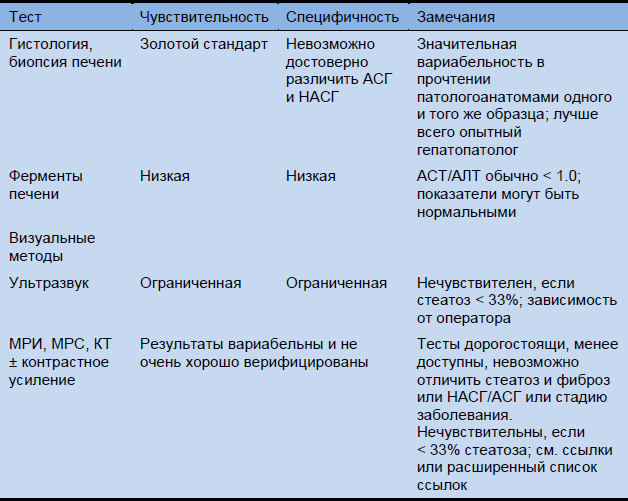
АЛТ, аланин аминотрансфераза; АСГ, алкогольный стеатогепатит; АСТ, аспартат аминотрансфераза; КТ, компьютерная томография; МРИ, магнитно-резонансное исследование; МРС, магнитно-резонансная спектроскопия; НАСГ, неалкогольный стеатогепатит.
4.5 Диагностическая стратегия для НАЖБП
Рис. 3 Алгоритм ведения НАЖБП. Основан на Rafiq and Younossi [10].
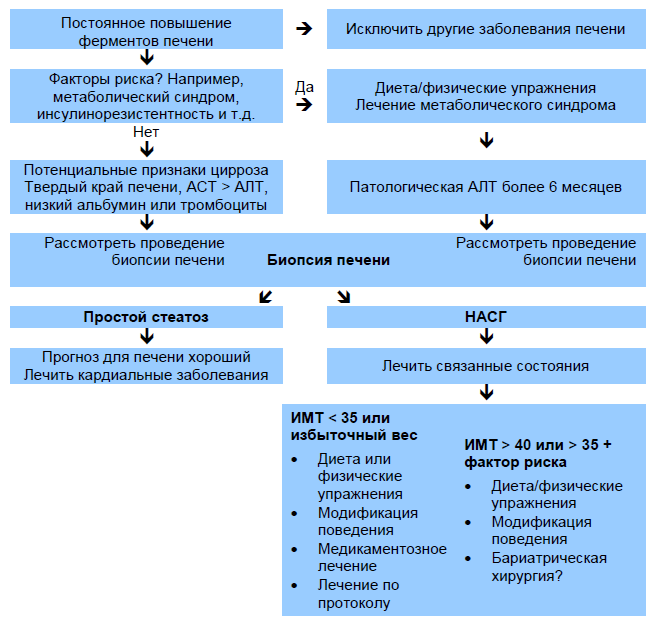
Исследование печеночных ферментов и ультразвук печени:
- У пациентов, обратившихся по поводу инсулинорезистентности/метаболического синдрома/диабета
Визуальные методы для оценки стеатоза:
- У пациентов с повышенными печеночными ферментами
Биопсия печени:
- Может быть показана, если имеется сильное подозрение на далеко зашедших фиброз, когда повышены ферменты печени и на ультразвуке определяется стеатоз.
- Определить тяжесть заболевания/фиброз, когда неинвазивные методы не дают результата.
- Показана пациентам с хроническим заболеванием печени (за исключением НАЖБП) и положительными результатами исследований метаболических факторов риска, инсулинорезистентности, и стеатозом при ультразвуке.
- Если повышен уровень ферритина при нормальном % насыщения трансферрином, должна быть исключена НАЖБП.
- Во время хирургических операций в других группах высокого риска –например, операции по поводу ожирения, холецистэктомия.
Ни один из неинвазивных методов не может дать результаты, позволяющие исключить другие возможно имеющиеся заболевания, или стадию заболевания в прогностических целях.
В конечном итого, НАЖБП/НАСГ – это диагноз исключения, и часто для подтверждения диагноза, стадии заболевания, дифференциальной диагностики и определения срочности агрессивной терапии, необходимо проведение биопсии печени.
Рис. 4 Алгоритм для биопсии печени у пациентов с подозрением на НАЖБП после исключения других болезней печени.
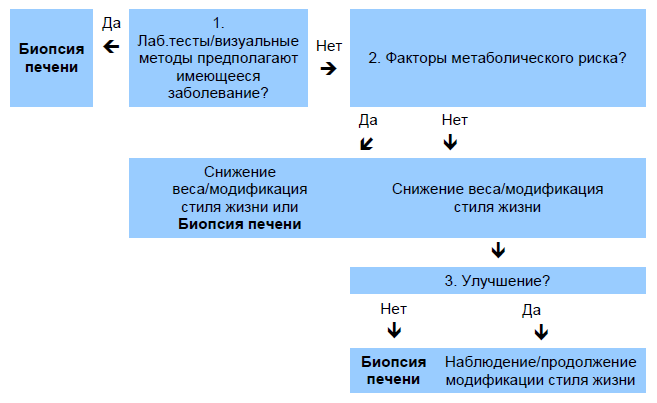
Рис. 5 Диагностические варианты для НАЖБП

АЛТ, аланин аминотрансфераза; AMA, антимитохондриальные антитела; АНА, антинуклеарные антитела; МАПП, микросомальные антитела к печени-почке; АГМ, антитела к гладкой мускулатуре; АСТ, аспартат аминотрансфераза; ИМТ, индекс массы тела; КТ, компьютерная томография; ГГТ, гамма-глютамилтрансфераза; HBsAg, поверхностный антиген гепатита В; HCV, вирус гепатита С; ФПП, функциональные пробы печени; ОТТГ, оральный тест толерантности к глюкозе.
4.6 Каскад — диагностические варианты у пациентов с подозрением на НАЖБП/НАСГ
Таблица 13 Диагностический каскад для обширных, средних и ограниченных ресурсов

АТ, антитело; HbA1c, гликозилированный гемоглобин; HBsAg, поверхностный антиген гепатита В; HCV, вирус гепатита С; HEV, вирус гепатита Е; МРИ, магнитно-резонансное исследование.

АТ, антитело; HbA1c, гликозилированный гемоглобин; HBsAg, поверхностный антиген гепатита В; HCV, вирус гепатита С; HEV, вирус гепатита Е.

5. Ведение
5.1 Рациональная терапия
Целями для терапии являются инсулинорезистентность и оксидативный стресс. Несмотря на то, что проводилась оценка нескольких вариантов терапии, ценность большинства из них остается неопределенной, или отмечается возвращение симптомов после отмены препаратов. Целями лечения НАСГ являются уменьшение гистологических признаков, улучшение инсулинорезистентности и уровня ферментов печени.
В настоящее время не существует одобренной, основанной на доказательствах, лекарственной терапии для НАЖБП/НАСГ. Изменения стиля жизни очень важны в любой попытке положительно повлиять на течение НАЖБП/НАСГ.
В отсутствии лечения, которое могло бы представлять собой стандарт, ведение НАСГ фокусируется на ассоциированных состояниях. Лечение НАСГ должно проводиться агрессивно для предотвращения прогрессирования в цирроз, поскольку такие пациенты часто не становятся кандидатами на трансплантацию печени из-за патологического ожирения, наличия сердечно-сосудистого заболевания, или других осложнений сопутствующих заболеваний.
Общая цель изменений стиля жизни – это снижение излишнего веса: даже постепенное снижение на 5–10% показывает улучшение гистологической картины и уровня ферментов, но не влияет на фиброз. Обычно оно наиболее успешно в комбинации с программой физических упражнений и прекращении сидячего образа жизни. Задача по снижению веса может потребовать аккуратного подхода к объяснению проблем, связанных с ожирением, представителям некоторых культур, в которых оно расценивается как показатель красоты/желаемости и/или достатка.
Перед лицом развития печеночной недостаточности вероятным выходом является трансплантация печени. Она необходимо примерно 30–40% пациентов с циррозом, связанным с НАСГ. Большинство программ отклоняет пациентов с повышенным ИМТ (который варьирует от > 35 до > 45, в зависимости от критериев локальной программы). НАСГ может рецидивировать или вновь развиться в пересаженной печени.
5.2 Варианты лечения НАСГ
Как подчеркивалось выше, изменения стиля жизни очень важны в любой попытке положительно повлиять на течение НАЖБП/НАСГ, а основанной на доказательствах, лекарственной терапии для НАЖБП/НАСГ в настоящее время не существует.
5.2.1 Лечение метаболических состояний
Рекомендован надлежащий контроль диабета, гиперлипидемии и кардиоваскулярных заболеваний. Исследования с аторвастатином и правастатином показали улучшение в гистологической картине у пациентов с НАСГ. Пациенты с НАЖБП и дислипидемией должны получать статины. Пациенты с сопутствующей болезнью печени, вероятнее всего не имеют дополнительного риска токсичности при приеме статинов. Случаи серьезной гепатотоксичности при лечении статинами редки.
5.2.2 Нормализация чувствительности к инсулину — снижение веса
- Диета: Необходимо стремиться к снижению веса на 5–10% и уменьшению калорий на 25% от нормальной диеты (приблизительно 2500 калорий в день) в зависимости от возраста и пола пациента. Диета с умеренным ограничением калорий с модифицированным подбором питательных макроэлементов показывает лучшие результаты по сравнению с очень низкокалорийной диетой. В беседах с пациентом должно уделяться внимание роли гипокалорийной диеты и советы по типу употребляемой пищи — избегать фруктозы и транс-жиров, в диете увеличивать количество омега-3/омега-6 полинасыщенных жирных кислот. У пациента соблюдение этих условий может вызывать затруднения, и многие пациенты после первичного снижения веса вновь его набирают.
- Физические упражнения: Должна быть рекомендована программа умеренных физических упражнений три – четыре раза в неделю для достижения частоты сердечных сокращений до 60–75% от возрастного максимума.
- Эффективность диетических и физических мероприятий должна оцениваться через 6 месяцев; если они оказались неэффективны, необходимо рассмотреть вопрос о назначении дополнительной медикаментозной терапии.
- Хирургия для снижения веса (бариатрия) может оказаться эффективной для пациентов с патологическим ожирением; тем не менее, она должна обсуждаться на ранних стадиях заболевания, так как большинство программ отклоняет такой метод лечения для пациентов уже имеющих цирроз печени. Ограниченные исследования показывают значительное улучшение заболевания печени, также как и других осложнений метаболического синдрома/инсулинорезистентности после успешной бариатрической операции.
- Лекарственные препараты, нацеленные на инсулинорезистентность, такие как тиазолидинедионы и метформин одобрены для лечения диабета, но не для НАЖБП/НАСГ, и должны расцениваться как экспериментальные (для дальнейшей информации и детальной дискуссии см. список ссылок ниже).
5.2.3 Антиоксиданты и антифибротические препараты
Антиоксиданты и антифибротические препараты, такие как витамин Е и пентоксифиллин, не были одобрены для лечения НАСГ/НАЖБП. Существующие по ним данные ограничены, а двойных слепых контролируемых исследований практически не проводилось. Все эти препараты считаются экспериментальными (для дальнейшей информации и детальной дискуссии см. список ссылок ниже).
5.3 Стратегия наблюдения
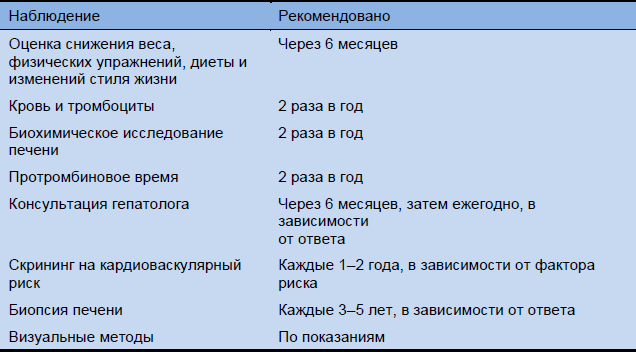
Прогрессирование и осложнения заболевания могут быть выявлены при динамическом наблюдении, как показано в Таблице 14.
Таблица 14 Исследования при наблюдении и время их проведения
5.4 Каскады — варианты терапии
Таблица 15 Каскады для терапии для обширных, средних и ограниченных ресурсов

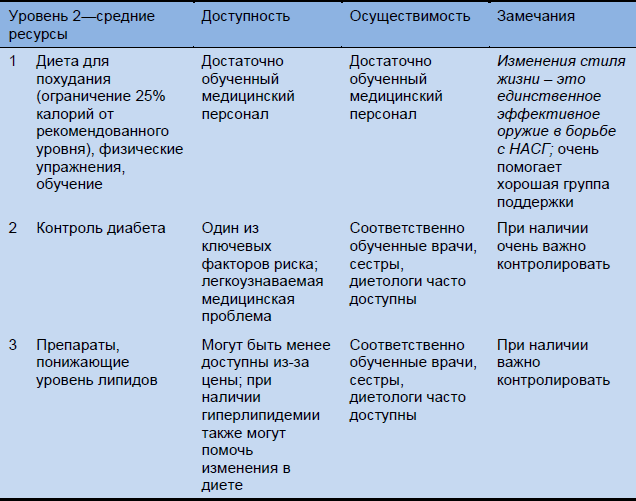
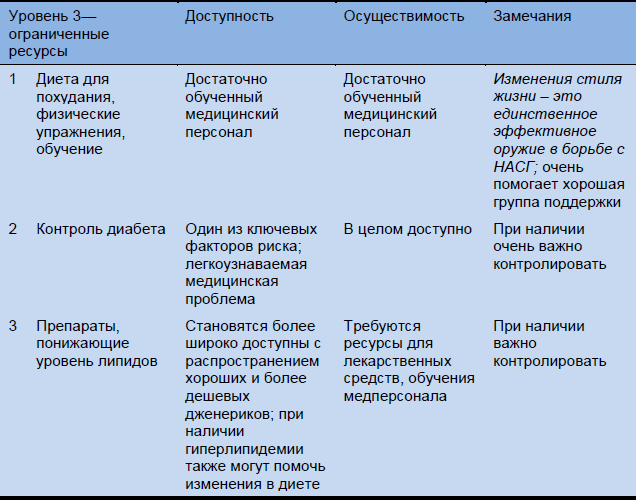
6. Заключение
- НАЖБП и НАСГ представляют собой большую проблему для мирового здравоохранения; пандемичны и одинаково затрагивают богатые и бедные страны.
- Нет достаточных доказательств для объяснения необходимости проведения скринирования на НАСГ и развившееся заболевание печени в общей популяции.
- Диагноз нужно исключить у всех пациентов, имеющих факторы риска развития НАСГ. Не у всех пациентов с факторами риска обязательно развивается НАЖБП или НАСГ, и не все пациенты с НАЖБП и НАСГ имеют стандартные факторы риска.
- Не каждый человек с жировой печенью нуждается в агрессивной терапии.
- Всем пациентам должны предписываться диета и физические упражнения.
- Биопсия печени должна проводиться пациентам с факторами риска НАСГ и/или других заболеваний печени.
- Пациентам с НАСГ или факторами риска НАСГ в первую очередь рекомендуется диета и физические упражнения. Таким пациентам может быть добавлен витамин Е или пентоксифиллин. Вопрос о применении экспериментальной терапии решается только при ведении пациента опытным врачом, и только тем больным, кто не смог добиться снижения веса на 5–10% более чем за 6 месяцев–1 год успешных изменений стиля жизни.
- Бариатрическая хирургия должна проводиться тем пациентам, у которых вышеперечисленные подходы оказались неэффективными. Операция должна быть проведена до того, как у пациента разовьется цирроз печени.
- Трансплантация печени успешна у больных, подпадающих под критерии печеночной недостаточности, однако, после трансплантации НАСГ может рецидивировать. Пациентам с патологическим ожирением операция, по всей вероятности, проводиться не будет.
- НАЖБП и НАСГ также становятся все более возрастающей серьезной проблемой у педиатрических пациентов, включая детей в возрасте до 10 лет.
- В конечном итоге, НАЖБП и НАСГ – это диагнозы исключения и требуют тщательного рассмотрения на предмет наличия других диагнозов. Как клиницист не может диагностировать НАСГ на основании одних только клинических симптомов, так и патологоанатом может только выявить гистологические признаки стеатогепатита, но не может достоверно определить их причину, алкогольную или неалкогольную.
Ссылки
Заявления о позиции и обзоры
Для создания официальных практических рекомендаций в настоящее время не достаточно основанных на доказательствах данных полноценных рандомизированных, контролируемых, двойных слепых исследований, как было указано выше, во Вступлении. Далее следует список избранных заявлений о позиции, обзоров и экспертных статей.
- Angulo P. Nonalcoholic fatty liver disease. N Engl J Med 2002;346:1221–31. PMID: 11961152.
- Angulo P. Diagnosing steatohepatitis and predicting liver-related mortality in patients with NAFLD: two distinct concepts. Hepatology 2011;53:1792–4. doi: 10.1002/hep.24403. PMID: 21557278.
- Brunt EM. Nonalcoholic steatohepatitis. Semin Liver Dis 2004;24:3–20. PMID: 15085483.
- Chalasani N, Younossi Z, Lavine JE, Diehl AM, Brunt EM, Cusi K, et al. The diagnosis and management of non-alcoholic fatty liver disease: Practice Guideline by the American Association for the Study of Liver Diseases, American College of Gastroenterology, and the American Gastroenterological Association. Hepatology 2012;55:2005–23. doi: 10.1002/hep.25762. PMID: 22488764
- Cheung O, Sanyal AJ. Recent advances in nonalcoholic fatty liver disease. Curr Opin Gastroenterol 2010;26:202–8. PMID: 20168226.
- Clark JM, Brancati FL, Diehl AM. Nonalcoholic fatty liver disease. Gastroenterology 2002;122:1649–57. PMID: 12016429.
- Dowman JK, Tomlinson JW, Newsome PN. Systematic review: the diagnosis and staging of non-alcoholic steatohepatitis. Aliment Pharmacol Ther 2011;33:525–40. doi:10.1111/j.1365- 2036-2010.04556.x. Epub 2010 Dec 29. PMID: 21198708.
- Fabbrini E, Sullivan S, Klein S. Obesity and nonalcoholic fatty liver disease: biochemical, metabolic, and clinical implications. Hepatology 2010;51:679–89. PMID: 20041406.
- Lancet 2011 Aug 27–Sept 2;378(9793): virtually this entire issue addresses the global obesity pandemic, with articles on world epidemiology, cultural and political costs, pathogenesis, therapy, and proposed approaches to the problem. A virtual primer on global obesity. Articles are detailed in the next section, under Epidemiology.
- Rafiq N, Younossi ZM. Nonalcoholic fatty liver disease: a practical approach to evaluation and management. Clin Liver Dis 2009;13:249–66. PMID: 19442917.
- Ratziu V, Bellentani S, Cortez-Pinto H, Day C, Marchesini G. A position statement on NAFLD/NASH based on the EASL 2009 special conference. J Hepatol 2010;53:372–84. Epub 2010 May 7. PMID: 20494470
- Sanyal AJ, Brunt EM, Kleiner DE, Kowdley KV, Chalasani N, Lavine JE, et al. Endpoints and clinical trial design for nonalcoholic steatohepatitis. Hepatology 2011;54:344–53. doi: 10.1002/hep.24376. PMID: 21520200.
- Torres DM, Harrison SA. Diagnosis and therapy of nonalcoholic steatohepatitis. Gastroenterology 2008;134:1682–98. PMID: 18471547.
- Vernon G, Baranova A, Younossi ZM. Systematic review: the epidemiology and natural history of non-alcoholic fatty liver disease and non-alcoholic steatohepatitis in adults. Aliment Pharmacol Ther 2011;24:274–85. doi: 10.1111/j.1365-2036.2011.04724.x. Epub 2011 May 30. PMID: 2162852.
- Vuppalachi R, Chalasani N. Nonalcoholic fatty liver disease and nonalcoholic steatohepatitis: selected practical issues in their evaluation and management. Hepatology 2009;49:306–17. PMID: 19065650.
Дальнейшее чтение
Для тех, кто желает получить дополнительную информацию и документацию по материалам, послужившим основой для данных практических рекомендаций, ниже предлагается список избранных ссылок по разделам: эпидемиология, педиатрическая эпидемиология, гистологический диагноз, неинвазивная диагностика, гепатит С и НАЖБП/НАСГ, патофизиология и лечение.
Эпидемиология
- Lancet 2011 Aug 27–Sept 2;378(9793).
- Editorial. Urgently needed: a framework convention for obesity control Lancet 2011;378:742.PMID: 21872732.
- Baur LA. Changing perceptions of obesity—recollections of a paediatrician. Lancet 2011;378:762–3. PMID: 21877330.
- Dietz WH. Reversing the tide of obesity. Lancet 2011;378:744–6. PMID: 21872735.
- Freudenberg N. The social science of obesity. Lancet 2011;378:760.
- Gortmaker SL, Swinburn BA, Levy D, Carter R, Mabry PL, Finegood DT, et al. Changing the future of obesity: science, policy, and action. Lancet 2011;378:838–47. PMID: 21872752.
- Hall KD, Sacks G, Chandramohan D, Chow CC, Wang YC, Gortmaker SL, et al. Quantification of the effect of energy imbalance on bodyweight. Lancet 2011;378:826–37. PMID: 21872751.
- King D. The future challenge of obesity. Lancet 2011;378:743–4. PMID: 21872734.
- Mozaffarian D. Diets from around the world—quality not quantity. Lancet 2011;378:759.
- Pincock S. Boyd Swinburn: combating obesity at the community level. Lancet 2011;378:761. PMID: 21872738.
- Rutter H. Where next for obesity? Lancet 2011;378:746–7. PMID: 21872736.
- Swinburn BA, Sacks G, Hall KD, McPherson K, Finegood DT, Moodie ML, et al. The global obesity pandemic: shaped by global drivers and local environments. Lancet 2011;378:804–14.
- Wang YC, McPherson K, Marsh T, Gortmaker SL, Brown M. Health and economic burden of the projected obesity trends in the USA and the UK. Lancet 2011;378:815–25. PMID: 21872750.
- Adams LA. Mortality in nonalcoholic fatty liver disease: clues from the Cremona study. Hepatology 2011;54:6–8. doi: 10.1002/hep.24445. PMID: 21618568.
- Centers for Disease Control and Prevention. 1990–2010 changes of percentage of obese adults in the USA (BMI > 30). Available at: www.cdc.gov/obesity/data/trends.html.
- Danaei G, Finucane MM, Lu Y, Singh GM, Cowan MJ, Paciorek CJ, et al. National, regional, and global trends in fasting plasma glucose and diabetes prevalence since 1980: systematic analysis of health examination surveys and epidemiological studies with 370 country-years and 2.7 million participants. Lancet 2011;378:31–40. Epub 2011 Jun 24. PMID: 21705069.
- Gastaldelli A, Kozakova M, Højlund K, Flyvbjerg A, Favuzzi A, Mitrakou A, et al. Fatty liver is associated with insulin resistance, risk of coronary heart disease, and early atherosclerosis in a large European population. Hepatology 2009;49:1537–44. PMID: 19291789.
- Gu D, Reynolds K, Wu X, Chen J, Duan X, Reynolds RF, et al. Prevalence of the metabolic syndrome and overweight among adults in China. Lancet 2005;365:1398–405.
- Ludwig DS, Currie J. The association between pregnancy weight gain and birthweight: a withinfamily comparison. Lancet 2010;376:984–90. Epub 2010 Aug 4. PMID: 20691469.
- Passas G, Akhtar T, Gergen P, Hadden WC, Kahn AQ. Health status of the Pakistani population: a health profile and comparison with the United States. Am J Public Health 2001;91:93–8.
- Williams CD, Stengel J, Asike MI, Torres DM, Shaw J, Contreras M, et al. Prevalence of nonalcoholic fatty liver disease and nonalcoholic steatohepatitis among a largely middle-aged population utilizing ultrasound and liver biopsy: a prospective study. Gastroenterology 2011;140:124–31. Epub 2010 Sep 19. PMID: 20858492.
- World Health Organization. Global health risks: mortality and burden of disease attributable to selected major risks. Geneva: World Health Organization, 2009; Overweight and obesity—summary of prevalence by region. Geneva: World Health Organization, 2004. Available at: www.who.int/evidence/bod and www.who.int/healthinfo/global_burden_disease/risk_factors/en/index.html.
- Younossi ZM, Stepanova M, Afendy M, Fang Y, Younossi Y, Mir H, et al. Changes in the prevalence of the most common causes of chronic liver diseases in the United States from 1988 to 2008. Clin Gastroenterol Hepatol 2011;9:524–530.e1; quiz e60. Epub 2011 Mar 25. PMID:21440669.
Педиатрическая эпидемиология
- Alkhouri N, Carter-Kent C, Lopez R, Rosenberg WM, Pinzani M, Bedogni G, et al. A combination of the pediatric NAFLD fibrosis index and enhanced liver fibrosis test identifies children with fibrosis. Clin Gastroenterol Hepatol 2011;9:150–5. Epub 2010 Oct 1. PMID: 20888433.
- Galal OM. The nutrition transition in Egypt: obesity, undernutrition and the food consumption context. Public Health Nutr 2002;5:141–8. Review. PMID: 12027277.
- Kerkar N. Non-alcoholic steatohepatitis in children. Pediatr Transplant 2004;8:613–8. PMID: 15598336.
- Mathur P, Das MK, Arora NK. Non-alcoholic fatty liver disease and childhood obesity. Indian J Pediatr 2007;74:401–7. PMID: 17476088.
- Salazar-Martinez E, Allen B, Fernandez-Ortega C, Torres-Mejia G, Galal O, Lazcano-Ponce E. Overweight and obesity status among adolescents from Mexico and Egypt. Arch Med Res 2006;37:535–42. PMID: 16624655.
Гистологический диагноз
- Angulo P. Long-term mortality in nonalcoholic fatty liver disease: is liver histology of any prognostic significance? Hepatology 2010;51:373–5. Erratum in: Hepatology 2010 May;51(5):1868. PMID: 20101746.
- Brunt EM, Tiniakos DG. Histopathology of nonalcoholic fatty liver disease. World J Gastroenterol 2010;16:5286–96. Review. PMID: 21072891.
- Brunt EM, Janney CG, Di Bisceglie AM, Neuschwander-Tetri BA, Bacon BR. Nonalcoholic steatohepatitis: a proposal for grading and staging the histological lesions. Am J Gastroenterol 1999;94:2467–74. PMID: 10484010.
- Kleiner DE, Brunt EM, Van Natta M, Behling C, Contos MJ, Cummings OW, et al. Design and validation of a histological scoring system for nonalcoholic fatty liver disease. Hepatology 2005;41:1313–21. PMID: 15915461.
- Tiniakos DG. Nonalcoholic fatty liver disease/nonalcoholic steatohepatitis: histological diagnostic criteria and scoring systems. Eur J Gastroenterol Hepatol 2010;22:643–50. PMID: 19478676.
- Younossi ZM, Stepanova M, Rafiq N, Makhlouf H, Younoszai Z, Agrawal R, et al. Pathologic criteria for nonalcoholic steatohepatitis: interprotocol agreement and ability to predict liverrelated mortality. Hepatology 2011;53:737–45. doi: 10.1002/hep.24131. Epub 2011 Feb 11. PMID: 21360720.
Неинвазивная диагностика
- Angulo P, Hui JM, Marchesini G, Bugianesi E, George J, Farrell GC, et al. The NAFLD fibrosis score: a noninvasive system that identifies liver fibrosis in patients with NAFLD. Hepatology 2007;45:846–54. PMID: 17393509.
- Babor TF, Higgins-Biddle JC, Saunders JB, Monteiro MG. The alcohol use disorders identification test: guidelines for use in primary care. 2nd ed. Geneva: World Health Organization, 2001.
- Baranova A, Younossi ZM. The future is around the corner: noninvasive diagnosis of progressive nonalcoholic steatohepatitis. Hepatology 2008;47:373–5. PMID: 18220279.
- Bedogni G, Bellentani S, Miglioli L, Masutti F, Passalacqua M, Castiglione A, et al. The Fatty Liver Index: a simple and accurate predictor of hepatic steatosis in the general population. BMC Gastroenterol 2006;6:33. PMID: 17081293.
- Calori G, Lattuada G, Ragogna F, Garancini MP, Crosignani P, Villa M, et al. Fatty liver index and mortality: the Cremona study in the 15th year of follow-up. Hepatology 2011;54:145–52. doi: 10.1002/hep.24356. PMID: 21488080.
- Campos GM, Bambha K, Vittinghoff E, Rabl C, Posselt AM, Ciovica R, et al. A clinical scoring system for predicting nonalcoholic steatohepatitis in morbidly obese patients. Hepatology 2008;47:1916–23. PMID: 18433022.
- Chalasani N. Nonalcoholic fatty liver disease liver fat score and fat equation to predict and quantitate hepatic steatosis: promising but not prime time! Gastroenterology 2009;137:772–5. Epub 2009 Jul 26. PMID: 19638269.
- Cho CS, Curran S, Schwartz LH, Kooby DA, Klimstra DS, Shia J, et al. Preoperative radiographic assessment of hepatic steatosis with histologic correlation. J Am Coll Surg 2008;206:480–8. Epub 2007 Nov 26. PMID: 18308219.
- Hernaez R, Lazo M, Bonekamp S, Kamel I, Brancati FL, Guallar E, et al. Diagnostic accuracy and reliability of ultrasonography for the detection of fatty liver: A meta-analysis. Hepatology 2011;54:1082–9. doi: 10.1002/hep.24452. PMID: 21618575.
- Hettihawa LM, Palangasinghe S, Jayasinghe SS, Gunasekara SW, Weerarathna TP. Comparison of insulin resistance by indirect methods—HOMA, QUICKI and McAuley—with fasting insulin in patients with type 2 diabetes in Galle, Sri Lanka: a pilot study. Online J Health Allied Sci 2006;1:2. Available at: http://www.ojhas.org/issue17/2006-1-2.htm.
- Hrebícek J, Janout V, Malincíková J, Horáková D, Cízek L. Detection of insulin resistance by simple quantitative insulin sensitivity check index QUICKI for epidemiological assessment and prevention. J Clin Endocrinol Metab 2002;87:144–7. PMID: 11788638.
- Imbert-Bismut F, Naveau S, Morra R, Munteanu M, Ratziu V, Abella A, et al. The diagnostic value of combining carbohydrate-deficient transferrin, fibrosis, and steatosis biomarkers for the prediction of excessive alcohol consumption. Eur J Gastroenterol Hepatol 2009;21:18–27. PMID: 19011575.
- Katz A, Nambi SS, Mather K, Baron AD, Follmann DA, Sullivan G, et al. Quantitative insulin sensitivity check index: a simple, accurate method for assessing insulin sensitivity in humans. J Clin Endocrinol Metab 2000;85:2402–10. PMID: 10902758.
- Keskin M, Kurtoglu S, Kendirci M, Atabek ME, Yazici C. Homeostasis model assessment is more reliable than the fasting glucose/insulin ratio and quantitative insulin sensitivity check index for assessing insulin resistance among obese children and adolescents. Pediatrics 2005;115:e500–3. Epub 2005 Mar 1. PMID: 15741351.
- Kotronen A, Peltonen M, Hakkarainen A, Sevastianova K, Bergholm R, Johansson LM, et al. Prediction of non-alcoholic fatty liver disease and liver fat using metabolic and genetic factors. Gastroenterology 2009;137:865–72. Epub 2009 Jun 12. PMID: 19524579.
- Matthews DR, Hosker JP, Rudenski AS, Naylor BA, Treacher DF, Turner RC. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia 1985;28:412–9. PMID: 3899825.
- Poynard T, Ratziu V, Naveau S, Thabut D, Charlotte F, Messous D, et al. The diagnostic value of biomarkers (SteatoTest) for the prediction of liver steatosis. Comp Hepatol 2005;4:10. PMID: 16375767.
- Saadeh S, Younossi ZM, Remer EM, Gramlich T, Ong JP, Hurley M, et al. The utility of radiological imaging in nonalcoholic fatty liver disease. Gastroenterology 2002;123:745–50. PMID: 12198701.
- Stern SE, Williams K, Ferrannini E, DeFronzo RA, Bogardus C, Stern MP. Identification of individuals with insulin resistance using routine clinical measurements. Diabetes 2005;54:333–9. PMID: 15677489.
- Thabut D, Naveau S, Charlotte F, Massard J, Ratziu V, Imbert-Bismut F, et al. The diagnostic value of biomarkers (AshTest) for the prediction of alcoholic steato-hepatitis in patients with chronic alcoholic liver disease. J Hepatol 2006;44:1175–85. Epub 2006 Mar 13. PMID: 16580087.
- Yajima Y, Ohta K, Narui T, Abe R, Suzuki H, Ohtsuki M. Ultrasonographic diagnosis of fatty liver: significance of the liver–kidney contrast. Tohoku J Exp Med 1983;139:43–50. PMID: 6220488.
Гепатит С и НАЖБП/НАСГ
- Bugianesi E, Marchesini G, Gentilcore E, Cua IH, Vanni E, Rizzetto M, et al. Fibrosis in genotype 3 chronic hepatitis C and nonalcoholic fatty liver disease: role of insulin resistance and hepatic steatosis. Hepatology 2006;44:1648–55. PMID: 17133473.
- Charlton MR, Pockros PJ, Harrison SA. Impact of obesity on treatment of chronic hepatitis C. Hepatology 2006;43:1177–86. PMID: 16729327.
- Everhart JE, Lok AS, Kim HY, Morgan TR, Lindsay KL, Chung RT, et al. Weight-related effects on disease progression in the hepatitis C antiviral long-term treatment against cirrhosis trial. Gastroenterology 2009;137:549–57. Epub 2009 May 13. PMID: 19445938.
- Koike K. Hepatitis C as a metabolic disease: Implication for the pathogenesis of NASH. Hepatol Res 2005;33:145–50. Epub 2005 Oct 3. PMID: 16202646.
- Negro F, Clément S. Impact of obesity, steatosis and insulin resistance on progression and response to therapy of hepatitis C. J Viral Hepat 2009;16:681–8. Epub 2009 Sep 1. PMID: 19732324.
- Popkin BM. Is the obesity epidemic a national security issue around the globe? Curr Opin Endocrinol Diabetes Obes 2001;18:328–31. PMID: 21543976.
- Powell EE, Jonsson JR, Clouston AD. Metabolic factors and non-alcoholic fatty liver disease as co-factors in other liver diseases. Dig Dis 2010;28:186–91. Epub 2010 May 7. PMID: 20460909.
- Sanyal AJ, Banas C, Sargeant C, Luketic VA, Sterling RK, Stravitz RT, et al. Similarities and differences in outcomes of cirrhosis due to nonalcoholic steatohepatitis and hepatitis C. Hepatology 2006;43:682–9. PMID: 16502396.
- Targher G, Day CP, Bonora E. Risk of cardiovascular disease in patients with nonalcoholic fatty liver disease. N Engl J Med 2010;363:1341–50. PMID: 20879883.
Патофизиология
- Ascha MS, Hanouneh IA, Lopez R, Tamimi TA, Feldstein AF, Zein NN. The incidence and risk factors of hepatocellular carcinoma in patients with nonalcoholic steatohepatitis. Hepatology 2010;51:1972–8. PMID: 20209604.
- de Alwis NM, Day CP. Non-alcoholic fatty liver disease: the mist gradually clears. J Hepatol 2008;48(Suppl 1):S104–12. Epub 2008 Feb 4. PMID: 18304679.
- Lim JS, Mietus-Snyder M, Valente A, Schwarz JM, Lustig RH. The role of fructose in the pathogenesis of NAFLD and the metabolic syndrome. Nat Rev Gastroenterol Hepatol 2010;7:251–64. Epub 2010 Apr 6. PMID: 20368739.
- Neuschwander-Tetri BA. Evolving pathophysiologic concepts in nonalcoholic steatohepatitis. Am J Gastroenterol 2001;96:2813–4. PMID: 11693313.
- Polyzos SA, Kountouras J, Zavos C. The multi-hit process and the antagonistic role of tumor necrosis factor-alpha and adiponectin in non alcoholic fatty liver disease. Hippokratia 2009;13:127. PMID:19561788.
- Zein CO, Unalp A, Colvin R, Liu YC, McCullough AJ; Nonalcoholic Steatohepatitis Clinical Research Network. Smoking and severity of hepatic fibrosis in nonalcoholic fatty liver disease. J Hepatol 2011;54:753–9. Epub 2010 Sep 22. PMID: 21126792.
Лечение
- Abdelmalek MF, Suzuki A, Guy C, Unalp-Arida A, Colvin R, Johnson RJ, et al. Increased fructose consumption is associated with fibrosis severity in patients with nonalcoholic fatty liver disease. Hepatology 2010;51:1961–71. PMID: 20301112.
- Brunt EM, Kleiner DE, Wilson LA, Belt P, Neuschwander-Tetri BA; NASH Clinical Research Network (CRN). Nonalcoholic fatty liver disease (NAFLD) activity score and the histopathologic diagnosis in NAFLD: distinct clinicopathologic meanings. Hepatology 2011;53:810–20. doi: 10.1002/hep.24127. Epub 2011 Feb 11. PMID: 21319198
- Bugianesi E, Gentilcore E, Manini R, Natale S, Vanni E, Villanova N, et al. A randomized controlled trial of metformin versus vitamin E or prescriptive diet in nonalcoholic fatty liver disease. Am J Gastroenterol 2005;100:1082–90. PMID: 15842582.
- Charlton MR, Burns JM, Pedersen RA, Watt KD, Heimbach JK, Dierkhising RA. Frequency and outcomes of liver transplantation for nonalcoholic steatohepatitis in the United States. Gastroenterology 2011;141:1249–53. Epub 2011 Jul 2. PMID: 21726509.
- Chavez-Tapia NC, Tellez-Avila FL, Barrientos-Gutierrez T, Mendez-Sanchez N, Lizardi- Cervera J, Uribe M. Bariatric surgery for non-alcoholic steatohepatitis in obese patients. Cochrane Database Syst Rev 2010;(1):CD007340. PMID: 20091629.
- Dunn W, Xu R, Schwimmer JB. Modest wine drinking and decreased prevalence of suspected nonalcoholic fatty liver disease. Hepatology 2008;47:1947–54. PMID: 18454505.
- Geier A. Shedding new light on vitamin D and fatty liver disease. J Hepatol 2011;55:273–5. Epub 2011 Jan 12. PMID: 21236303.
- Georgescu EF. Angiotensin receptor blockers in the treatment of NASH/NAFLD: could they be a first-class option? Adv Ther 2008;25:1141–74. PMID: 18972077.
- Henriksen JH, Ring-Larsen H. Rosiglitazone: possible complications and treatment of nonalcoholic steatohepatitis (NASH). J Hepatol 2008;48:174–6. Epub 2007 Nov 5. PMID: 18022724.
- Mummadi RR, Kasturi KS, Chennareddygari S, Sood GK. Effect of bariatric surgery on nonalcoholic fatty liver disease: systematic review and meta-analysis. Clin Gastroenterol Hepatol 2008;6:1396–402. Epub 2008 Aug 19. PMID: 18986848.
- Nakano T, Cheng YF, Lai CY, Hsu LW, Chang YC, Deng JY, et al. Impact of artificial sunlight therapy on the progress of non-alcoholic fatty liver disease in rats. J Hepatol 2011;55:415–25. Epub 2010 Dec 22. PMID: 21184788
- Neuschwander-Tetri BA. NASH: Thiazolidinediones for NASH—one pill doesn’t fix everything. Nat Rev Gastroenterol Hepatol 2010;7:243–4. PMID: 20442730.
- Promrat K, Kleiner DE, Niemeier HM, Jackvony E, Kearns M, Wands JR, et al. Randomized controlled trial testing the effects of weight loss on nonalcoholic steatohepatitis. Hepatology 2010;51:121–9. PMID: 19827166.
- Ratziu V, Giral P, Jacqueminet S, Charlotte F, Hartemann-Heutier A, Serfaty L, et al. Rosiglitazone for nonalcoholic steatohepatitis: one-year results of the randomized placebocontrolled Fatty Liver Improvement with Rosiglitazone Therapy (FLIRT) Trial. Gastroenterology 2008;135:100–10. Epub 2008 Apr 8. PMID: 18503774
- Sanyal AJ, Chalasani N, Kowdley KV, McCullough A, Diehl AM, Bass NM, et al. Pioglitazone, vitamine E, or placebo for nonalcoholic steatohepatitis. N Engl J Med 2010;362:1675–85. Epub 2010 Apr 28. PMID: 20427778.
- Suzuki A, Lindor K, St. Saver J, Lymp J, Mendes F, Muto A, et al. Effect of changes on body weight and lifestyle in nonalcoholic fatty liver disease. J Hepatol 2005;43:1060–6. Epub 2005 Jul 11. PMID: 16140415.
- Zein CO, Yerian LM, Gogate P, Lopez R, Kirwan JP, Feldstein AE, et al. Pentoxifylline improves nonalcoholic steatohepatitis: a randomized placebo-controlled trial. Hepatology 2011;54:1610–9. doi: 10.1002/hep.24544. Epub 2011 Aug 24. PMID: 21748765.
- Zelber-Sagi S, Nitzan-Kaluski D, Goldsmith R, Webb M, Zvibel I, Goldiner I, et al. Role of leisure-time physical activity in nonalcoholic fatty liver disease: a population-based study. Hepatology 2008;48:1791–8. PMID: 18972405.




























