1. Общие аспекты
1.1 Определения
Индекс массы тела (ИМТ): вес (в килограммах) разделить на квадрат роста (в метрах).
Определение Международной Рабочей Группы по Ожирению (IOTF) (основываясь на данных по людям европейского происхождения с
«западным» образом жизни) устанавливает предельные значения в 25 кг/м2 для избыточного веса у взрослых и 30 кг/м2 для ожирения. Считается, что эти значения ИМТ имеют большее международное обоснование, чем какие-
либо другие.
Диапазон значений ИМТ у детей и подростков обусловлен нормальными различиями в количестве жировой ткани у мальчиков и девочек и различиями в зависимости от возраста.
Определение Центров Контроля за Болезнями и Профилактике США (CDC):
— ИМТ ≥ 95-ому процентилю для данного возраста = “избыточный вес”
— ИМТ между 85-ым и 95-ым процентилями для данного возраста = “риск избыточного веса”
Классификация Европейской Группы по Детскому Ожирению:
— ИМТ ≥ 85-ому процентилю для данного возраста = “избыточный вес”
— ИМТ ≥ 95-ому процентилю для данного возраста = “ожирение”
1.2 Ключевые моменты ведения
• Первый шаг – это диета и модификация стиля жизни, с применением лекарственных средств или без них; при отсутствии эффекта, решение вопроса о хирургическом вмешательстве.
• Первый шаг в лечении – это основа для последующих шагов, и он включает в себя диету, более подвижный образ жизни, физические упражнения и поведенческую модификацию. Если потеря веса в 5%-10% не достигнута в течение 6 месяцев, следующим шагом становится то же самое базовое лечение в сочетании с медикаментозным. Последним шагом служит также диета, более подвижный образ жизни, физические упражнения и поведенческая модификация, но уже в комбинации с бариатрической хирургией.
• Ожирение требует длительного лечения, и важно, чтобы ведение пациента проводилось мультидисциплинарно с участием терапевтов, специалистов (интернистов), диетологов, хирургов, психологов и физиотерапевтов.
• Образование и информация для детей может послужить самым лучшим и недорогим способом контроля над ожирением в долгосрочной перспективе.
1.3 Глобальная картина
Ниже приведенные карты показывают процентаж ожирения у взрослых и детей во всем мире. Статистику для каждой страны можно увидеть, посетив веб-сайт Международной Ассоциации по Изучению Ожирения
(http://www.iaso.org/publications/world-map-obesity/), и удерживая курсор мыши над любой страной.
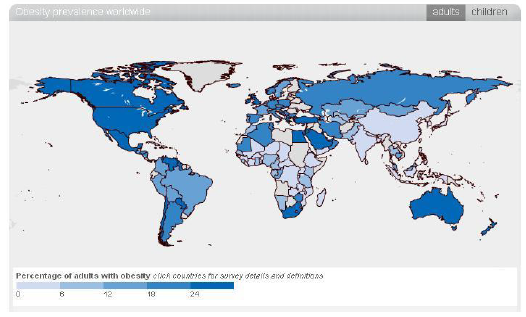
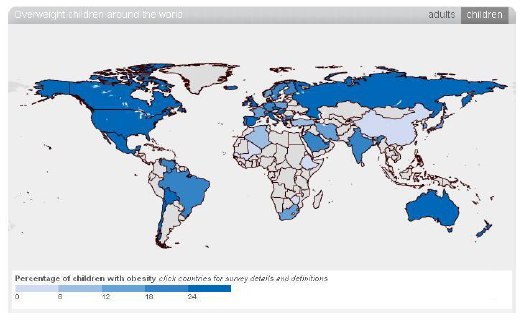
1.3.1 Эпидемиология
Таблица 1 Глобальная эпидемиология, 2005–2015

1.3.2 Распространенность ожирения у пожилых людей
Распространенность ожирения прогрессирующе увеличивается, в том числе среди пожилых людей. На основании Исследования Национального Здоровья (NHES) I и Исследования Национального Здоровья и Питания (NHANES) I–III была сделана оценка того, что распространенность ожирения (ИМТ ≥ 30 кг/м2) у пожилых американцев 60 лет и старше увеличилась с 23.6% в 1990 г. и 32.0% в 2000 г. до 37.4% в 2010 г. (варьируя от 33.6% в лучшем случае, при наименьшем повышении распространенности в 0.1%, до 39.6% в худшем случае, при продолжающемся увеличении в 7%). Это подчеркивает увеличение количества пожилых людей с ожирением с 9.9 миллионов (1990) и 14.6 миллионов (2000) до 20.9 миллионов в 2010 (диапазон 18.0–22.2 миллиона). В настоящий момент не понятно, сохранится ли данная тенденция.
Увеличение распространенности ожирения в домах престарелых также представляет собой растущую проблему. Почти 30% домов престарелых в США сообщают о 15–20% своих пациентов с ожирением. Доказательства позволяют предположить, что ожирение и увеличение веса повышают относительный риск попадания в дома престарелых пожилых людей, проживающих у себя дома. Для лиц в возрасте 65–74 лет, риск попадания в дом престарелых увеличился на 31%. Лица с избыточным весом и испытывающие весовую нагрузку имеют в 2.13 раза большую вероятность попасть в дом престарелых.
В Европе распространенность ожирения возрастает с возрастом, пик приходится на 60 лет. В более пожилых группах вес тела изменяется мало и затем начинает снижаться. Тем не менее, настоящие долговременные тенденции указывают на возрастание распространенности ожирения.
Рис. 1 Показатели индекса массы тела (ИМТ) по странам: процентаж взрослых с нормальным ИМТ
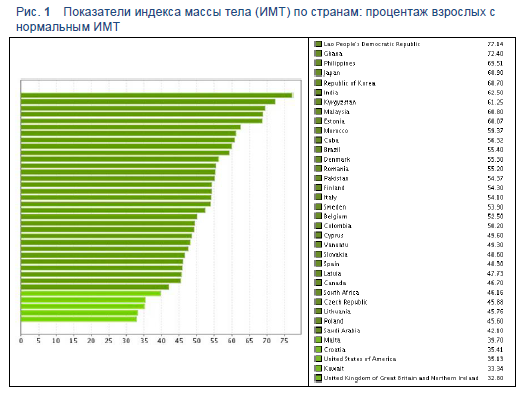
1.3.3 Проблема в развивающихся странах?
Ранее считавшиеся проблемой только богатых стран, избыточный вес и ожирение, в настоящее время, согласно данным ВОЗ, активно распространяются в странах с низким и средним доходом, особенно в городах.
В развивающихся странах распространенность хронических или неинфекционных заболеваний (таких как гипертензия, диабет, кардиоваскулярная болезнь) растет значительно быстрее, чем в индустриальном мире. Хотя проблема с детской мальнутрицией далеко не решена, новая пандемия ожирения и сопровождающих его неинфекционных заболеваний бросает вызов таким организациям как ВОЗ.
Несмотря на то, что хронические болезни представляют собой растущую проблему для стран с низким или средним доходом, по этим странам доступны лишь ограниченные данные, и развивающийся мир в значительной степени игнорируется в стратегии здравоохранения.
В недавно опубликованном системном обзоре самая высокая распространенность детского избыточного веса выявлена в Восточной Европе и на Ближнем Востоке, в то время как в Индии и Шри Ланке отмечается самая низкая. Исследования в развивающихся странах показали значительное распространение метаболического синдрома у подростков. Также эти страны стоят перед лицом возрастающей частоты случаев детского ожирения и метаболического синдрома. В ближайшее время это, вероятнее всего, ляжет тяжелым бременем на социоэкономику и здравоохранение беднейших стран.
ВОЗ предупреждает, что прогнозируемое количество новых случаев диабета достигнет сотен миллионов в следующие два десятилетия.
Процесс глобализации может усугубить неравное диетическое развитие между богатыми и бедными: в то время как группы населения с высоким доходом наслаждаются преимуществами более динамичного рынка, группы с низким доходом могут ощутить конвергенцию к плохому питанию. Многие развивающиеся страны находятся в фазе «перехода питания», очевидной в свете быстро растущего распространения ожирения и хронических заболеваний, связанных с диетой, по всему миру. Хотя развивающиеся страны все еще борются с мальнутрицией и дефицитом микроэлементов, потребление богатой жирами и сахарами пищи в этих странах возрастает. Такой переход уходит корнями в процесс глобализации, который влияет на природу систем сельского хозяйства и производство продуктов питания, меняя качество, тип, стоимость и привлекательность пищи, доступной для потребления. Интеграция во всемирный рынок влияет на специфические диетические схемы, особенно в странах со средним доходом. Как результат:
Большее потребление растительного масла, ставшее возможным за счет сельскохозяйственного производства и торговой политики
Большее потребление высоко обработанной пищи, чему способствовали прямые иностранные инвестиции и глобальный рынок продуктов питания
Некоторые из структурных причин ожирения и хронических заболеваний, связанных с диетой, могут быть решены с помощью глобальной политики в сфере питания и здравоохранения – особенно в группах людей с низким социоэкономическим статусом.
В соответствии с данными ВОЗ, многие страны с низким и средним уровнем доходов сейчас столкнулись с «двойной нагрузкой» заболевания:
Все еще борясь с инфекционными болезнями и недостаточным питанием, в то же самое время в них наблюдается быстрое появление таких факторов риска развития хронических заболеваний как ожирение и избыточный вес.
Недостаточность питания и ожирение сейчас можно обнаружить существующими бок о бок в одной и той же стране, одно и том же городе и даже в одной и той же семье.
Такая двойная нагрузка вызвана неадекватным питанием в пренатальный период, в младенчестве и детстве, за которым следует потребление жирной, энергетически насыщенной пищи, бедной микроэлементами, при недостатке физической активности.
2. Ведение
2.1 Ведение ожирения
Обеспечить оптимальной медицинской помощью пациентов с ожирением:
— Обучение персонала уважению к пациентам.
— Предложить пациентам с ожирением тот же уровень медицинской помощи, как и всем остальным больным, обеспечить общие
профилактические услуги и наблюдение, лечение имеющихся медицинских состояний.
Поощрять здоровое поведение и самовосприятие, даже при отсутствии снижения веса:
— Фиксировать вес без комментариев.
— Спросить пациента, желает ли он обсудить свой вес или здоровье.
— Выявить наличие психологических барьеров у медперсонала – например, считают ли они, что ожирение в основном связано с отсутствием у пациента силы воли.
Определить класс ожирения — уровень избыточного веса:
— Оценить общую полноту и центральное ожирение.
— Рассчитать ИМТ и измерить объем талии.
Оценить сопутствующие заболевания и статус риска.
Показано ли снижение веса?
— Предотвратить (дальнейшую) прибавку в весе.
— Предотвратить осложнения ожирения.
— Целью является благотворное воздействие на сопутствующие состояния, связанные с ожирением с помощью снижения избыточного веса, установление нижнего уровня веса тела и контроль за связанными факторами риска.
— Каково рекомендуемое минимальное снижение веса?
— Оценить ожидания пациента.
Оценка готовности пациента:
— Причины и мотивация для снижения веса.
— Предыдущие попытки снижения веса.
— Ожидаемая поддержка со стороны семьи и друзей.
— Понимание риска и пользы.
— Отношение к физической активности.
— Наличие времени.
— Потенциальные барьеры для адаптации пациента к изменениям.
— Обсудить предпочтения пациента в диете и физической активности.
Решить вопрос о лучшем лечении или комбинации методов:
— Какая диета должна быть рекомендована?
— Обсудить цель физической активности.
Является ли пациент кандидатом на хирургическое лечение?
— ИМТ 40 или выше.
— ИМТ 35 или выше, с сопутствующими заболеваниями.
— Тяжелое апноэ во сне.
— Кардиомиопатия, связанная с ожирением.
— Тяжелый сахарный диабет.
— Тяжелое заболевание суставов.
— Неудача медицинского контроля над весом. У пациента ранее были попытки снижения веса.
— Отсутствие медицинских или психологических противопоказаний.
— Отсутствие риска, или приемлемого риска, для хирургического лечения.
— Пациент должен получить исчерпывающую информацию о предполагаемых рисках и результатах операции, понимать процедуру и ее риски, быть сильно мотивированным на согласие с послеоперационным режимом.
— Терапевтическая и хирургическая помощь должна оказываться мультидисциплинарной группой с опытом бариатрической хирургии и последующего наблюдения.
Внимание: Разные страны используют различные показатели ИМТ как показание к хирургии: в США - 35 и 30; в континентальной Европе - 40 и 35. Практические рекомендации Великобритании, опубликованные Национальным Институтом Здоровья и Клинического Мастерства (NICE), очень консервативны, с ИМТ > 50 как показанием для операции.
Рассмотреть назначение орлистата для снижения веса:
— Комбинировать с ежедневным приемом мультивитаминов (из-за возможного невсасывания жирорастворимых витаминов). Информировать пациента о возможных побочных эффектах. Существует две формы: Орлистат 3 × 120 мг (Ксеникал или Зерукал) или 3 × 60 мг ежедневно.
Ведение сопутствующих состояний:
— Гипертензия: снизить повышенное артериальное давление.
— Диабет 2 типа: снизить повышенный уровень глюкозы в крови
Дислипидемия:
— Снизить повышенные уровни общего холестерина, холестерина липопротеинов низкой плотности (ЛПНП) и триглицеридов.
— Повышать уровень холестерина липопротеинов высокой плотности
(ЛПВП), поощряя физические нагрузки.
Обсудить стратегии по поддержанию веса.
Поощрять пациента в установлении реалистичных целей.
Ведение записей показало себя как самая удачная поведенческая техника для снижения веса и его поддерживания. Пациент должен:
— Записывать приемы пищи и затраты энергии.
— Записывать вес тела (минимум раз в неделю).
Соблюдать бедную жирами и богатую клетчаткой диету. Рассмотреть применение богатой белком диеты с низким гликемическим индексом для поддержания веса.
Расширить физическую активность в рамках существующего в настоящее время уровня фитнеса и состояний, связанных с ожирением:
— Ходьба
— Занятия в зале
— Разработка домашней программы аэробики и тренировок.
2.2 Исход лечения
Общий. 5–10%-ного снижения веса может быть достаточно для положительных изменений объема талии, артериального давления, циркулирующих цитокинов и (вариабельно) уровней глюкозы натощак, триглицеридов и холестерина ЛПВП. Это относится к людям с ИМТ до 40, что было подтверждено многими исследованиями. При ИМТ выше 40, рекомендовано 20–25%-ное снижение веса, хотя доказательств этому немного.
Если снижение веса за первые 6 месяцев составило менее 5%, необходимо задуматься об изменении метода лечения.
В прогнозируемом успехе лечения очень важно желание пациента добиться снижения веса.
Изменения стиля жизни. Исследования показали, что по сравнению со стандартным лечением, изменения стиля жизни:
Значительно снижают вес тела и кардиоваскулярные факторы риска.
Приносит положительные эффекты, которые сохраняются до 3 лет.
Физическая активность без уменьшения потребления калорий приводит к ограниченным результатам в снижении веса.
Лечебные комбинации. Изменения диеты и стиля жизни, совместно с фармакологическим лечением, обеспечивают умеренное снижение веса и могут улучшать показатели маркеров кардиоваскулярного риска, хотя, в основном, среди пациентов уже имеющих этот риск.
2.3 Поддержание сниженного веса
В организме имеется множество механизмов для модификации энергетического баланса и восстановления исходного веса тела. Снижение веса индуцирует уменьшение расхода энергии, препятствующего поддержанию сниженного веса. Неспособность удержать сниженный вес является частой проблемой.
В то время как кратковременная потеря веса зависит от ограничения калорий, поддержание сниженного веса зависит в основном от уровня физической активности. Для большинства людей все еще сложно добиться долговременного успеха, и, имеющиеся в настоящее время методы лечения ожирения, не обеспечивают достаточной поддержки для пациентов в достижении требуемых изменений стиля жизни.
Прогностические факторы в поддерживании сниженного веса включают:
Придерживания диеты с низким содержанием жиров, богатой клетчаткой и белками.
Частые самопроверки веса и потребления пищи.
Высокие уровни физической активности.
Долговременный контакт пациента с врачом.
Первичное значительное похудание в фазе активного снижения веса является хорошим прогностическим признаком последующего поддержания веса.
Потерю веса более 2 кг за 4 недели.
Частое/регулярное участие в программах снижения веса.
Веру пациента в то, что вес тела можно контролировать.
Поведенческие изменения (могут оказать помощь).
Защитные факторы против прибавки в весе: затрата приблизительно
2500 ккал в неделю, посредством:
Умеренной активности приблизительно в течение 80 минут в день (быстрая ходьба)
Или энергичная активность 35 минут в день (бег трусцой)
Варианты лечения и поддержки:
Поликлинические условия
Коммерческие программы
Программы поддержания веса в Интернете
2.4 Риски потери веса
В некоторых исследованиях показано, что намеренное снижение веса уменьшает показатели смертности, в то время как ненамеренное снижение связано с повышенным риском смертности.
За счет повышенного тока холестерина через билиарную систему, снижение веса может увеличить риск развития холелитиаза. Диеты с включением небольшого количества жиров, вызывающих сокращения желчного пузыря, могут понизить этот риск. Медленное снижение веса – например, 0.5–1.0 кг в неделю предотвращает формирование камней в желчном пузыре по сравнению с пациентами, быстро сбрасывающими вес. Частота развития камней желчного пузыря при снижении веса с помощью регулируемых желудочных бандажей не отличается от общей популяции.
3. Ожирение у пожилых людей
3.1 Вступление
В большинстве стран отмечается быстрое и продолжающееся увеличение жизненных ожиданий. К 2030 году 20% взрослое население США будет старше 65 лет, а в Европе практически два работоспособных человека (в возрасте 15 – 65) будут содержать одного пожилого неработоспособного человека. Tакое повышение жизненных ожиданий не обязательно означает увеличение количества лет здоровой жизни, а скорее – дополнительные годы риска болезни. Это, вместе с эпидемией ожирения, верхняя возрастная граница которого смещается к старшим возрастным группам, подчеркивает двойную нагрузку заболеваний в ближайшем будущем. Детальное обсуждение доступных данных по ожирению и пожилому возрасту можно найти в Приложении 5 ниже.
3.2 Медицинские последствия ожирения у пожилых людей
Далеко не ясно, какие параметры лучше всего прогнозируют плохое состояние здоровья и плохой исход ожирения у пожилых людей.
Умеренно повышенный ИМТ в пожилом возрасте связан с более низким показателем смертности, по сравнению с более молодыми людьми, однако это не означает, что ожирение у пожилых безвредно. У пожилых людей ИМТ может быть менее надежным показателем. Также необходимо понимать, что хотя относительная смертность и худшая выживаемость, вероятно, уменьшаются после 59 лет, абсолютный риск смертности при повышенном ИМТ к 75 годам возрастает.
Существует множество смешанных факторов, которые вносят свой вклад в недооценку риска ожирения для здоровья у пожилых людей. Среди них эффект выживаемости (наличие “резистентных” выживших, у которых связь между ИМТ и смертностью потеряна), конкурирующая смертность, относительно укороченные жизненные ожидания в старости и важность возраста при появлении ожирения и его длительность. Люди, у которых ожирение появилось в пожилом возрасте, могут умереть раньше того момента, когда станут видимыми его побочные эффекты. В дополнение к этому, курение, изменения
веса (повышение и снижение веса могут быть более вредными, чем стабильный вес тела) и непреднамеренное снижение веса могут мешать оценке риска для здоровья.
Медицинские осложнения ожирения у пожилых людей в основном связаны с метаболическим синдромом (непереносимостью глюкозы, гипертензией, дислипидемией и кардиоваскулярной болезнью). Пик метаболического синдрома приходится на возраст 50–70 у мужчин и 60–80 у женщин, с отношением шансов (ОШ) 5.8 у 65-летних мужчин и 4.9 у 65-летних женщин, по сравнению с 20–34-летними людьми.
Другие, связанные с ожирением, расстройства – это (остео)артрит (с ОШ 4.8 для мужчин и 4.0 для женщин), легочная дисфункция, включая синдром гипервентиляции при ожирении, синдром обструктивного апноэ во сне, рак и недержание мочи. Также у пожилых людей с ожирением имеются функциональные ограничения, связанные со снижением мышечной массы и силы, увеличением дисфункции суставов, неспособностью к повседневной (инструментальной) активности, слабостью и ухудшенным качеством жизни.
Ожирение – это главная причина слабости у пожилых людей (ОШ 3.5 у 70–79-летних).
Тем не менее, существуют и положительные стороны ожирения, такие как повышенная минеральная плотность костей и меньший риск развития остеопороза и переломов бедра, с дополнительным смягчающим эффектом жировой ткани вокруг вертела бедра, что обеспечивает защиту против переломов шейки бедра при падении.
3.3 Варианты лечения у пожилых людей
Доступны разнообразные варианты лечения. Показаны ли они в комбинации или одиночно, зависит от множества факторов, включающих риск, предпочтения пациента и доступные ресурсы.
- Вмешательства в стиль жизни, включающие диету, физическую активность и поведенческие модификации
- Фармакотерапия
- Хирургическое лечение
3.3.1 Вмешательства в стиль жизни
Вмешательство в стиль жизни должно состоять диеты с дефицитом 500–
1000 ккал с достаточным количеством высококачественного белка (1.0 g/kg) и адекватными добавками кальция (1000 мг/сут) и витамина D (10–20 µг/сут), а также с мультивитаминными и минеральными добавками, в сочетании с физической нагрузкой и поведенческой терапией. Повышенная физическая активность и регулярные занятия не являются жизненно необходимыми для достижения минимального снижения веса, но могут помочь в поддержании сниженного веса и профилактике рецидивов повышения веса.
Поведенческая терапия включает самонаблюдение, установку цели, социальную поддержку, контроль стимулов и профилактику рецидива.
Изменения в стиле жизни у пожилых людей представляют собой определенный социальный вызов. Повышенная нагрузка заболевания, пониженное качество жизни, когнитивная дисфункция и депрессия, изоляция, одиночество, вдовство, зависимость от других людей и проживание в интернатах для престарелых могут затруднить изменения стиля жизни.
Хроническая нетрудоспособность и снижение сил могут мешать желаемому повышению физической активности. Также пожилые люди сталкиваются с такими препятствиями, как ухудшение зрения и слуха, ограниченными финансовыми возможностями.
Комбинация диеты с умеренным энергетическим дефицитом, повышенной физической активности и поведенческой модификации приводит к снижению веса в 0.4–0.9 кг в неделю или к 8–10% за 6 месяцев, с улучшением со стороны осложнений, связанных с ожирением и физической дисфункцией, и, также, связано с низким риском развития лекарственных осложнений.
Эффективность изменений стиля жизни оценивалась в исследованиях, включавших только пожилых людей или их большую пропорцию. Системные обзоры вмешательств для снижения веса у людей старше 60 лет показали выраженные изменения их состояния, такие как улучшение толерантности к глюкозе и физических функций, снижение частоты впервые выявленного диабета и значительное улучшение остеоартрита, диабета и ишемической болезни сердца.
Единственным негативным эффектом было умеренное снижение плотности костей и мышечной массы. Исследования были слишком сфокусированы на кардиоваскулярных рисках, и недостаточно на множественных эффектах ожирения на подвижности, функции мочевого пузыря, сексуальном здоровье, настроении и качестве жизни пожилых людей.
3.3.2 Фармакотерапия
Из многих препаратов, разработанных для лечения ожирения, большинство было снято с рынка, и в настоящее время только орлистат одобрен для долговременных периодов приема у пациентов с ИМТ ≥ 30 кг/м2 и у пациентов с ИМТ 27–29.9 кг/м2 с наличием сопутствующих заболеваний, связанных с ожирением.
Ингибитор липазы Орлистат блокирует переваривание и всасывание до трети поглощенного жира, вызывая, таким образом, энергетический дефицит приблизительно в 300 ккал/сут. Снижение веса при приеме орлистата на 2–3 кг больше, чем при плацебо, результатом чего является улучшение толерантности к глюкозе и артериального давления, в зависимости от скорости снижения веса.
В дополнение к этому, орлистат оказывает положительный эффект на дислипидемию, что не зависит от снижения веса. Побочными эффектами со стороны желудочно-кишечного тракта являются метеоризм, недержание кала, маслянистые выделения из прямой кишки, позывы на дефекацию, стеаторея и спазмы в животе. Это происходит при употреблении пищи с высоким содержанием жиров (> 20 гр жиров в пище). При применении орлистата всасываемость жирорастворимых витаминов снижается, но их уровни не переходят в дефицит. Когда к диете добавляются жирорастворимые витамины, такие как витамин D, их прием должен происходить за 2 часа до приема орлистата. Для многих пожилых людей, страдающих запорами, полезен более жидкий стул, но он может привести к недержанию кала с нарушением функции внешнего и внутреннего сфинктеров. Анализ пожилой субпопуляции в ходе 2- летнего рандомизированного исследования в поликлинических условиях показал, что орлистат также эффективен у взрослых в возрасте 65 лет и старше, как и у более молодых людей. Побочные эффекты со стороны ЖКТ также не отличались у пожилых и молодых пациентов.
3.3.3 Бариатрическая хирургия
Бариатрическая хирургия показана людям с тяжелым ожирением — например, с ИМТ ≥ 40 кг/м2 или ИМТ ≥ 35 кг/м2 с сопутствующими заболеваниями. Практических рекомендаций по бариатрической хирургии у пожилых пациентов в настоящее время не существует, но специалисты, включающие в число кандидатов на это лечение пожилых людей, считают, что к ним применимы те же критерии, что и к более молодым взрослым пациентам.
Недавно проведенное исследование показало, что пожилые люди с ожирением страдают от большего количества сопутствующих заболеваний и им требуется большее количество медикаментов перед хирургическим лечением, чем молодым пациентам с ожирением. После лапароскопического или открытого наложения желудочного анастомоза наблюдается значительное снижение веса на 60% через 1 год и на 50% через 5 лет. Такое снижение веса связано с улучшением течения сопутствующих заболеваний, связанных с ожирением и общим уменьшением потребности в приеме медикаментозных средств.
Ни в одном из опубликованных исследований не было указано количество пациентов, которым хирурги отказали в операции из-за наличия жизнеугрожающих процессов в организме, неприемлемых кардиореспираторных факторов риска, или за счет того, что хирургический риск перевешивает ожидаемый эффект. Большинство включенных пациентов составляли женщины, а в недавнем исследовании по ветеранам было показано, что половые различия являются фактором, который необходимо принимать в расчет при оценке риска операции.
В течение наблюдения, в среднем составившего 6.7 лет, никакого эффекта на выживаемость у пожилых мужчин с ожирением и сопутствующими ему заболеваниями выявлено не было. Частично это может объясняться коротким периодом наблюдения, но также может быть связано с тем фактом, что бариатрическая хирургия, вероятно, более трудна для проведения у пожилых пациентов-мужчин.
3.3.4 Аспекты питания
Снижение веса за счет диеты приводит к уменьшению жировой массы и массы свободных жиров. Приблизительно 75% снижения приходится на жировую ткань и приблизительно 25% на массу свободных жиров. Следовательно, снижение веса у пожилых людей может стимулировать потерю мышечной массы и дальнейшее ухудшение физических функций. На основании интенсивных исследований саркопении (возрастного уменьшения массы скелетной мускулатуры у пожилых людей) и саркопенического ожирения, диетические рекомендации разрабатываются с учетом профилактики саркопенического ожирения и возможности достижения снижения веса при этом состоянии.
Белки и аминокислоты в здоровой мышце находятся в постоянном обороте, с равновесием синтеза и распада белка. Саркопения может являться результатом повышенного распада белка под влиянием цитокинов, производящихся в жировой ткани в условиях хронического воспаления низкой степени. Также она может быть эффектом снижения синтеза белка, который частично обусловлен анорексией у пожилых людей. Раннее насыщение, вторичное к пониженной релаксации дна желудка, повышенное высвобождение цитокинов в ответ на поступление жиров, повышенные уровни лептина и снижение уровня тестостерона у мужчин могут нести ответственность за пониженное потребление пищи и питательных веществ.
Лечение ожирения требует создание энергетического дефицита, но у лиц с саркопеническим ожирением, или риском его развития, такой дефицит должен быть меньшим, чем обычно (500 ккал, в диапазоне 200–750 ккал), с акцентом на повышенное употребление в пищу белков высокого биологического качества. При сокращении потребления энергии, потребление белка должно сохраняться на прежнем уровне или увеличиваться, поскольку диетарные белок и аминокислоты – самые эффективные средства для замедления или предотвращения катаболизма белка в мышце.
Нет доказательств того, что одновременное потребление белков и жиров влияет на белковый анаболизм. Таким образом, старение само по себе не редуцирует анаболический ответ на адекватные количества высококачественного белка; напротив, этот ответ приглушает наличие углеводов, что объясняется эффектами инсулинорезистентности на мышечный синтез белка. Следовательно, рекомендуется употребление менее чем 150 гр углеводов в день. Умеренная физическая активность, например, ходьба по дорожке в течение 45 минут, восстанавливает способность инсулина стимулировать синтез белка.
Потребление белка также должно быть стратегически рассчитано таким образом, чтобы оно могло преодолеть другие последствия старения: приглушение анаболического ответа из-за изменений в пищеварении, скорость опорожнения желудка, органный захват и периферическую утилизацию.
В дополнение к этому, по контрасту с молодыми людьми, скелетная мускулатура пожилого человека не способна реагировать на малые количества
белка и аминокислот (7 гр), но 10–15 гр аминокислот способны стимулировать синтез белка также как и у молодых.
Другой потенциальной стратегией усиления синтеза белка является включение в диету лейцина, с минимальной суточной потребностью в 2 гр, оптимальной – в 6-8 гр.
Пища, богатая лейцином включает бобовые (соя) и животные продукты (рыба, мясо). Лейцин повышает анаболизм белка и снижает его распад. Добавление лейцина к смешанной питательной пище у пожилых людей приводит к 56%-ному увеличению синтеза белка в мышцах.
3.3.5 Программы физических упражнений
Американский Колледж Спортивной Медицины рекомендует многокомпонентную программу физических упражнений (сила, выносливость, баланс и гибкость) для улучшения и поддержания физического состояния у пожилых людей.
Упражнения на сопротивление были исследованы как подход к профилактике саркопении у пожилых посредством стимуляции синтеза белка и развитием гипертрофии мышц, с увеличением мышечной массы и силы, а также улучшением физической возможности выполнения простых и сложных действий.
Результаты недавно проведенного исследования не подтвердили опасение, что выносливость и сопротивление могут негативно влиять друг на друга, и комбинация прогрессирующих упражнений на сопротивление с аэробикой представляют собой оптимальную стратегию физических занятий для одновременного улучшения инсулинорезистентности и функциональных недостатков у пожилых людей. Занятия только аэробикой – это второй по значимости вариант.
3.3.6 Барьеры и предполагаемые ограничения в участии в программах физических занятий
Исследование «Скрининг и Консультации по Физической Активности и Подвижности у Пожилых Людей» (SCAMOP) включало 619 пациентов в возрасте 75–83 лет, с показателями ИМТ между 20 и 53 кг/м2. Целью исследования было изучение того, что пациенты считают ограничениями для физических занятий и объясняют ли эти предполагаемые ограничения повышенный риск физической неактивности. По сравнению с пожилыми людьми без ожирения (ИМТ 20–29.9 кг/м2), пациенты с умеренным ожирением (ИМТ 30–34.9 кг/м2) имели в 2 раза больший риск неактивности, а пациенты с тяжелым ожирением (ИМТ ≥ 35 кг/м2) – в 4 раза. Плохое самочувствие, боли, болезни и утомляемость объясняли 27% повышенного риска физической неактивности. Страхи и негативный опыт, например, страх падения, травмы, ощущения неудобства при занятиях, чувство небезопасности при занятиях на открытом воздухе, составляли 23% повышенного риска неактивности. В модели все эти факторы, вместе с общим отсутствием интереса к физическим занятиям, объясняли 42% повышенного риска неактивности, оставляя необъясненными 58%. Эти факторы значительно чаще наблюдались у пациентов с тяжелым ожирением. Мета-анализ 43 исследований 33,090 60–70-летних людей отвергает гипотезу о том, что действия, направленные на повышение физической активности у пожилых людей, не приносят успеха.
Было выявлено несколько модулирующих факторов, которые могут быть использованы для повышения физической активности у пожилых людей. Целью должна служить только физическая активность без сочетания с медицинским просвещением. Также фокус должен быть сделан на групповой активности, поощрении умеренных физических нагрузок, включать самонаблюдение и рекомендации занятий в центрах, что предполагает тесный контакт с медицинским персоналом в конкретное время.
4. Каскады
4.1 Заинтересованные лица и варианты ведения
Какой из подходов к лечению или профилактике ожирения в Таблице 2 зависит
от ресурсов? Всем заинтересованным лицам необходимо действовать на глобальном, региональном и местном уровнях. Избыточный вес и ожирение, также как и связанные с ними хронические заболевания, в основном можно предотвратить.
Индивидуальный уровень. Пациент должен избегать энергетически богатой пищи, ограничить прием алкоголя, помнить о ненасыщающих эффектах богатых калориями продуктов, таких как жиры и алкоголь (алкоголь имеет дополнительное качество повышения аппетита), а также иметь в виду то, что наилучшее насыщение дает употребление белков и комплексных углеводов.
- Добиваться энергетического баланса и нормального веса тела.
- Ограничить потребление энергии из общих жиров и сместить акцент потребления с насыщенных на ненасыщенные жиры.
- Повысить потребление фруктов и овощей, а также бобовых и цельнозерновых культур.
- Ограничить потребление сахаров (особенно в напитках).
- Увеличивать физическую активность.
Правительства, международные партнеры, гражданское общество и неправительственные организации, частный сектор должны:
- Формировать здоровую окружающую среду.
- Делать дешевыми и легкодоступными здоровые диетические варианты.
- Способствовать и поощрять занятия физкультурой.
Пищевая индустрия должна:
- Уменьшать содержание жиров и сахаров в обработанных продуктах питания, а также сокращать размеры порций.
- Постоянно наращивать выпуск инновационных, здоровых и питательных продуктов (богатой клетчаткой, функциональной пищи с низкой энергетической плотностью).
- Пересмотреть имеющуюся в настоящее время рыночную практику для улучшения состояния здоровья во всем мире.
Таблица 2 Схема решений для лечения ожирения
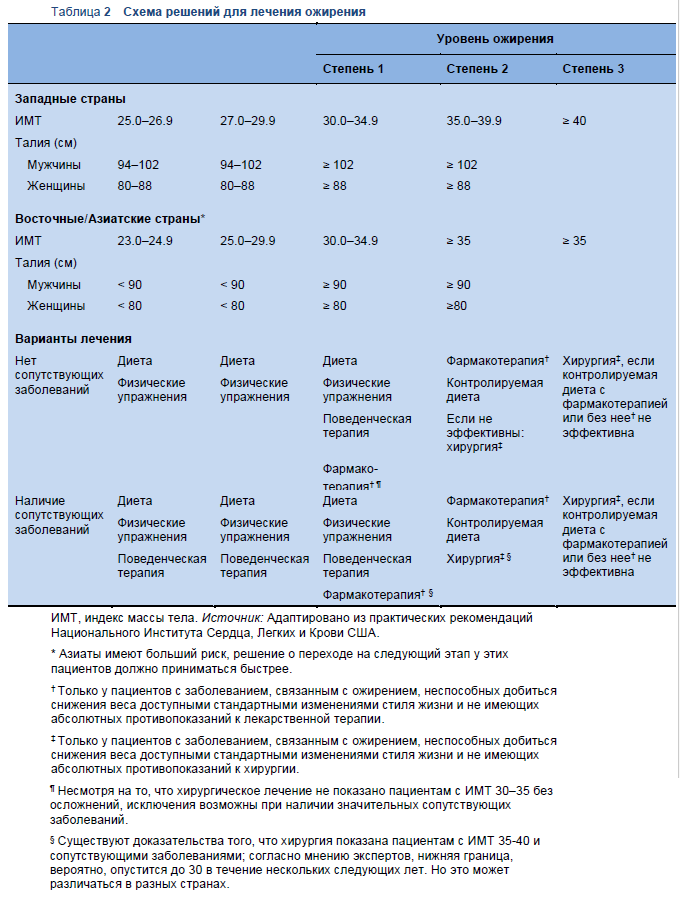
4.2 Варианты ведения в зависимости от доступных ресурсов
Таблица 3 Каскад ведения в зависимости от доступных ресурсов
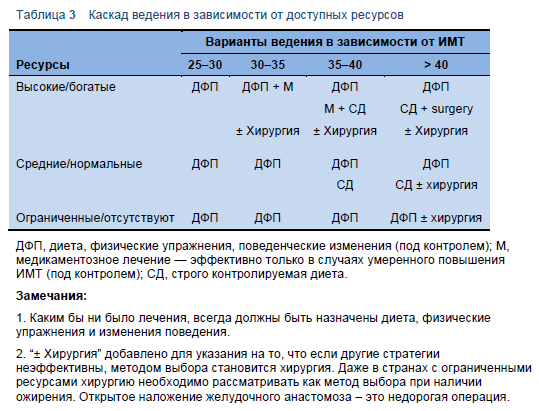
Таблица 4 Диета: каскад в зависимости от доступных ресурсов

Таблица 5 Хирургия: каскад в зависимости от доступных ресурсов

5. Приложения и доказательства
Для получения более детальной дискуссии и доказательств щелкните по одной из гиперссылок ниже:
Приложение I: Питание и диета
Приложение 11: Фармакотерапия
Приложение III: Изменения стиля жизни
Приложение IV: Хирургия
Приложение V: Ожирение и пожилой возраст











