Prof. S. Winawer (Presidente, EUA)
Prof. M. Classen (Vice-Presidente, Alemanha)
Prof. R. Lambert(Vice-Presidente, França)
Prof. M. Fried (Suíça)
Prof. P. Dite (República Tcheca)
Prof. K.L. Goh (Malásia)
Prof. F. Guarner (Espanha)
Prof. D. Lieberman (EUA)
Prof. R. Eliakim (Israel)
Prof. B. Levin (EUA)
Prof. R. Saenz (Chile)
Prof. A.G. Khan (Paquistão)
Prof. I. Khalif (Rússia)
Prof. A. Lanas (Espanha)
Prof. G. Lindberg (Suécia)
Prof. M.J. O’Brien (EUA)
Prof. G. Young (Austrália)
Dr. J. Krabshuis (França)
Prof. R. Smith (EUA)
Prof. W. Schmiegel (Alemanha)
Prof. D. Rex (EUA)
Prof. N. Amrani (Marrocos)
Prof. A. Zauber (EUA)
1. Introdução
O câncer colorretal (CCR) é um problema mundial, com uma incidência anual de cerca de 1 milhão de casos e uma mortalidade anual de mais de 500.000. O número absoluto de casos aumentará nas próximas duas décadas como resultado do envelhecimento e expansão das populações, tanto nos países desenvolvidos como nos países em desenvolvimento.
O CCR é a segunda causa mais frequente de mortalidade por câncer entre homens e mulheres. A maioria dos CCR aparecem a partir de adenomas esporádicos, e uns poucos a partir de síndromes genéticas de polipose ou doença inflamatória intestinal (EII). O termo “pólipo” refere-se a uma massa discreta que protui na luz intestinal. Segundo dados de triagem utilizando colonoscopia, a prevalência descrita dos pólipos adenomatosos está na faixa de 18 a 36%.
O risco de CCR varia de um país para outro, inclusive dentro de um mesmo país. O risco também varia entre os indivíduos segundo sua dieta, estilo de vida e fatores hereditários.
O achado neoplásico mais comum da triagem de câncer colorretal é o adenoma. Após sua ressecção, os pacientes devem integrar-se a um programa de vigilância para seu seguimento, como todos os pacientes com câncer identificado e tratado.
Estas diretrizes estão dirigidas à triagem: o exame de homens e mulheres assintomáticos com probabilidade de ter pólipos adenomatosos ou câncer. A triagem deve ser aplicadA dentro de um programa incluindo: prevenção primária (dieta, estilo de vida), avaliação diagnóstica oportuna com colonoscopia (onde estiver disponível e em concordância com a cascata) nos indivíduos pesquisados positivos, e tratamento oportuno (polipectomia, cirurgia).
A triagem do câncer colorretal constitui um desafio especial, como é refletido nas baixas taxas das triagens atuais na maioria dos países onde existe um alto risco de câncer colorretal. A triagem do câncer colorretal é complexa, já que existem múltiplas opções, requer um esforço considerável do paciente (pesquisa de sangue oculto nas fezes, preparação para colonoscopia, etc.), exige sedação e profissionais da saúde competentes (colonoscopia). Para que um programa de pesquisa tenha sucesso, múltiplos acontecimentos devem intervir, começando pelo conhecimento e recomendação do médico de atenção primária, aceitação do paciente, cobertura financeira, estratificação de risco, exames de triagem, diagnóstico e tratamento oportunos e seguimento adequado. Se houver uma falha em qualquer um desses passos ou se não forem realizados com uma alta qualidade, a paciente (pesquisa de sangue fracassará.
2. Metodologia e revisão bibliográfica
As diretrizes da OMGE, resumem o conhecimento publicado em revisões sistemáticas existentes, diretrizes baseadas na evidência e ensaios de alta qualidade. A informação é avaliada e configurada para elaborar a diretriz de modo que resulte, a nível mundial, tão pertinente e acessível quanto possível. Habitualmente, isso significa construir diferentes abordagens para alcançar os mesmos fins - cada abordagem é diferente porque pretende levar em conta os recursos disponíveis e as preferências culturais e políticas do lugar. As diretrizes da OMGE não são revisões sistemáticas baseadas no estudo sistemático e completo de todas as evidências e diretrizes disponíveis. Uma diretriz mundial tenta fazer distinção entre as diferentes regiões e epidemiologias; uma vez elaborada, essa diretriz é traduzida para diferentes idiomas a fim de facilitar sua utilização e compreensão.
Esta diretriz foi redigida por uma equipe de revisão após uma investigação bibliográfica visando determinar as novidades e mudanças desde a primeira posição oficial da OMGE sobre o tema da triagem de câncer colorretal, publicada em 2002 (http://omge.org/globalguidelines/statement03/statement3.htm).
A evidência existente foi procurada utilizando uma sintaxe mais precisa do que sensível para cada plataforma pesquisada. As diretrizes relevantes foram obtidas na plataforma da United States National Guideline Clearinghouse em www.ngc.org e nos websites das principais sociedades gastroenterológicas e oncológicas. Investigações complementares foram realizadas em Medline e EMBASE na plataforma Dialog- Datastar desde 2003 em diante. Uma busca na biblioteca Cochrane recolheu 18 revisões sistemáticas e 12 protocolos relevantes. Os membros da equipe de revisão trabalharam nas diferentes seções segundo sua especialização e preferências. O bibliotecário deu apoio a cada equipe de seção realizando buscas especiais para dar maior respaldo e detalhe. Por último, foram consultados peritos internacionais para cada seção e o presidente da equipe de revisão e o bibliotecário redigiram e editaram o documento completo.
3. Epidemiologia do câncer colorretal
3.1 Carga do câncer colorretal
Na base de dados Globocan 2002 da Agência Internacional de Pesquisa sobre o Câncer (IARC), estima-se que o câncer colorretal representa 550.000 novos casos incidentais e 278.000 mortes entre os homens, e 473.000 novos casos incidentais e 255.000 mortes entre as mulheres. Em 2002, o câncer colorretal representava 9.4% da carga global de câncer para os dois sexos e era mais frequente na América do Norte, Austrália, Nova Zelândia, e partes da Europa. Isto levou a considerar o câncer colorretal como uma patologia ligada ao estilo de vida ocidental.
3.2 Tendências temporais na incidência e mortalidade
As taxas de mortalidade por câncer colorretal padronizadas por idade (ASR) entre homens e mulheres nos países ocidentais mantiveram-se estáveis durante todo o século XX e poderiam agora começar a diminuir; por outro lado, observam-se rápidas mudanças em países considerados anteriormente de baixo risco.
Na Europa, as taxas de mortalidade normalizadas por idade aumentaram na Europa oriental e meridional, enquanto na maioria dos países de Europa do norte e central se nivelaram. Nos últimos anos, as taxas de mortalidade tendem sistemáticamente a ser mais favoráveis às mulheres do que aos homens.
Nos EUA, de acordo com os registros de Vigilancia Epidemiológica e Resultados Finais (SEER) entre 1973 e 1989, a taxa de incidência por idade do câncer colorretal nos homens aumentou 11% entre brancos e 39% entre pretos, enquanto que a incidência global de câncer de reto caiu 5% entre brancos e aumentou 27% entre pretos. Nas mulheres, a incidência do câncer de cólon caiu 3% entre brancas e aumentou 26% entre pretas, enquanto as taxas de câncer de reto cairam 7% e 10%, respectivamente. Desde 1990, as taxas de incidência de câncer de cólon padronizadas por idade vêm diminuindo. A prática de prevenção mediante polipectomia pode ter incidido nisto.
No Japão, as taxas de mortalidade padronizadas por idade para câncer colorretal eram baixas a meados do século XX e se multiplicaram por três para os dois sexos entre 1955–74 e 1975–84.
Com uma população mundial em processo de envelhecimento, espera-se que haja um aumento considerável do número de casos.
3.3 Fatores familiares e genéticos do câncer colorretal
Fig. 1 Fatores de risco familiar e câncer colorretal
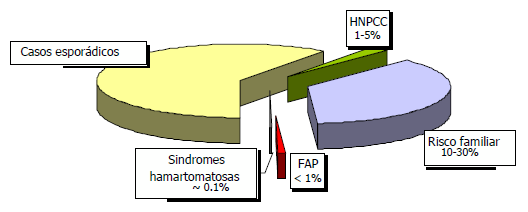
Risco médio. O risco de CCR aumenta com a idade e a história familiar. O câncer colorretal é raro antes dos 50 anos, mas depois desse limiar, sua incidência aumenta drasticamente. Os indivíduos sem antecedentes familiares são considerados de risco médio.
Risco familiar não sindrômico. O CCR t alvez seja o câncer humano com maior componente familiar. A proporção estimada de cânceres colorretais atribuível a causas hereditárias varia de 5% a 30%. As síndromes herdadas com defeitos genéticos conhecidos, são responsáveis por 1–5% de todos os CCR. Entre 10% e 30% dos pacientes com CCR têm história familiar de CCR mas não pertencem a uma síndrome hereditária conhecida. Os acúmulos de casos familiares são comuns e aparentemente implican um risco maior. Os familiares de primeiro grau das pessoas com CCR têm o dobro ou triplo de risco de CCR em comparação com o grupo de controle. Além disso, o risco aumenta com a q u antidade de familiares com CCR, quanto mais próximos forem os f am iliar es d o pac i en te e com a idade do CCR nos membros da família. Os indivíduos com história pessoal de câncer colorretal apresentam também maior risco de desenvolver outro câncer. Portanto, o risco de CCR aumenta nas pessoas com história familiar de CCR não sindrómico ou com antecedentes familiares de adenomas antes dos 60 anos. (Tabela 1).
Tabela 1 Risco familiar de câncer colorretal

RR, risco relativo; IC, intervalos de confiança.
Adaptado de: Burt RW (Gastroenterol Clin North Am 1996;25:793–803) and Johns LE, Houlsan RS (Am J Gastroenterol 2001;96:2992–3003).
Risco familiar sindrômico. Polipose adenomatosa familiar (FAP por suas siglas em inglês). A FAP é uma entidade autossômica dominante. Um terço dos novos casos é causado por uma mutação de novo.
Câncer colorretal não poliposo hereditário (HNPCC) ou s í ndrome de Lynch. O HNPCC com transmissão autossômica dominante é a forma mais habitual de câncer colorretal familiar sindrômico. Um grupo de consenso estabeleceu uma lista de critérios (critérios de Amsterdam II) que sugere a presença do fenótipo HNPCC (Tabela 2).
Tabela 2 Critérios de Amsterdam II para câncer colorretal hereditário não poliposo

Outras síndromes familiares menos frequentes
- Polipose juvenil (PJ)
- Síndrome de Peutz–Jeghers (PJ)
- Síndrome de Cowden
Fatores clínicos de risco na doença intestinal inflamatória. Os pacientes com EII correm maior risco de desenvolver câncer colorretal. A incidência acumulada do câncer aumenta aproximadamente 8–10 anos após o início da doença e aumenta para 15% aos 30 anos.
Os fatores de risco incluem uma longa duração da doença, sua extensão, idade precoce do aparecimento e a presença de patologia estenótica ou colangite esclerosante primária complicando o quadro. Também pode ser por terapêutica farmacológica inapropriada (possivelmente) e falta de vigilância adequada.
4. Exames de triagem e evidências, 1: Exames das fezes, sangue oculto, e DNA
Os cânceres colorretais podem produzir eliminação de sangue e outros componentes tissulares que podem ser detectados nas fezes muito antes de aparecer sintomas clínicos. Por esta razão, uma pesquisa de sangue nas fezes pode permitir uma detecção precoce do câncer e uma triagem do câncer colorretal em indivíduos assintomáticos. O método mais habitual é a detecção de sangue oculto nas fezes. Vários estudos randomizados demonstraram que isto reduz a mortalidade por câncer colorretal a 15–33% nas coortes inclusive 45%, dependendo do tipo e frequência dos testes.
Pesquisa de sangue oculto: O teste guáiaco é usado frequentemente para detectar a presença de sangue oculto nas fezes. Ele reage com a atividade da heme peroxidase, mas isto faz que o teste possa ter reação positiva com outras peroxidases nas fezes, tais como as presentes em certas frutas, hortaliças, e carnes vermelhas. Portanto, deve-se fazer uma dieta com restrições para evitar os resultados falso-positivos.
A pesquisa de sangue oculto nas fezes (FOBT) apresenta vários problemas como teste de triagem para câncer colorretal. A sensibilidade do teste é de apenas 50–60% quando utilizado uma vez, mas pode aumentar para 90% quando repetido cada 1–2 anos por um período prolongado (sensibilidade programática). Embora a sensibilidade possa ser aumentada por reidratação, isto leva a uma variabilidade na reação que invalida o método como procedimento de triagem. A baixa sensibilidade conduz a um número elevado de resultados falso-negativos e provoca o efeito de falsa tranquilidade. A maioria dos casos identificados por pesquisas de sangue oculto nas fezes são falso-positivos, e estes pacientes serão submetidos a pesquisas adicionais desnecessárias, habitualmente colonoscopia. Outro problema do uso de FOBT para triagem é que sua efetividade requer adesão do paciente durante muitos anos.
As pesquisas de sangue oculto nas fezes utilizando teste guáiaco estão sendo substituídas atualmente em muitos países por testes imunoquímicos (FIT ou IFOBT), que detectam hemoglobina utilizando técnicas sensíveis e específicas. Esses testes evitam as restrições dietéticas. A sua facilidade de utilização varia; alguns são mais simples e têm muito boa adesão dos pacientes. O limite de sensibilidade dos testes imunoquímicos ainda não foi validado.
Testes de DNA fecal para câncer colorretal. Foi sugerido que a identificação de DNA anormal fecal fosse um método de diagnóstico precoce do câncer colorretal. No entanto, ainda não foram determinados os marcadores moleculares ótimos, e a viabilidade desses testes quando aplicados à população geral. Um estudo comparou um painel de 21 mutações com testes de sangue oculto fecal determinado pelo teste guáiaco padrão em 2507 indivíduos. A sensibilidade do painel de DNA para câncer colorretal era de 52%, em comparação com 13% no caso do guáiaco, e a especificidade era similar (94.4% vs. 95.2%). Os resultados para o teste guáiaco foram extremamente baixos.
Foram realizados vários pequenos estudos adicionais, dando uma sensibilidade de 65% e uma especificidade de 95%. Uma nova versão com menos mutações conduz a sensibilidade acima de 80%.
5. Exames de triagem e evidências, 2: Endoscopia e colonografia TC
Esta seção descreve os procedimentos endoscópicos e radiográficos utilizados para diagnóstico de câncer colorretal e a evidência que respalda seu uso.
5.1 Procedimentos de triagem endoscópica
A sigmoidoscopia flexível permite o exame direto da superfície interior do intestino grosso até uns 60 cm da margem anal. Esta técnica pode detectar pólipos e cânceres colorretais sendo também utilizada para ressecar pólipos ou tomar a mostras para exame histológico. A sigmoidoscopia flexível pode ser realizada por examinadores médicos e não médicos; leva menos tempo que a colonoscopia; a preparação intestinal também é mais fácil e rápida; a morbidade não é significativa quando a polipectomia não é necessária; e não exige sedação. No entanto, o inconveniente evidente é que o exame do cólon esquerdo faz perder as lesões do lado direito. Enquanto a especificidade dos achados com procedimento endoscópico é muito alta (98–100%, poucos falsos positivos), a sensibilidade é baixa para o cólon inteiro e varia de 35% a 70% devido a um número significativo de adenomas do lado direito que aparecem em ausência de tumores distais e que, portanto, são passados por alto com a sigmoidoscopia flexível.
A sigmoidoscopia é utilizada para triagem em indivíduos assintomáticos para a detecção precoce do câncer e sua prevenção. Os estudos de controle de casos demonstraram claramente que a sigmoidoscopia permite uma diminuição da mortalidade por câncer de cólon de 60–70% na área examinada. Complicações maiores aparecem 1 em cada 10.000 casos.
A colonoscopia permite a detecção e ressecção de pólipos bem como fazer biópsias em todo o cólon. A especificidade e a sensibilidade da colonoscopia para detectar pólipos e câncer são elevadas (pelo menos 95% dos pólipos grandes; ver abaixo). Segundo os estudos de colonoscopias back-to-back, a taxa de falhas na detecção de pólipos é de 15–25% para adenomas menores a 5 mm de diâmetro e 0–6% para adenomas de 10 mm ou mais.
Não existe nenhum estudo prospectivo randomizado havendo examinado o impacto da colonoscopia na incidência ou na mortalidade. No entanto, o seguimento a longo prazo de pacientes pós-polipectomizados realizado nos Estados Unidos pelo National Polyp Study demonstrou uma redução de cerca de 90% da incidência e mortalidade do câncer colorretal, utilizando modelos matemáticos.
Idealmente, um procedimento de triagem deveria ser simples, econômico e susceptível de ser aplicado facilmente a toda a população em risco. Embora estes critérios não sejam preenchidos na colonoscopia, esta abordagem é o “padrão ouro”, e os pacientes com resultados positivos em qualquer outro teste de triagem (FOBT, sigmoidoscopia, colonografia com tomografia computada) deveriam ser derivados posteriormente para colonoscopia se o recurso estiver disponível. Em alguns países que dispõem destes recursos, a colonoscopia direta virou o procedimento mais comum para triagem do CCR. As maiores complicações aparecem em 1–2 de cada 1000 casos.
5.2 Procedimentos de triagem radiográfica
Enema baritado com duplo contraste. Embora o enema baritado com duplo contraste (EBDC) permita a avaliação de todo o cólon, sua sensibilidade e especificidade são inferiores às da colonoscopia e colonografia por tomografia computadorizada. Mesmo para pólipos de grande tamanho e cânceres, o EBDC oferece uma sensibilidade substancialmente menor (48%) do que a colonoscopia, o EBDC tem mais probabilidades de dar falsos positivos do que a colonoscopia (artefatos diagnosticados como pólipos). Os pacientes com enema baritado anormal devem fazer uma colonoscopia. No entanto, o EBDC está amplamente disponível, e o fato que possa detectar até 50% dos pólipos de grande tamanho avalaria o uso deste procedimento em pacientes na ausência de outros recursos.
Colonografia tomográfica computadorizada (CTC). O varrido de tomografia computadorizada helicoidal de cortes finos do abdômen e pelvis, seguido de um processamento digital e interpretação das imagens, pode mostrar reconstruções bidimensionais e tridimensionais da luz do cólon (“colonoscopia virtual”). O procedimento requer insuflar com ar para distender o cólon ao máximo de sua tolerância (aproximadamente 2 L de ar ambiente ou dióxido de carbono) e preparação catártica do intestino. A ingestão de contraste oral pode “marcar” o material fecal e o líquido, e podendo, portanto, ser apagado digitalmente da imagem no computador.
Uma meta-análise de estudos utilizando CTC para detecção de pólipos colorretais e câncer mostrou uma alta sensibilidade (93%) e alta especificidade (97%) para pólipos de 10 mm ou maiores. No entanto, para pólipos combinados de tamanho grande e médio (6 mm ou maiores), a sensibilidade média diminuiu para 86%, com uma especificidade de 86%. Ao incluir todos os tamanhos de pólipos, os estudos tinham uma sensibilidade (45-97%) e especificidade (26–97%) demasiado heterogéneas. Apesar da sensibilidade da CTC para câncer e pólipos grandes ser satisfatória, a detecção dos pólipos na faixa de tamanho de 6–9 mm não é satisfatória. Um inconveniente importante da CTC para o estudo de pacientes de risco elevado é que não detecta as lesões planas.
Uma desvantagem essencial da utilização deste técnica como procedimento de triagem é a exposição repetida dos pacientes à radiação ionizante. Recentemente, a tecnologia TC de multislice ou multidetectores abreviou o tempo de varrido e reduziu a dose de radiação, mantendo ao mesmo tempo uma elevada resolução espacial. Por esta razão, a colonografia de ressonância magnética vem sendo estudada na Europa.
Além disso, segue sem ser resolvido o assunto de quando submeter pacientes à colonoscopia segundo o tamanho do pólipo visualizado na CTC. Isso incide enormemente sobre o custo da triagem. Outro inconveniente é que o exame requer uma preparação completa do intestino. Se os pacientes precisam colonoscopia devem ser submetidos a uma segunda preparação do intestino a não ser que existam instalações para fazer os dois exames no mesmo dia. Por último, os achados extra- intestinais podem conduzir a exames radiológicos e cirúrgicos complementares e aumentar os custos. As complicações importantes são raras.
6. Custo-efetividade da triagem do CCR
Todas as opções padronizadas para triagem do CCR em indivíduos de risco médio têm boa relação custo/beneficio como no caso da mamografía e são mais custo/eficazes que outras formas de triagem médica (por exemplo, para colesterol em hipertensão). A colonoscopia sistemática de triagem em familiares de primeiro grau de pacientes com CCR a partir dos 40 anos, demonstra um benefício econômico. Em comparação com a quimioterapia intensiva com múltiplas drogas para câncer avançado, a triagem poupa custos.
7. Cascatas – ferramentas para triagem
7.1 Introdução
Nesta seção se faz uma revisão das diferentes opções de triagem para homens e mulheres de 50 anos ou mais com risco médio e alto. Estas opções levam em conta a disponibilidade de colonoscopia, sigmoidoscopia flexível, FOBT, e enema baritado. Quando os recursos de triagem são extremamente limitados, a opção mais realista seria a pesquisa de sangue oculto nas fezes todos os anos ou a cada dois anos para homens e mulheres de risco médio a partir os 50 anos de idade.
O tipo de teste utilizado depende dos recursos de triagem e dos hábitos dietéticos da população.
A positividade inferior do teste com Hemoccult II resulta menos gravoso para os recursos de colonoscopia do que os exames mais sensíveis como Hemoccult SENSA. Os teste inmunoquímicos são ótimos porque requerem só dois dias e não três de análise e não exigem restrições dietéticas, mas são mais caros, o que deve ser levado em conta quando os recursos financeiros são baixos.
A avaliação diagnóstica pode ser feita tanto por colonoscopia, se estiver disponível, como por enema baritado se a colonoscopia não estiver disponível facilmente. Portanto, a decisão de identificar por separado os indivíduos com risco aumentado depende dos recursos colonoscópicos disponíveis. Se estes são muito limitados, os indivíduos com risco aumentado podem ser triados junto com os indivíduos com risco médio.
7.2 Cascata de triagem do CCR
A cascata de triagem do CCR consiste em um conjunto de recomendações. As recomendações serão aplicadas de acordo com os diferentes níveis de recursos, começando por 1 (recursos mais elevados) e finalizando por 6 (recursos disponíveis mínimos).
Nível de cascata 1. As seguintes recomendações são aplicáveis aos países com nível relativamente elevado de recursos (financeiros, profissionais, técnicos) onde a incidência e a mortalidade por câncer colorretal são elevados (dados IARC) ocupando um lugar importante nas prioridades da saúde pública.
Recomendações para triagem de indivíduos com risco médio. Colonoscopia para homens e mulheres com risco médio, a partir dos 50 anos e cada 10 anos em ausência de fatores que os colocariam em risco aumentado.
Recomendações para triagem de indivíduos con risco aumentado:
— Indivíduos com história familiar de câncer colorretal ou pólipos adenomatosos.
— Os indivíduos com familiar de primeiro grau (pai, mãe, irmão, ou filho) com câncer de cólon ou pólipos adenomatosos diagnosticados antes dos 60 anos, ou com dois familiares de primeiro grau com câncer colorretal diagnosticado a qualquer idade, devem ser aconselhados de fazer uma colonoscopia de rastreamento a partir dos 40 anos, ou 10 anos antes do diagnóstico mais precoce na família, o que acontecer primeiro, e repeti-lo a cada 5 anos.
— Indivíduos com familiar de primeiro grau com CCR ou pólipos adenomatosos diagnosticados aos 60 ou mais ou com 2 familiares de segundo grau com CCR, devem ser aconselhados de fazer rastreamento do mesmo modo que uma pessoa de risco médio, mas a partir dos 40 anos.
- Os indivíduos com familiar de segundo grau (avôs, tios) ou familiar de terceiro grau (bisavô ou primo) com câncer colorretal devem ser aconselhados de fazer uma triagem como as pessoas de risco médio.
- Polipose adenomatosa familiar (FAP). Aos indivíduos com diagnóstico genético de polipose adenomatosa familiar, ou que estão em risco de ter um FAP mas que não foram submetidos a testes genéticos ou não são viáveis, deveria ser realizada uma sigmoidoscopia anual, a partir dos 10–12 anos de idade, para determinar se apresentam anomalia genética. Os testes genéticos deveriam ser considerados nos pacientes com FAP e com familiares com risco.
O asessoramento genético deveria acompanhar os testes genéticos considerando também a colostomia.
- Câncer colorretal não-poliposo hereditário (HNPCC). Os indivíduos com diagnóstico genético ou clínico de câncer colorretal não-poliposo hereditário, ou que têm risco aumentado de HNPCC, devem ser submetidos a colonoscopia cada 1–2 anos, a partir dos 20–25 anos de idade ou 10 anos antes da idade mais precoce de diagnóstico de câncer de cólon na família, o que acontecer primeiro. Teste genético para HNPCC deve ser oferecido aos familiares de primeiro grau das pessoas com mutação genética herdada de reparo mismatch (MMR). Deveria também ser oferecido quando a mutação familiar ainda não é conhecida e apresentam um dos primeiros três critérios de Bethesda modificado.
- As pessoas com antecedentes de doença intestinal inflamatória ou antecedentes de pólipos adenomatosos ou câncer colorretal são candidatos para vigilância de seguimento, mais do que para triagem. Existem diretrizes publicadas para a vigilância destes indivíduos.
Nível de cascata 2. As recomendações são as mesmas que para o nível 1, mas são aplicáveis onde os recursos de colonoscopia são mais limitados.
Recomendações para triagem de indivíduos com risco médio. Colonoscopia para homens e mulheres de risco médio de 50 anos uma vez na vida, em ausência de fatores que os colocariam em risco aumentado.
Recomendações para triagem de indivíduos com risco aumentado. As recomendações para triagem de indivíduos com risco aumentado são as mesmas que para a cascata 1.
Nível de cascata 3. As recomendações são as mesmas que para o nível 1, mas são aplicáveis onde os recursos de colonoscopia são mais limitados mas onde as sigmoidoscopias flexíveis estão disponíveis.
Recomendações para triagem de indivíduos com risco médio. Sigmoidoscopia flexível para homens e mulheres de risco médio, a partir dos 50 anos, a cada 5 anos, em ausência de fatores que os colocariam em risco aumentado. Estudos diagnósticos com colonoscopia para os casos de sigmoidoscopia positiva.
Recomendações para triagem de indivíduos com risco aumentado. As recomendações para triagem de indivíduos com risco aumentado são as mesmas qu para o nível 1.
Nível de cascata 4. As recomendações são as mesmas que para o nível 3, mas são aplicáveis onde os recursos de sigmoidoscopia flexível e colonoscopia são mais limitados.
Recomendações para triagem de indivíduos com risco médio. A simgmoidoscopia flexível para homens e mulheres de risco médio uma vez na vida aos 50 anos, em ausência de fatores que os colocariam em risco aumentado. Avaliação diagnóstica com colonoscopia para sigmoidoscopia positiva ou neoplasia avançada, dependendo dos recursos de colonoscopia disponíveis.
Recomendações para triagem de indivíduos com risco aumentado. As recomendações para triagem de indivíduos com risco aumentado são as mesmas que para o nível 1.
Nível de cascata 5. As recomendações são as mesmas que que para o nível de recursos 4, mas são aplicáveis quando a colonoscopia diagnóstica está severamente limitada.
Recomendações para triagem de indivíduos com risco médio. Sigmoidoscopia flexível para homens e mulheres de risco médio de 50 anos uma vez na vida. Colonoscopia diagnóstica somente no caso de neoplasia avançada.
Recomendações para triagem de indivíduos com risco aumentado. As recomendações para triagem de indivíduos com risco aumentado dependem dos recursos colonoscópicos disponíveis.
Nível de cascata 6. As recomendações são as mesmas que para o nível 1, mas são aplicáveis quando existe uma severa limitação dos recursos de colonoscopia e sigmoidoscopia flexível.
Recomendações para triagem de indivíduos com risco médio. Pesquisas de sangue fecal todos os anos para homens e mulheres de risco médio a partir dos 50 anos de idade, em ausência de fatores que os colocariam em categoria de risco aumentado. O tipo de teste utilizado depende dos recursos de colonoscopia disponíveis e dos hábitos dietéticos da população. A avaliação diagnóstica pode ser feita com colonoscopia, se estiver disponível, ou senão com enema baritado.
Recomendações para triagem de indivíduos com risco aumentado. A decisão de identificar por separado estes indivíduos para uma triagem especial (ver nível 1) depende dos recursos de colonoscopia disponíveis. Se não estiverem disponíveis, estes sujeitos podem ser triados junto com os indivíduos de risco médio.
7. 3 Novos testes
O CTC e testes de DNA estão disponíveis apenas em alguns países de recursos elevados, mas não globalmente. No entanto, onde estiverem disponíveis, podem ser oferecidos, a partir dos 50 anos, aos homens e mulheres de risco médio que não desejam ser estudados utilizando outros métodos padrão, para aumentar ssim o baixo número de indivíduos que estão sendo estudados atualmente nestes países.
7.4 Recomendações de ação — aplicação de um programa
Recomendações de ação — geral:
- Desenvolver e difundir programas educativos estruturados para o público provedores, sistemas de saúde, e tomadores de decisões ou líderes políticos. Os programas educativos deveriam alcançar os objetivos assim definidos de maneira apropriada.
- Desenvolver normas de qualidade baseadas na evidência para o conjunto do processo de triagem.
- Desenvolver e difundir sistemas de gestão clínica econômicos e de fácil uso
- Promover a triagem a nível nacional e local.
- Promover a triagem do câncer colorretal como parte de uma atenção clínica preventiva integral.
Recomendações — desenho de um programa
Planificação de um programa de triagem:
- É preciso identificar uma população alvo — a saber, homens e mulheres assintomáticos, idade, fatores de risco (por exemplo: familiares).
- A decisão de aplicar um programa de triagem do câncer colorretal deve ser baseada na importância desta patologia na população a pesquisar.
- A estratégia de triagem (teste, intervalo, faixa de idade) deve ser baseada na evidência médica (diretrizes), disponibilidade de recursos, nível de risco, e aceitação cultural por parte da população.
- É essencial contar com o apoio de grupos profissionais importantes, dos grupos de defesa de pacientes e dos meios de comunicação.
- Avaliar a viabilidade do programa proposto. Ocupar-se do desenvolvimento e adjudicação de recursos (financeiros, pessoais, instalações).
- Avaliar as necessidades específicas culturais e de idioma na população.
Aplicação de um programa de triagem:
- Identificar a unidade objetivo a cargo da aplicação, e assegurar a comunicação (treinamento e formação) com os prestadores da saúde (médicos gerais e outros) e a população alvo.
- Desenvolver e difundir diretrizes sobre triagem, diagnóstico, tratamento e vigilância de uma maneira simples para o paciente, e sensível desde um ponto de vista cultural.
- Desenvolver métodos para o registro inicial dos pacientes, e seu seguimento.
Monitoramento do programa de triagem:
- Monitoramento cuidadoso e oportuno das seguintes etapas: triagem inicial, triagem subsequente e seguimento dos testes positivos.
- Adesão às recomendações de vigilância.
- Medições da qualidade do programa deve ser instauradas bem como avaliações regulares.
- Avaliação de resultados, incluindo taxas de detecção, distribuição do câncer por estágios, detecção de adenomas, complicações, e por último, efeito sobre a incidência e mortalidade na população.
8. Onde obter ajuda
8.1 IDCA
- http://omge.org/?idca The International Digestive Cancer Alliance (IDCA)
A missão da International Digestive Cancer Alliance é promover a prevenção e terapêutica dos cânceres digestivos a nível mundial no marco de uma aliança internacional de organizações que compartilham o mesmo objetivo.
8.2 International Agency for Research on Cancer (IARC)
- http://www.iarc.fr/IARCPress/index.php
A IARC forma parte da Organização Mundial da Saúde. Sua ação está concentrada na pesquisa da epidemiologia, carcinogênese ambiental e formação em pesquisa.
8.3 United States Centers for Disease Control and Prevention (CDC)
8.4 ACS American Cancer Society (ACS)
8.5 Union Internationale Contre le Cancer (International Union Against Cancer, UICC)
- http://www.uicc.org/
Como a maior associação mundial independente de organizações não-governamentais sem fins lucrativos dedicadas à luta contra o câncer, a UICC é um catalisador do diálogo responsável e da ação coletiva. A UICC reúne um amplo espectro de organizações, incluindo sociedades voluntárias contra o câncer, centros de pesquisa e tratamento, autoridades de saúde pública, redes de apoio de pacientes, e grupos de defesa de pacientes.
9. Links para websites úteis, diretrizes e referências selecionadas
9.1 Diretrizes, declarações de consenso, websites
Abreviaturas: ACG, American College of Gastroenterology; ACS, American Cancer Society; AGA, American Gastroenterological Association; ASCRS, American Society of Colorectal Surgeons; ASGE, American Society of Gastrointestinal Endoscopy; BSG, British Society of Gastroenterology; DGVS, German Society for Digestive and Metabolic Diseases; FMSD, Finnish Medical Society Duodecim; ICSI, Institute for Clinical Systems Improvement; NCCN, National Comprehensive Cancer Network; NICE, National Institute of Clinical Excellence; NZGG, New Zealand Guidelines Group; SIGN, Scottish Intercollegiate Guidelines Network; SMH, Singapore Ministry of Health; WGO, World Gastroenterology Organisation.
9.2 Leituras complementares
- Lieberman DA, Weiss DG; Veterans Affairs Cooperative Study Group 380. One-time screening for colorectal cancer with combined fecal occult-blood testing and examination of the distal colon. N Engl J Med 2001;345:555–60 (PMID: 11529208).
- Barclay RL, Vicari JJ, Doughty AS, Johanson JF, Greenlaw RL. Colonoscopic withdrawal times and adenoma detection during screening colonoscopy. N Engl J Med 2006;355:2533–41 (PMID: 17167136).
- Sonnenberg A, Delcò F, Inadomi JM. Cost-effectiveness of colonoscopy in screening for colorectal cancer. Ann Intern Med 2000;133:573–84 (PMID: 11033584).
- Burt R, Neklason DW. Genetic testing for inherited colon cancer. Gastroenterology 2005;128:1696–1716 (PMID: 15887160).
- Faivre J, Dancourt V, Lejeune C, Tazi MA, Lamour J, Gerard D, et al. Reduction in colorectal cancer mortality by fecal occult blood screening in a French controlled study. Gastroenterology 2004;126):1674–80 (PMID: 15188160).
- Imperiale TF, Ransohoff DF, Itzkowitz SH, Turnbull BA, Ross ME. Fecal DNA versus fecal occult blood for colorectal-cancer screening in an average-risk population. N Engl J Med 2004;351:2704–14 (PMID: 15616205).
- Kronborg O, Jorgensen OD, Fenger C, Rasmussen M. Randomized study of biennial screening with a fecal occult blood test: results after nine screening rounds. Scand J Gastroenterol 2004;39:846–51 (PMID: 15513382).
- Parkin DM, Whelan SL, Ferlay J, et al., editors. Cancer incidence in five continents, vol. 8. Lyons: International Agency for Research on Cancer, 2002 (IARC Scientific Publications, no. 155) (PMID: 12812229).
- Winawer S, Fletcher R, Rex D, Bond J, Burt R, Ferrucci J, et al. Colorectal cancer screening and surveillance: clinical guidelines and rationale — update based on new evidence. Gastroenterology 2003;124:544–60 (PMID: 12557158).
- Winawer SJ, Zauber AG, Fletcher RH, Stillman JS, O’Brien MJ, Levin B, et al. Guidelines for colonoscopy surveillance after polypectomy: a consensus update by the US Multi-Society Task Force on Colorectal Cancer and the American Cancer Society. Gastroenterology 2006;130:1872–85 (PMID: 16697750).
- Young GP, St. John DJ, Winawer SJ, Rozen P; WHO (World Health Organization) and OMED (World Organization for Digestive Endoscopy). Choice of fecal occult blood tests for colorectal cancer screening: recommendations based on performance characteristics in population studies: a WHO (World Health Organization) and OMED (World Organization for Digestive Endoscopy) report. Am J Gastroenterol 2002;97:2499–507 (PMID: 12385430).
- Hewitson P, Glasziou P, Irwig L, Towler B, Watson E. Screening for colorectal cancer using the faecal occult blood test, Hemoccult. Cochrane Database Syst Rev 2007;(1):CD001216 (PMID: 17253456).
- Regula J, Rupinski M, Kraszewska E, Polkowski M, Pachlewski J, Orlowska J, et al. Colonoscopy in colorectal-cancer screening for detection of advanced neoplasia. N Engl J Med 2006;355:1863–72 (PMID: 17079760).
- Winawer SJ, Zauber AG, Ho MN, O’Brien MJ, Gottlieb LS, Sternberg SS, et al. Prevention of colorectal cancer by colonoscopic polypectomy. The National Polyp Study Workgroup. N Engl J Med 1993;329:1977–81 (PMID: 8247072).
- Winawer SJ, Stewart ET, Zauber AG, Bond JH, Ansel H, Waye JD, et al. A comparison of colonoscopy and double-contrast barium enema for surveillance after polypectomy. National Polyp Study Work Group. N Engl J Med 2000;342:1766–72 (PMID 10852998).
- Winawer SJ, Zauber AG, Gerdes H, O’Brien MJ, Gottlieb LS, Sternberg SS, et al. Risk of colorectal cancer in the families of patients with adenomatous polyps. National Polyp Study Workgroup. N Engl J Med 1996;334:82–7 (PMID: 8531963).
- Itzkowitz-Steven-H, Jandorf-Lina, Brand-Randall, Rabeneck-Linda, Schroy-Paul-C-3rd, Sontag-Stephen, Johnson-David, Skoletsky-Joel, Durkee-Kris, Markowitz-Sanford, Shuber- Anthony. Improved fecal DNA test for colorectal cancer screening. Clinical gastroenterology and hepatology Jan 2007 08 Dec 2006 , vol. 5, no. 1, p.111-7 PMID: 17161655
- Kim-David-H, Pickhardt-Perry-J, Taylor-Andrew-J, Leung-Winifred-K, Winter-Thomas-C, Hinshaw-J-Louis, Gopal-Deepak-V, Reichelderfer-Mark, Hsu-Richard-H, Pfau-Patrick-R. CT colonography versus colonoscopy for the detection of advanced neoplasia. N Engl J Med, 4 Oct 2007, vol. 357, no. 14, p. 1403-12, PMID: 17914041
- Allison JE, Sakoda LC, Levin TR, Tucker JP, Tekawa IS, Cuff T, Pauly MP, Shlager L, Palitz AM, Zhao WK, Schwartz JS, Ransohoff DF, Selby JV. Screening for colorectal neoplasms with new fecal occult blood tests: update on performance characteristics. J Natl Cancer Inst. 2007 Oct 3;99(19):1462-70. PMID: 17895475
Agradecimentos
Queremos expressar nosso agradecimento à Agência Internacional para a Pesquisa sobre o Câncer (IARC; www.iarc.fr pelos dados e tabelas, e a os Annals of Oncology (http://annonc.oxfordjournals.org/) pelos dados da Reunião de Oslo.
10. Consultas e opiniões
O Comitê de Diretrizes Práticas gostaria de receber comentários e consultas dos leitores. ¿Você acha que temos descuidado algum aspecto? ¿Pensa que alguns apresentam riscos adicionais? Conte-nos sobre sua experiência
Clique no link a seguir e dê seu parecer.
Escreva a: guidelines@worldgastroenterology.org







