As varizes esofágicas são vasos colaterais portossistêmicos — isto é, canais vasculares que unem a circulação venosa porta e sistêmica. Formam–se, preferencialmente na submucosa do esôfago inferior, como consequência da hipertensão portal (uma complicação progressiva da cirrose). A ruptura e sangramento das varizes esofágicas são complicações maiores da hipertensão portal e são acompanhados por uma alta taxa de mortalidade. O sangramento varicoso representa 10–30% de todos os casos de sangramento gastrointestinal alto.
1.1 Cascatas da WGO – enfoque segundo a disponibilidade de recursos
Nas regiões e países onde estão disponíveis todas as opções diagnósticas e terapêuticas para o manejo das varizes esofágicas, resulta factível aplicar um enfoque de “padrão ouro”. No entanto, em muitos países estes recursos não estão disponíveis. Com suas Cascatas Diagnósticas e Terapêuticas, as Diretrizes da WGO oferecem um enfoque sensível aos recursos.
Cascata: conjunto hierárquico de opções alternativas diagnósticas, terapêuticas e de manejo para lidar com o risco e a patologia, qualificadas segundo os recursos disponíveis
1.2 Epidemiologia
Embora as varizes possam ocorrer em qualquer parte do tubo digestivo, são mais comumente encontradas nos últimos centímetros distais do esófago. Aproximadamente 50% dos pacientes cirróticos apresentam varizes gastroesofágicas. As varizes gástricas estão presentes em 5–33% dos pacientes com hipertensão portal.
A frequência das varizes esofágicas varia entre 30% e 70% dos pacientes cirróticos (Tabela 1), e 9–36% dos pacientes apresentam varizes conhecidas como de “alto risco”. As varizes esofágicas aparecem em pacientes cirróticos a uma taxa anual de 5–8, mas são suficientemente grandes para representarem risco de sangramento em apenas 1–2% dos casos. Aproximadamente 4–30% dos pacientes com varizes pequenas desenvolverá varizes grandes a cada ano e estará, portanto, em risco de sangramento.
Tabela 1 Epidemiologia das varizes esofágicas e correlação com a doença hepática

A presença de varizes gastroesofágicas se correlaciona com a gravidade da doença hepática. A severidade da cirrose pode ser classificada utilizando o sistema de classificação de Child–Pugh (Tabela 2).
Tabela 2 Classificação de Child-Pugh de severidade da cirrose
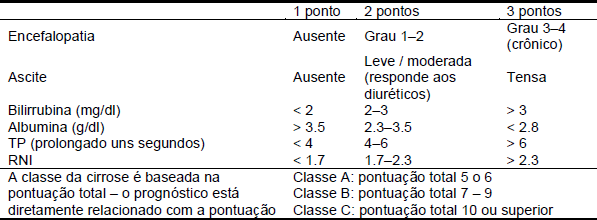
RNI, razão normalizada internacional; TP, tempo de protrombina.
1.3 História natural
Um paciente cirrótico que não apresenta varizes ainda não desenvolveu hipertensão portal, ou sua pressão portal ainda não é suficientemente elevada para desenvolver varizes. Com o aumento da pressão portal, o paciente pode passar a ter pequenas varizes.
Com o tempo, e à medida que aumenta a circulação hiperdinâmica, aumenta também o fluxo sangüíneo através das varizes, elevando assim a tensão sobre a parede. A hemorragia varicosa produzida pela ruptura ocorre quando a força de expansão supera a máxima tensão parietal. Se não houver nenhuma modificação na tensão parietal, haverá um alto risco de recidiva.
Tabela 3 – Prognóstico em pacientes com varizes esofágicas

Figura 1 – História natural de varizes e hemorragia em pacientes cirróticos2

GPVH = gradiente de pressão venosa hepática; IVG = varizes gástricas isoladas localizadas no fundo gástrico; GOV2 = varizes gastroesofágicas que se estendem para o fundo o gástrico
1.4 Fatores de risco
Uma pontuação do RNI (Razão Normalizada Internacional ) > 1.5, um diâmetro da veia porta > 13 mm, e a trombocitopenia têm demonstrado ser preditivos sobre a probabilidade de presença de varizes nos pacientes cirróticos. Se nenhuma, uma, duas, ou três dessas condições forem cumpridas, < 10%, 20–50%, 40–60%, e > 90% dos pacientes, respectivamente, vão apresentar varizes. A presença de uma ou mais dessas condições representa uma indicação de endoscopia para pesquisa de varizes e profilaxia primária de sangramento nos pacientes cirróticos (Tabela 4).
Tabela 4 – Fatores de risco para varizes esofágicas e hemorragia

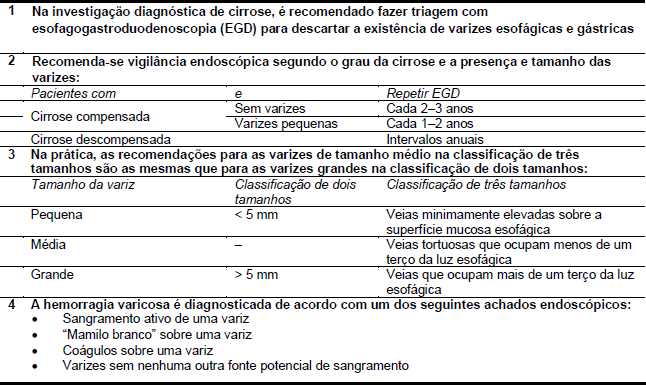
A esofagogastroduodenoscopia é o padrão ouro para o diagnóstico de varizes esofágicas. Se o padrão ouro não estiver disponível, outros possíveis exames diagnósticos são o eco-Doppler da circulação sangüínea (não é a ecoendoscopia). Apesar de não ser uma boa segunda opção, certamente pode demonstrar a presença de varizes. Outras alternativas possíveis são a radiografia baritada do esôfago e estômago, e a angiografia e manometria da veia porta.
É importante avaliar a localização (esôfago ou estômago) e tamanho das varizes, bem como os sinais de sangramento iminente, que pode ser um primeiro sangramento agudo, ou recidiva, e (se aplicável) considerar a causa e a gravidade da hepatopatia.
Tabela 5 – Guia para o diagnóstico de varizes esofágicas
2.1 Diagnóstico diferencial das varizes esofágicas/hemorragia
O diagnóstico diferencial de hemorragia varicosa inclui todas as etiologias do sangramento gastrointestinal (alto). As úlceras pépticas também são mais frequentes nos pacientes portadores cirróticos.
Tabela 6 – Diagnóstico diferencial de varizes esofágicas/hemorragia

Nota: todas estas patologias contribuem na aparição de varizes esofágicas como resultado da hipertensão portal.
2.2 Exemplo da África — varizes esofágicas provocadas por esquistossomose
A esquistossomose é a causa mais comum de varizes nos países em desenvolvimento — no Egito ou no Sudão, por exemplo. Em números absolutos, pode ser mais comum do que a cirrose hepática. Em algumas aldeias do Sudão mais de 30% da população tem varizes, apesar de sua função hepática estar bem conservada. Eles raramente se descompensam e não desenvolvem carcinoma hepatocelular (CHC). O sangramento das varizes é a principal causa de morte nestes pacientes. Se as varizes são erradicadas, os pacientes podem sobreviver mais de 25 anos.
2.3 Outras considerações
Tabela 7 - Considerações sobre diagnóstico, prevenção e manejo das varizes esofágicas e hemorragias varicosas
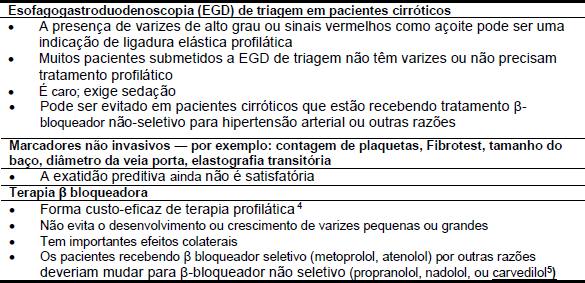
Para manejo das varizes e da hemorragia esofágica estão disponíveis as seguintes opções de tratamento a (Tabelas 8 e 9). Apesar de ser eficazes para deter o sangramento, nenhuma destas medidas, exceto a terapia endoscópica, têm demonstrado afetar a mortalidade.
Tabela 8 – Terapia farmacológica

- O uso de drogas vasoativas pode ser seguro e efetivo quando a terapia endoscópica não estiver disponível e parece estar associada com eventos adversos menos do que a escleroterapia de emergência.6
Tabela 9 – Terapia endoscópica

- A escleroterapia endoscópica e a ligadura elástica conseguem interromper o sangramento em até 90% dos pacientes. A LEVE é mais efetiva que a escleroterapia varicosa endoscópica (EVE), oferecendo maior controle da hemorragia, pouca repetição do sangramento, e eventos adversos menores mas sem diferenças na mortalidade.7, 8 No entanto, essa técnica pode ser mais difícil de aplicar que a escleroterapia em pacientes com sangramento ativo severo.
- A anastomose portossistêmica intra-hepática transjugular (TIPS) é uma boa alternativa se o tratamento endoscópico e a farmacoterapia fracassarem.
- O uso de tamponamento com balão está diminuindo pois há alto risco de ressangramento após desinflar o balão e risco de complicações maiores. No entanto, o tamponamento com balão consegue deter a hemorragia na maioria dos casos, pelo menos temporariamente, e pode ser utilizado em regiões do mundo onde a EGD e a TIPS não estão facilmente disponíveis. Pode ajudar a estabilizar o paciente para ganhar tempo e fazer a EGD e/ou TIPS mais adiante.
- O tratamento combinado endoscópico e farmacológico parece conferir melhor controle do sangramento agudo do que o uso isolado dotratamento endoscópico.9
3.1 Prática clínica
Nas seguintes figuras são apresentados o enfoque para os pacientes cirróticos e diferentes etapas das varizes ou hemorragia.
Figura 2 - Pacientes cirróticos sem varizes. EGD, esofagogastroduodenoscopia

Figura 3 - Pacientes cirróticos com varizes pequenas, mas sem hemorragia.

* Para muitos pacientes que não respondem ao tratamento com β-bloqueadores ou à profilaxia do sangramento, recomenda-se repetir a EGD depois de 2 anos (também para aqueles que não recebem β-bloqueadores)
Figura 4 - Pacientes cirróticos e varizes médias ou grandes, mas sem hemorragia. LEVE, ligadura endoscópica de varizes.
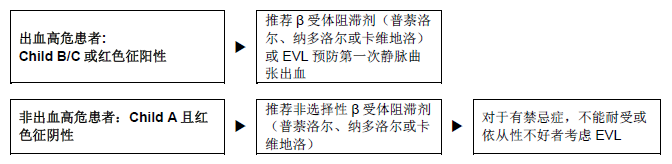
- β-bloqueadores não-cardiosseletivos (propranolol, nadolol ou carvedilol), começando com doses baixas; se necessário, pode-se aumentar a dose passo-a- passo até conseguir uma redução da freqüência cardíaca de repouso de 25%, mas não inferior a 55 batidas/minuto.
- Em comparação com os β-bloqueadores, a ligadura elástica endoscópica das varizes reduziu os episódios de sangramento e os eventos severos adversos de maneira significativa, mas não teve efeito sobre a taxa de mortalidade.
Figura 5 – Pacientes cirróticos e hemorragia varicosa aguda.
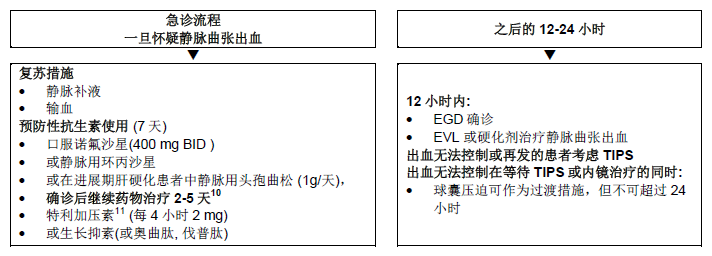
EGD, esofagogastroduodenoscopia; LEVE, ligadura endoscópica de varizes; IV, intravenoso; TIPS, anastomose portossistêmica intra-hepática transjugular; HV, hemorragia varicosa.
A terlipressina está atualmente disponível em gran parte da Europa, Índia, Austrália, e Emirados Árabes Unidos, mas não nos Estados Unidos da América ou Canadá.
- A hemorragia aguda das varizes é freqüentemente acompanhada de infecção bacteriana devido à translocação intestinal e transtornos da motilidade.
- A antibioticoterapia profilática tem demonstrado reduzir as infecções bacterianas, a repetição do sangramento varicoso12, e aumentar a taxa de sobrevivência 13.
- Em sangramento maciço ou agudo das varizes, a intubação traqueal pode ser sumamente útil para evitar a broncoaspiração.
- Em pacientes com hemorragia varicosa no fundo gástrico: é preferível a obturação endoscópica das varizes usando tecido adesivo (como cianoacrilato); a segunda opção é a LEVE.
- TIPS de ve ser consi derado em sangramento de varizes fúndicas incontroláveis ou recidiva de sangramento apesar da terapia farmacológica e endoscópica combinada.
- A escleroterapia de emergência no esôfago não é melhor que o tratamento farmacológico do sangramento agudo das varizes em individuos cirróticos.
- A terlipressina reduz a impossibilidade de controlar o sangramento e a mortalidade,14 e deveria ser a primeira escolha para terapia farmacológica quando estiver disponível. Se não houver terlipressina, o uso de somatostatina, octreotide e vapreotide pode ser considerado.
- O tratamento do sangramento no esôfago com análogos de somatostatina não parece reduzir as mortes, mas pode reduzir a necessidade de transfusões sanguíneas.
Figura 6 – Pacientes cirróticos que se recuperaram de uma hemorragia varicosa aguda.
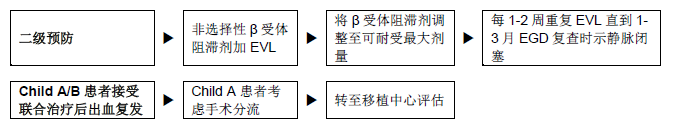
- Controle endoscópico a longo prazo e ligadura elástica ou escleroterapia de varizes recorrentes cada 3–6 meses (em muitos países em desenvolvimento só está disponível a escleroterapia). Se a ligadura elástica endoscópica não estiver disponível ou se essa técnica estiver contraindicada, indicar β bloqueadores não cardiosseletivos (propranolol, nadolol ou carvedilol) começando com una posologia baja, ou uma dose baixa, e se necessário aumentar a dose aos poucos até uma redução da frequência cardíaca em repouso de 25%, mas não inferior a 55 batidas/minuto.
- Em pacientes mais jovens com cirrose menos avançada (Child–Pugh A) pode-se considerar a adição de mononitrato-5 de isossorbida (começando por 2 × 20 mg por dia e aumentando a 2 × 40 mg por dia) se fracassarem a escleroterapia ou a farmacoterapia. TIPS deve ser considerada, especialmente em candidatos a transplantes hepáticos. Em casos selecionados (pacientes com função hepática bem conservada, hepatopatia estável), pode-se considerar um enxerto em H calibrado ou uma derivação espleno-renal distal (cirurgia de Warren).
- As derivações portossistêmicas têm taxas mais baixas de ressangramento varicoso em comparação com a escleroterapia/ligadura elástica, embora aumentem a incidência de encefalopatia hepática.15
- O transplante hepático deve ser sempre reservado para pacientes com Child–Pugh classe B ou C.
Recomendações para o manejo de primeira linha de pacientes cirróticos em cada etapa da história natural das varizes (Fig. 7)
Figura 7 – Recomendações para o manejo de primeira linha.
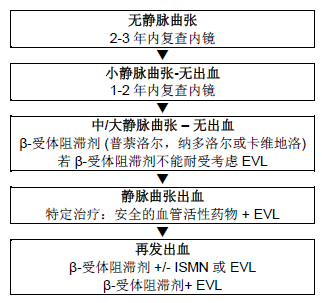
LEVE, ligadura endoscópica de varizes; MN5IS, mononitrato 5 de isossorbida.
3.2 Cascata de tratamento
Uma cascata é um conjunto hierárquico de técnicas diagnósticas ou terapêuticas para a mesma patologia, qualificadas segundo os recursos disponíveis.
Como foi sublinhado anteriormente, existem várias opções terapêuticas eficazes na maioria das situações clínicas envolvendo hemorragia varicosa aguda, bem como na profilaxia secundária e primária contra a hemorragia. A terapia ótima em uma situação individual varia muito dependendo da facilidade relativa da disponibilidade local destes métodos e técnicas. É provável que varie amplamente em diferentes partes do mundo. Se a endoscopia não estiver facilmente disponível, deve-se recorrer à farmacoterapia em caso de suspeita de sangramento varicoso — por exemplo em pacientes com hematêmese e sinais de cirrose. Da mesma forma, pode-se administrar terapia farmacológica em circunstâncias tais como profilaxia primária em um paciente cirrótico com sinais de hipertensão portal (esplenomegalia, trombocitopenia) e/ou com alteração da função hepática, e como profilaxia secundária em u m paciente cirrótico com antecedentes de sangramento gastrointestinal alto.
Se a farmacoterapia não estiver disponível e se houver suspeita de sangramento varicoso, deve-se recorrer a medidas gerais de reanimação geral e trasladar o paciente o quanto antes possível para uma instituição onde os médios diagnósticos e terapêuticos necessários estejam disponíveis; o tamponamento com balão poderia ser extremamente útil nesse tipo de situações.
Figura 8 – Cascata para tratamento da hemorragia aguda de varizes esofágicas.
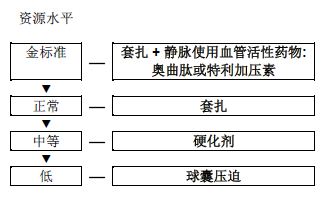
IV, intravenoso.
Nota: A combinação ligadura elástica e escleroterapia não é usada rotineiramente, exceto quando o sangramento for profuso e não permita identificar o vaso para colocar as bandas. Nesses casos, pode-se realizar a escleroterapia para controlar o sangramento e limpar suficientemente a área para fazer a ligadura depois.
Alerta: Existem muitas afecções que podem produzir varizes esofágicas. Também existem muitas opções de tratamento, dependendo dos recursos disponíveis. Para uma abordagem terapêutica sensível aos recursos na África, por exemplo, pode-se consultar a Fedail (2002).
3.3 Exemplo da África — varizes esofágicas e esquistossomose
Tabela 10 – Tratamento das varizes esofágicas provocadas por esquistossomose

Nota: a terapia com drogas vasoativas não é realista na maioria dos países em desenvolvimento. No Sudão, por exemplo, 1 mg de terlipressina (Glypressin) custa o equivalente a 25% do salário de um médico de familia e aproximadamente o mesmo que um salario anual de um funcionário do governo.






















