1. Introducción
La enfermedad intestinal inflamatoria (EII) abarca un grupo afecciones intestinales inflamatorias crónicas idiopáticas. Las dos principales categorías de enfermedades son la enfermedad de Crohn (EC) y la colitis ulcerosa (CU), dos entidades que pueden tener características que se superponen y características clínicas y patológicas claramente diferenciadas.
Si bien la patogenia de la EII no se comprende cabalmente, se sabe que intervienen factores genéticos y ambientales tales como alteración de las bacterias luminales y aumento de la permeabilidad intestinal, factores que actúan desregulando la inmunidad intestinal, lo que lleva a lesión gastrointestinal.
1.1 Incidencia/prevalencia mundial y diferencias entre Oriente y Occidente
- Una revisión sistemática publicada en 2012 [1], incluyó datos de 167 estudios basados en poblaciones en Europa (1930–2008), 52 estudios en Asia y Medio Oriente (1950–2008), y 27 estudios en América del Norte (1920–2004), y comunicó las cifras de incidencia y prevalencia que se presentan a continuación. En análisis de tendencia en el tiempo, 75% de los estudios de EC y 60% de los estudios sobre CU mostraron un aumento de la incidencia que fue estadísticamente significativo (P < 0.05). El estudio no incluyó datos de Sud América. La incidencia de EC en Sud América alcanzó un promedio de 1–3 por 100.000 elevándose a 3–4/100.000 en áreas urbanas más desarrolladas en Brasil [2]. Si bien hay pocos datos epidemiológicos de los países en desarrollo, la incidencia y la prevalencia de EII están aumentando con el tiempo y en las diferentes regiones del mundo — indicando su surgimiento como enfermedad a nivel mundial.
- En un estudio comparativo reciente basado en poblaciones de Asia, se encontró que la incidencia de EII [3] variaba en toda Asia, pasando de 0.54 por 100.000 a 3.44 por 100.000 personas.
- En 2004 en Australia, las tasas de incidencias normalizadas para la edad (Población Estándar Mundial de la OMS) de EII, EC, y CU fueron 25.2, 16.5, y 7.6/100.000/año, respectivamente [4]. En un estudio de EII basado en poblaciones en Australia publicado en 2010 [5], las tasas de incidencia anuales estuvieron entre las más altas descritas en la literatura: 23.5–36.7 por 100.000 por año.
- En Japón, un trabajo de 2009 [6] arrojó datos de prevalencia para CU de 64/100.000 y para EC de 21/100.000.
Tabla 1 Tasas de incidencia anuales más elevadas y tasas de prevalencia comunicadas más elevadas para enfermedad intestinal inflamatoria
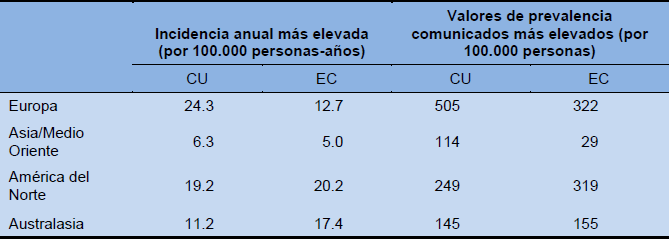
La prevalencia de EC parece ser más elevada en áreas urbanas que en áreas rurales, y también más alta en las clases socioeconómicas más altas. La mayoría de los estudios muestran que cuando la incidencia comienza a aumentar, al principio el fenómeno se observa fundamentalmente entre las clases sociales más altas, pero que la enfermedad con el tiempo se va haciendo ubicua.
Si los individuos migran a países desarrollados antes de la adolescencia, aquellos que inicialmente pertenecían a poblaciones con baja incidencia muestran mayores incidencias de EII. Esto es particularmente válido para la primera generación de estas familias que nacen en un país con una alta incidencia.
- Una hipótesis que explica la diferencia en incidencia entre las naciones desarrolladas y en desarrollo es la “hipótesis de la higiene”, que sugiere que las personas menos expuestas a infecciones en la infancia o a condiciones no sanitarias pierden microorganismos potencialmente “amistosos” u organismos que promueven el desarrollo de las células T regulatorias, o no desarrollan un repertorio inmunitario suficiente, ya que no se enfrentaron con organismos agresivos [7,8]. Tales individuos presentan una mayor incidencia de enfermedades inmunitarias crónicas, incluyendo EII.
- Otras hipótesis para el surgimiento de EII en naciones en desarrollo incluye a la dieta y estilo de vida occidental (incluyendo el uso de enfoques occidentales con respecto a la medicación y vacunación) y la importancia de tales cambios tempranamente en la vida.
- En los países desarrollados, la CU surge primero y es seguida luego por la EC. En los últimos 20 años, la EC en general ha sobrepasado a la CU en cuanto a la incidencia. En los países en desarrollo en los que está surgiendo EII, la CU es habitualmente más común que la EC. En India, por ejemplo, hay informes de una relación de CU/ EC de 8:1 (solía ser de 10:1). Un ejemplo del aumento de incidencia de EC una vez que estas enfermedades han sido prevalentes durante un cierto tiempo es lo que se observa en Hong Kong, China, donde la relación CU/EC ha caído de 8:1 a 1:1 [9].
- La edad pico de incidencia de EC es en la tercera década de la vida, con una disminución de la tasa de incidencia con la edad. La tasa de incidencia en la CU es bastante estable entre la tercera y séptima décadas.
- Existe una tendencia continua hacia un aumento de la incidencia y prevalencia de EII en toda Asia (particularmente en el Este de Asia). Si bien esto está ocurriendo entre las naciones en desarrollo, también se lo observa en Japón, un país socioeconómicamente avanzado.
- Aunque las mujeres padecen de EC más que los hombres, las tasas de incidencia entre los niños pequeños han sido más elevadas en los hombres que en las mujeres durante la última década, y con el tiempo se puede llegar a ver una equiparación de la distribución de sexos. Ya aparece una predominancia masculina para EC en estudios del Este de Asia. La relación entre los sexos ya es igual en la CU.
1.2 Características de presentación de EII — diferencias entre Oriente y Occidente
Las presentaciones de EC y CU son bastante similares en áreas tan distintas del mundo como América del Norte, América del Sur, Europa, Australia, y Nueva Zelanda: La EC se distingue de la CU por el compromiso proximal del colon, enfermedad perineal, fístulas, granulomas histológicos, y compromiso de todo el espesor, y no limitado exclusivamente a la mocosa. En la EC, los granulomas son evidentes en hasta 50% de los pacientes y las fístulas en 25%.
Sin embargo, también hay diferencias en cuanto a la presentación en Oriente y Occidente. En el este de Asia existe una mayor prevalencia de hombres con EC, EC ileocolónico, menos agrupamiento familiar, menores tasas de cirugía y menores manifestaciones extra intestinales. La colangitis esclerosante primaria (CEP) asociada con CU tiene una menor prevalencia. En términos generales, la necesidad de cirugía es menor en los pacientes asiáticos, siendo alrededor de 5–8%. Sin embargo, en Asia hay una alta tasa de enfermedad penetrante y enfermedad perianal aún en el momento del diagnóstico, sugiriendo que en el este de Asia no es infrecuente que la enfermedad presente complicaciones [3,10–12].
En Pakistán hay mucho menos enfermedad extra intestinal tanto en la CU como en la EC que las cifras que se comunican en Occidente (donde hasta 25% de los pacientes tienen manifestaciones extra intestinales, si se incluyen las artralgias). En Pakistán son pocos los pacientes que presentan enfermedad perianal o fistulizante. En la India, la EC se presenta una década más tarde que en Occidente, el compromiso colónico es más común, y la fistulización parece ser menos común.
La tuberculosis es un diagnóstico diferencial importante en los países en desarrollo.
Se han ido identificando locus genéticos que contienen genes de susceptibilidad para EII. Prácticamente todos estos locus son de riesgo bajo absoluto, pero es importante identificarlos para poder desarrollar marcadores diagnósticos y objetivos terapéuticos en el futuro. La distribución de las mutaciones de genes que se sabe están implicados en alterar la predisposición a presentar EC o CU difiere en los diferentes países del mundo, particularmente donde hay diferencias raciales [13]. Ninguno de los estudios de Asia [14] informa las mutaciones de NOD2, mientras que se ha encontrado que los polimorfismos del factor de necrosis tumoral (TNF) del gen 15 superfamilia (TNFSF15) están asociados con EC en los habitantes del este asiático [15].
2. Características clínicas
2.1 Síntomas
La EII es una enfermedad crónica e intermitente. Los síntomas varían desde leves a severos durante las recaídas y pueden desaparecer o disminuir durante las remisiones. En general los síntomas dependen del segmento del tracto intestinal involucrado.
Síntomas relacionados con el daño inflamatorio en el tracto digestivo
- Diarrea:
- Las deposiciones pueden contener mucus o sangre.
- Diarrea nocturna.
- Incontinencia.
- Estreñimiento:
- Puede ser el síntoma primario de CU limitada al recto (proctitis).
- En casos de obstrucción intestinal puede verse obstipación sin pasaje de gases
- Dolor o sangrado rectal con al mover el intestino
- Urgencia en las deposiciones
- Tenesmo
- Calambres y dolores abdominales:
- En el cuadrante inferior derecho del abdomen común en la EC, o alrededor del ombligo, en el cuadrante inferior izquierdo en la CU moderada a severa.
- Pueden aparecer náuseas y vómitos, pero más en la EC que CU.
Síntomas generales asociados con CU y EC en algunos casos
- Fiebre
- Pérdida de apetito
- Adelgazamiento
- Fatiga
- Sudores nocturnos
- Retardo del crecimiento
- Amenorrea primaria
Manifestaciones extra intestinales
Las manifestaciones extra intestinales incluyen las condiciones musculo esqueléticas (artropatía periférica o axial), condiciones cutáneas (eritema nodoso, pioderma gangrenoso), afecciones oculares (escleritis, episcleritis, uveitis), y condiciones hepatobiliares (CEP).
2.2 Complicaciones
Complicaciones intestinales
- El compromiso gastrointestinal proximal es una complicación o una presentación diferente de la enfermedad. Puede aparecer más frecuentemente en los niños y en adultos de algunos grupos étnicos (afroamericanos, etíopes), pero también sucede que se las busca más comúnmente en los niños, en los que la gastroscopía se indica como evaluación temprana de rutina mientras que en los adultos no se suele indicar [16].
- Hemorragia: en la CU puede aparecer sangrado profuso de úlceras. El sangrado es menos común en la EC. El sangrado masivo en la EC se ve más frecuentemente debido a la ulceración ileal que en la colitis.
- 5–10% de los individuos con EC muestran ulceración en el estómago o duodeno.
- La perforación intestinal es una preocupación en la EC, y tanto en la EC (si el colon está comprometido) como en la CU si aparece megacolon.
- Abscesos intraabdominales en la EC.
- Estenosis y obstrucción (el estrechamiento del intestino tal vez sea debido a inflamación aguda y edema, o debido a fibrosis crónica importante):
- Las estenosis de la EC son frecuentemente inflamatorias:
- Las estenosis inflamatorias se pueden resolver con tratamiento médico.
- Las estenosis cicatriciales (fijas o fibróticas) pueden requerir intervención endoscópica o quirúrgica para aliviar la obstrucción.
- Hasta probarse lo contrario, en la CU se supone que las estenosis colónicas son malignas.
- Fístulas y enfermedad perianal:
- Son el sello distintivo de EC.
- La intervención quirúrgica resulta necesaria en los casos en que el paciente no responde al tratamiento médico, o cuando aparecen abscesos. Algunas veces se debe indicar el tratamiento quirúrgico concomitantemente con un tratamiento médico, especialmente en casos de fístulas complejas.
- Existe un alto riesgo de recurrencia.
- Las fistulas hacia las vías urinarias o vagina no son infrecuentes y pueden llevar a pneumaturia o fecaluria, o pasaje de aire desde la vagina. Esto puede dar lugar a infección urinaria o inflamación ginecológica.
- Megacolon tóxico:
- Es una complicación relativamente rara, posiblemente letal de la colitis (caracterizada por dilatación del colon que se puede diagnosticar en la radiografía abdominal simple) que requiere tratamiento médico agresivo e intervención quirúrgica urgente si no hay respuesta dentro de las 24 horas (más común en la CU que en la EC).
- Neoplasia:
- En la CU hay un aumento significativo del riesgo de cáncer de colon ya a los 8 años del diagnóstico y con actividad no controlada de la enfermedad; en la EC existe un riesgo similar si está comprometida un área importante del colon. El riesgo aumenta en relación con la duración de la enfermedad, la edad temprana de aparición, y con la existencia de antecedentes familiares de cáncer colorrectal esporádico. Las tasas generales de cáncer colorrectal en la CU han estado disminuyendo en los últimos informes [17], tal vez debido al mejor uso de la medicación que reduce la inflamación con el tiempo (quimioprevención) y también debido a una optimización de la vigilancia [18,19].
- La colangitis esclerosante primaria (CEP) en la CU también se acompaña de un aumento del riesgo de colangiocarcinoma y cáncer colorrectal. La CEP también está aumentada en la EC, si bien es más común en la CU.
- Si bien hay un aumento del riesgo de adenocarcinoma de intestino delgado en la EC de intestino delgado, se trata de una entidad rara.
Complicaciones extra intestinales
- Las complicaciones extra intestinales deberían diferenciarse de las manifestaciones extra intestinales, y tal vez estén relacionadas con la enfermedad o los medicamentos utilizados para EII — por ejemplo, artropatías medicamentosas (corticosteroides, biológicos); complicaciones oculares (glaucoma o cataratas inducidos por los corticoides); complicaciones hepatobiliares (cálculos biliares, hígado graso); complicaciones renales (nefritis túbulo intersticial medicamentosa); anemia (ferropénica o por deficiencia de vitamina B12, citopenia inducida por tiopurina); complicaciones óseas (osteoporosis y fracturas); enfermedad tromboembólica venosa; y trastornos del humor y ansiedad.
- Afectan hasta 25% de los pacientes con EII, si bien 15–20% tienen artralgias, mientras que el resto tienen enfermedad inflamatoria franca en otros sistemas y órganos. Algunas complicaciones pueden preceder al diagnóstico de EII, y algunas puede tener una evolución independiente de la EII (incluso la colectomía en la CU no afecta el curso de la espondilitis anquilosante o la colangitis esclerosante primaria — si bien para muchos la actividad artrálgica es paralela a la actividad de la enfermedad intestinal).
3. Diagnóstico de EII
El diagnóstico de EII en adultos requiere un examen físico completo y un análisis de la anamnesis del paciente. Hay diferentes exámenes, como pruebas de sangre, de materias fecales, endoscopía, biopsias, y estudios imagenológicos que ayudan a descartar otras causas y confirmar el diagnóstico.
3.1 Anamnesis del paciente
- Preguntar sobre los síntomas — diarrea (sangre, mucus), dolor abdominal, vómitos, pérdida de peso, manifestaciones extra intestinales, fístulas, enfermedad perianal (en la EC), fiebre.
- Preguntar si alguno de los síntomas de presentación había aparecido en algún momento en el pasado (no es raro ver empujes de la enfermedad que no fueron diagnosticados en su momento).
- Data de las quejas actuales, despertar nocturno, ausencias al trabajo, o abstención de las actividades sociales habituales.
- Preguntar sobre posibles manifestaciones extra intestinales — incluyendo, entre otras, artritis, enfermedad ocular inflamatoria, enfermedades cutáneas, osteoporosis y fracturas, enfermedad tromboembólica venosa.
- Identificar si el paciente presenta trastornos del humor, o situaciones de estrés que se sabe precipitan una EII.
- Problemas médicos recientes y pasados — infección intestinal.
- Antecedentes de tuberculosis (TBC) y contactos conocidos con TBC.
- Antecedentes de viaje.
- Medicaciones—antibióticos, antiinflamatorios no esteroideos (AINEs), y otros como corticoides para acné.
- Antecedentes familiares (EII, enfermedad celíaca, cáncer colorrectal, TBC).
- Tabaquismo.
3.2 Examen físico
- General:
- Estado general
- Palidez
- Caquexia
- Dedos en palillo de tambor
- Estado nutricional
- Velocidad de pulso y presión arterial
- Temperatura corporal
- Peso y altura
- Región abdominal:
- Tumoración
- Distensión
- Dolor exquisito, signo de rebote, defensa
- Ruidos intestinales alterados (obstrucción)
- Hepatomegalias
- Cicatrices quirúrgicas
- Región perianal:
- Placas
- Fisuras
- Fístulas
- Abscesos
- Tacto rectal (valorar estenosis anales, tumoraciones rectales)
- Inspección extra intestinal — boca, ojos, piel, y articulaciones:
- Úlceras tipo afta
- Artropatías
- Uveitis, episcleritis
- Eritema nodoso
- Pioderma gangrenoso
- Enfermedad de Sweet (dermatosis neutrofílica aguda)
- Colangitis esclerosa primaria (manifestación de enfermedad hepática crónica)
- Enfermedad ósea metabólica
3.3 Pruebas de laboratorio
Examen de materias fecales
- Exámenes y cultivos fecales de rutina que deben realizarse para eliminar causas de diarrea bacteriana, virales o parasitarias.
- Pruebas de Clostridium difficile (se debe considerar aún en ausencia del antecedente de antibióticos) — debe realizarse dentro de las 2 horas de emitidas las materias fecales.
- Se debe realizar un control de sangre oculta o leucocitos fetales si el paciente consulta por presencia de sangre en las materias fecales, ya que esto puede fortalecer la indicación de endoscopía baja. En aquellos lugares donde se disponga fácilmente de endoscopía baja, estas pruebas rara vez están indicadas.
- Lactoferrina, α1-antitripsina. La principal razón para incluir este estudio es para descartar la inflamación intestinal, más que utilizarla como una prueba diagnóstico positiva. Tal vez no esté disponible en los países en desarrollo, pero se la puede realizar a un costo relativamente bajo y fácilmente con pruebas de ELISA (inmunoensayo ligado a enzimas) basado en los preparados y con rápidos resultados. Calprotectina — se trata de una prueba sencilla, confiable y fácilmente disponible para medir la actividad de una EII — puede ser mejor para CU que para EC; las pruebas de calprotectina fecales rápidas podrían ser de gran utilidad en los países en desarrollo [20]. En caso de estar disponible, puede servir hacer una prueba en domicilio como rutina para el seguimiento.
Examen de sangre
- Hemograma completo (HC).
- Velocidad de eritrosedimentación, proteína C reactiva, y orosomucoide; los niveles no tienen muy buena correlación con la inflamación y la actividad de la enfermedad.
- Electrolitos y albumina, ferritina (puede indicar la absorción o problemas de pérdidas), calcio, magnesio, vitamina B12.
- La ferritina sérica puede estar elevada en la EII activa, y puede estar en el rango normal aún ante una deficiencia severa de hierro. Para evaluar la anemia también se puede evaluar la saturación de transferrina. El ensayo del receptor de transferrina soluble (sTFR) también es una buena medida de los depósitos de hierro, si bien es caro (y también involucra una proteína de fase aguda) y no es frecuente que se encuentre disponible.
- Disminución de la cobalamina sérica — pude indicar malabsorción.
- Pruebas de función hepática y enzimas hepáticas — razón normalizada internacional (INR), bilirrubina, albumina.
- Virus de inmunodeficiencia humana (VIH) — estudios para descartar infección oportunista adicional, virus de hepatitis B (VHB), virus de hepatitis C (VHC), virus de varicela zoster (VVZ), inmunoglobulina G (IgG) [21].
- Anticuerpo citoplásmico antineutrofilo perinuclear (p-ANCA) y anticuerpos anti-Saccharomyces cerevisiae (ASCA) para casos de EII no clasificados.
- Las pruebas de p-ANCA positiva y ASCA negativa sugieren una CU.
- Las pruebas de p-ANCA negativa y de ASCA positiva sugieren EC.
- Estos ensayos son necesarios como pruebas de tamizaje, particularmente si se van a hacer endoscopías o imágenes para diagnósticos más definitivos. P-ANCA puede ser positiva en la colitis de Crohn y por lo tanto tal vez no logre distinguir EC de CU en una colitis no clasificada de otra manera. ASCA es más específico para EC. Estos ensayos pueden tener valor agregado cuando haya hallazgos sutilmente anormales, pero falte el diagnóstico definitivo de enfermedad inflamatoria. Tal vez también sea de ayuda si se consideran técnicas endoscópicas más avanzadas tales como endoscopía capsular o endoscopía con doble balón, de modo tal que una prueba ASCA positiva pueda dar justificaciones de más peso para evaluar el intestino delgado.
- Es posible que ASCA no sea tan fácil de conseguir ni sea tan asequible en todos lados. En los países en los que la tuberculosis es un diagnóstico diferencial importante, tal vez ASCA no ayude para diferenciar la EC de intestino delgado de la TBC de intestino delgado. Sin embargo, si se dispone tanto de ASCA como los ensayos de liberación de interferón gama, y la prueba de ASCA es positiva y el ensayo de liberación del interferón gama es negativo, la especificidad para EC es elevada.
- Hay varias pruebas de anticuerpos más, fundamentalmente los antígenos microbianos, que aumentan la probabilidad de EC, ya sea aislados o en combinación, o con una suma de puntuaciones de los resultados de ELISA para un clúster de anticuerpos. Estos ensayos son costosos y no se consiguen fácilmente. La presencia de estos anticuerpos, incluyendo un ASCA positivo, aumentaría la probabilidad de que un caso de EII sin clasificar represente una enfermedad de Crohn.
- Se deben hacer pruebas de anticuerpos celíacos, a no ser que las presentaciones incluyan características no celíacas obvias, tales como fístulas, enfermedad perineal, y sangre en las deposiciones.
- Se recomienda medir los niveles enzimáticos de la tiopurina metil transferasa (TPMT) antes de iniciar la terapia con tiopurina. En los caucásicos, las tasas de mutaciones de ambos alelos TPMT que produce niveles inadecuados de TPMT es aproximadamente 0.3%. No se conocen las tasas de niveles muy bajos a no mensurables de TPMT en otros grupos étnicos.
- Los niveles séricos de los metabolitos de tiopurina y los niveles circulantes de agentes biológicos (hasta la fecha solo disponibles para anticuerpos contra TNF), así como los niveles circulantes de anticuerpos a agentes biológicos, pueden ayudar a guiar la dosificación y el seguimiento de la adherencia al medicamento.
Exclusión de TBC intestinal en áreas con una alta probabilidad previa al test
- Prueba cutánea de derivado proteico purificado de tuberculina (PPD). (En algunos países, como Brasil, se considera que el PPD es positivo cuando es > 10 mm; en EEUU, es positivo cuando e > 5 mm)
- Prueba de anticuerpos séricos de PPD.
- Ensayos de interferón gamma (QuantiFERON-TB, T-SPOT, prueba TBC). El ensayo de liberación de interferón gamma (IGRA) tiene una alta especificidad para el diagnóstico TBC. Puede también ser de utilidad para el diagnóstico diferencial entre TBC gastrointestinal y EC en poblaciones asiáticas [22].
- Todos estos ensayos pueden verse adversamente afectados por la coexistencia de una inmunosupresión [23].
- Los parámetros clínicos simples (como fiebre, sangrado rectal, diarrea, y duración de los síntomas) tienen la mayor exactitud para diferenciar la EC de TBC del aparato digestivo [24], algo que puede ser útil si los recursos son limitados.
- La combinación de evaluación endoscópica y parámetros radiológicos y de laboratorio sencillos (ASCA, IGRA) constituye una ayuda diagnóstica útil para diferenciar entre EC y TBC intestinal [25].
Histopatología
La toma de biopsias es una rutina durante la endoscopía. Es importante que el endoscopista considere qué preguntas específicas le va a hacer al patólogo con cada muestra biópsica remitida para evaluación. He aquí algunas de las razones importantes para obtener biopsias:
- Valoración de la distorsión de la arquitectura de las criptas, “empequeñecimiento de las criptas,” aumento del especio subcriptal, plasmacitosis basal. Estas son características de colitis crónica y serían atípicas de la colitis infecciosa aguda.
- Valoración de granulomas que no forman caseificación, lo que sugeriría enfermedad de Crohn. La presencia de granulomas necróticos o caseosos o grandes debe alertar al médico al diagnóstico de tuberculosis, especialmente en regiones en las que esta enfermedad es endémica.
- Identificación de cambios histológicos en áreas de endoscopía normal para estadificar completamente el grado de enfermedad.
- Se puede buscar el citomegalovirus (CMV) en la biopsia tisular en pacientes que reciben agentes inmunosupresores o corticoides crónicos — tanto para ARN, como para la histología en tejido colónico. La serología puede ser de utilidad como medida adjunta (IgM CMV).
- Se puede realizar una búsqueda de displasia si las biopsias de rutina se obtienen para vigilancia de displasias, o si toman biopsias de lesiones de tumoraciones.
- Identificación de colitis linfocítica o colitis colagenosa en un colon que por otra parte parece endoscópicamente normal. Estos diagnósticos pueden coexistir con la enfermedad de Crohn de intestino delgado, y se los debería buscar en pacientes con diarrea.
3.4 Imagenología e endoscopía
- Radiografía simple de abdomen:
- Se puede establecer si la colitis está presente y en algunos casos su extensión.
- Se utiliza cuando se espera encontrar una obstrucción o perforación intestinal.
- Descarta el megacolon tóxico.
- Radiografía baritada de intestino delgado/enema baritado con doble contraste:
- No se recomienda habitualmente en los casos severos.
- Se puede utilizar para identificar fistulas que surgen del colon o que lo “puentean”.
- La radiografía baritada de intestino delgado sigue siendo ampliamente utilizada para valorar el tracto gastrointestinal hasta el intestino delgado distal.
- Puede dar una “hoja de ruta” anatómica previa a la cirugía.
- Sigmoidoscopía, colonoscopía:
- Examinar en búsqueda de úlceras, inflamación, sangrado, estenosis.
- Múltiples biopsias del colon y del íleo terminal.
- La extensión de la colonoscopía puede estar limitada en casos severos o fulminantes debido al aumento del riesgo de perforación.
- Cuando el paciente no responde al tratamiento habitual, se pueden utilizar estos exámenes para valorar la infección por CMV si el paciente está recibiendo medicación inmunosupresora crónica, o para infección por C. difficile si las deposiciones son equívocas.
- Después de 8 años de CU o colitis de Crohn está indicado hacer colonoscopía de tamizaje para vigilancia de displasias.
Se debe consultar las recomendaciones sobre la vigilancia y el tratamiento de la displasia en pacientes con EII de la nueva declaración de consenso publicada por la Sociedad Americana de Endoscopía Gastroenterológica (ASGE) [26]. Las nuevas guías recomiendan cromoendoscopía como modalidad de vigilancia primaria, basado en el mejor rendimiento diagnóstico en comparación con las biopsias aleatorias. Sin embargo, hay un debate sobre si la cromoendoscopía (con rociado del colorante) es mejor que la endoscopía de luz blanca con alta definición. La endoscopía con alta definición ha representado un claro avance para identificar las lesiones elevadas o irregulares. En un ensayo controlado aleatorizado, se encontró que la cromoendoscopía de alta definición aumentaba significativamente el índice de detección de lesiones displásicas en comparación con la endoscopía de luz blanca y alta definición en pacientes con CU de larga data [27], si bien otro ensayo concluye que no había diferencias entre la cromoendoscopía y la endoscopía de luz blanca y alta definición [28].
- Endoscopia del tracto gastrointestinal superior:
- En caso de síntomas gastrointestinales altos (náuseas, vómitos, dolores epigástricos). Como la enfermedad gastrointestinal alta puede ser más común en la EC pediátrica, esta técnica se utiliza más de rutina en los niños.
- Endoscopía con cápsula:
- Es útil en pacientes en los que se sospecha EC y en los que los estudios iniciales han sido negativos.
- Permite evaluar la totalidad del intestino delgado, mejorando así el diagnóstico y diagnóstico diferencial de EII [29] — las lesiones halladas se deben interpretar en el contexto del diagnóstico diferencial.
- Puede ser de importancia en la EC conocida — para valorar la distribución de la enfermedad, su extensión y respuesta al tratamiento (cicatrización de la mucosa).
- Todavía se discute su papel actual en la CU.
- Para los pacientes con EC que tienen estenosis o cuando hay incertidumbre en cuanto a la estenosis, se puede utilizar una cápsula de detección de permeabilidad primero, para determinar si hay una estructura funcional que pudiera obstruir el pasaje de endoscopio de cápsula real.
- Es raro que esté disponible y que sea asequible en los países con economías con dificultades.
- Enteroscopía espiral, doble balón y balón único:
- Para valorar la enfermedad intestinal cuando otras modalidades han sido negativas y cuando se sospechan fuertemente determinadas patologías o si se necesitan hacer biopsias; también para obtener tejido para descartar TBC y los hallazgos están más allá del alcance de la endoscopía estándar.
- Para tratar una estenosis del intestino delgado o para valoración de sangrado de origen oscuro en la EC.
- Rara vez disponible en los países poco privilegiados.
- Otros avances endoscópicos:
- La ampliación y la cromoendoscopía tienen el potencial de permitir una detección más exacta y una mejor caracterización de las lesiones displásicas, y para valoración de la severidad de la enfermedad mucosa en comparación con endoscopía de luz blanca [29].
- Si bien puede llevar mucho tiempo y en algunos países es difícil conseguirlo, la tinción con azul de metileno es relativamente barata [30]. Todavía está por probarse si la cromoendoscopía es de hecho superior a las técnicas endoscópicas recientes de luz blanca y alta resolución.
- Colangiopancreatografía de resonancia magnética (MRCP):
- Si existe evidencia de colestasis, o si se sospecha CEP.
- Imagenología transversa:
- Tomografía computarizada (CT), imagenología de resonancia magnética (incluyendo enterografía CT y enterografía MRI).
- Ayuda a determinar la extensión y la severidad de la enfermedad y para valorar las complicaciones de perforación de EC. Se prefiere la utilización de ecografía y IMRN, ya que los pacientes a menudos son jóvenes y es probable que requieran repetición con imagenología con detalle del tiempo.
- La ecografía tiene alto nivel de exactitud diagnóstica para detectar EC, especialmente en la EC de intestino delgado y perianal, con un costo relativamente bajo y sin exposición a radiación [31]. Se necesita un personal experimentado.
- La MRI tiene altos niveles de sensibilidad y especificidad para el diagnóstico de EC en el intestino delgado y puede ser una alternativa de la endoscopía [32]. También es útil para evaluar la enfermedad perianal. Está siendo cada vez más utilizada en los pacientes pediátricos y en los adultos jóvenes debido a la falta de exposición a la radiación y la consiguiente capacidad de repetir las pruebas de manera inocua.
- Ha reemplazado a la enteroclisis con ingesta baritada en centros con la pericia apropiada [33].
- La MRI de la pelvis se considera el método patrón oro para valorar las fístulas de la enfermedad de Crohn perineal. La ultrasonografía endoscópica (EUS) puede considerarse si se dispone de gente capacitada, pero su exactitud puede estar limitada porque las vistas son limitadas.
- Absorciometría de rayos X, energía dual (DEXA):
- Para valorar la densidad mineral ósea en casos seleccionados.
- Radiografía de tórax:
- Para descartar la TBC pulmonar y también para permitir una búsqueda de aire libre por debajo del diafragma en caso de perforación.
Nota: Es importante reducir a un mínimo la exposición a radiación médica diagnóstica, debido al potencial riesgo de neoplasia inducida por radiación.
3.5 Diagnóstico en pacientes pediátricos
La Sociedad Europea de Gastroenterología, Hepatología, y Nutrición Pediátrica (ESPGHAN) ha publicado los criterios de Porto revisados para el diagnóstico de EII en niños y adolescentes [34]. Los criterios revisados se basan en los criterios de Porto originales y la clasificación de París de EII pediátrica, incorporando datos novedosos tales como los biomarcadores séricos y fetales. Los criterios recomiendan endoscopía gastrointestinal alta e ileocolonoscopía en todos los casos en los que se sospecha EII pediátrica, con enterografía de resonancia magnética o endoscopía con cápsula inalámbrica del intestino delgado. La imagenología no es necesaria si se puede diagnosticar una CU eficaz utilizando endoscopía e histología.
4. Cascada diagnóstica para EII
4.1 Cascada 1 — opciones para el diagnóstico según los recursos disponibles
Recursos limitados
- Examen físico.
- Exámenes de materias fecales para buscar fuentes de infección, leucocitos fecales.
- Hemograma completo, albuminemia.
- Pruebas de VIH y TBC en poblaciones de alto riesgo — y exámenes para detección de otras infecciones oportunistas, VHB, VHC, radiografía de tórax (RxT).
- Colonoscopía flexible de largo total e ileoscopía con biopsias si se dispone de interpretación histológica.
- Si no se dispone de endoscopía, pero hay estudios baritados se debe obtener estudio baritado de intestino delgado y enema baritado.
Recursos medianos
- Examen físico.
- Estudio de materias fecales buscando infección.
- Materias fecales en busca de leucocitos fecales, calprotectina fecal (no necesariamente si se dispone de endoscopía, pero puede ayudar a seleccionar para seguir estudiando incluyendo con endoscopía).
- Hemograma, albuminemia, ferritina sérica, proteína C reactiva (PCR).
- Pruebas de VIH y TBC en poblaciones de alto riesgo — serología contra VHA, VHB en pacientes con EII conocida, para vacunar - de ser necesario - antes del tratamiento. Valoración de infección oportunista, VHB, VHC, IgG de VVZ, radiografía de tórax (RxT).
- Colonoscopía o ileoscopía, si estuvieran disponibles.
- Ecografía abdominal.
- CT de abdomen.
Recursos amplios
- Examen físico.
- Pruebas de materias fecales, en busca de infección.
- Hemograma, albuminemia, ferritina sérica, Proteina C Reactiva.
- Pruebas de VIH y TBC en poblaciones de alto riesgo — serología para VHA, VHB en los casos en los que hay EII conocida para vacunar antes del tratamiento, de ser necesario. Estudio de infección oportunista, VHB, VHC, VVZ IgG, radiografía de tórax (RxT).
- Colonoscopía e ileoscopía.
- Ecografía abdominal.
- La RMN abdominal es preferible a la TC abdominal, debido a que no se expone a radiación.
- La prueba de reacción en cadena de polimerasa (PCR) para TVC y los cultivos resultan esenciales durante la endoscopía baja en áreas con alta prevalencia de TBC.
- Si no hay certeza sobre si los pacientes tienen compromiso del intestino delgado se pueden realizar cortes transversos con la RMN, endoscopía capsular de intestino delgado, o TC.
- Enema baritado si se espera encontrar una fistula colónica y no se la ha identificado en las imágenes transversas, o si la colonoscopía es incompleta.
- En condiciones de colonoscopía incompleta, la colonografía TC se ha convertido en la opción preferida para examinar la totalidad del colon. Algunas unidades radiológicas tienen reservas sobre esta técnica en casos de EC. Los estudios de cápsula colónica son otra alternativa en caso de colonoscopía incompleta, a no ser que se sepa o haya altas probabilidades de una inexistencia de una estenosis colónica.
- Endoscopía con cápsula el cuadro sigue siendo poco claro y si se sospecha diagnóstico de EC.
- Endoscopía con doble balón (anterógrado o retrógrado, dependiendo del sitio donde se sospecha la lesión) si hay áreas del sector medio del intestino delgado.
5. Evaluación
5.1 Criterios diagnósticos
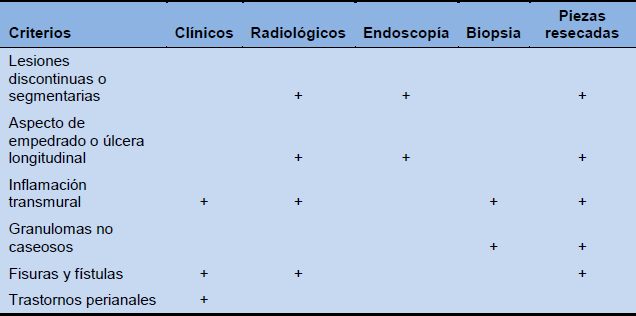
Tabla 2 Criterios diagnósticos de la Organización Mundial de la Salud para enfermedad de Crohn
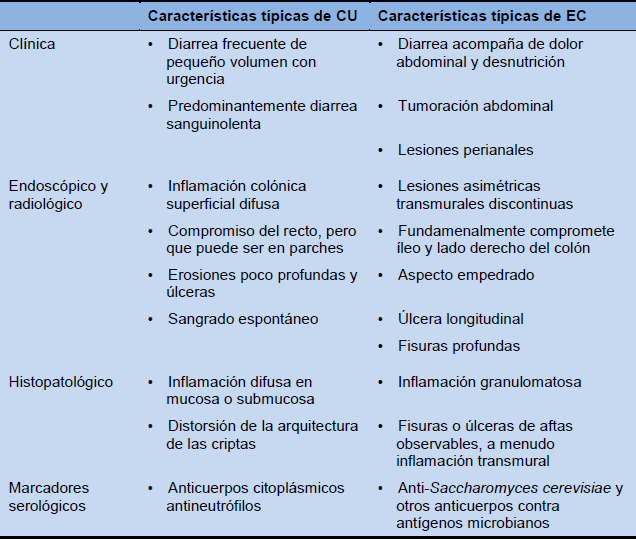
Diferenciación entre CU y EC
Tabla 3 Características para diferenciar entre CU y EC
Consideraciones diagnósticas
- Si faltan características radiológicas, endoscópicas, o histopatológicas típicas los pacientes deben ser controlados durante 3–6 meses después de la primera crisis. Se puede considerar una repetición de la colonoscopía después de 10–12 semanas para asegurar la cicatrización que se espera en la TBC intestinal y potencialmente en la EC.
- En los pacientes en los que haya dificultades para diferenciar entre EC y TBC intestinal se debe instituir tratamiento para TBC y se deben observar sus efectos. No se debe realizar tratamiento simultáneo para EC y TBC.
- Los hallazgos de colonoscopía o las alteraciones inflamatorias difusas y coprocultivos negativos no alcanzan para diagnosticar CU. Esto requiere cambios crónicos con el paso del tiempo (a saber, 6 meses, en ausencia de otros diagnósticos emergentes y signos histológicos de inflamación crónica.
- En pacientes con colitis de EC y CU de larga data se debe implementar vigilancia para cáncer colorrectal.
- El componente sigmoidoscópico de la Puntuación de Mayo y el índice de severidad endoscópica de colitis ulcerosa muestran el mayor potencial para una evaluación confiable de la actividad de la enfermedad endoscópica en la CU [35] — pero siguen siendo utilizados mayormente en los ensayos clínicos.
5.2 Diagnóstico diferencial
Tabla 4 Principales diagnósticos diferenciales para colitis ulcerosa y enfermedad de Crohn
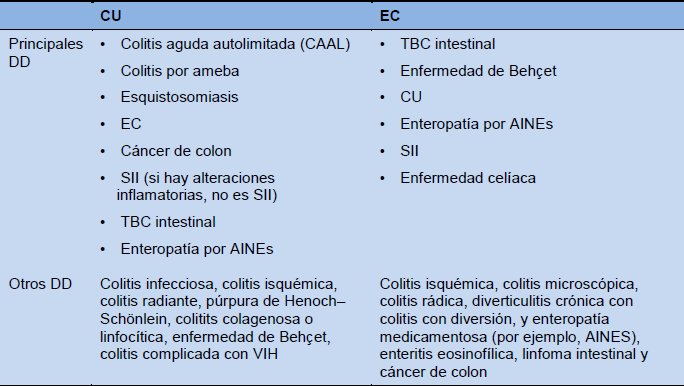
EC, enfermedad de Crohn; DD, diagnóstico diferencial; VIH, virus de inmunodeficiencia humana; SII, síndrome de intestino irritable; AINES, anti-inflamatorios no esteroideos; TBC, tuberculosis; CU, colitis ulcerosa.
EII y tuberculosis intestinal
- Antes de hacer diagnóstico de EII debe descartarse la TBC intestinal.
- Todavía no se ha probado la asociación causal entre Mycobacterium paratuberculosis e EII.
- En las poblaciones o jurisdicciones de alto riesgo, si no se puede descartar a TBC, se justifica hacer una prueba de tratamiento anti-TBC y se debe abstener del uso de corticoides.
- Las secuencias de síntomas ocurren como en la TBC: fiebre, dolor abdominal, diarrea; EC: dolor abdominal, diarrea, y fiebre (esta última a menudo está ausente).
- En el diagnóstico diferencial entre TBC y EC, la TBC tiene una evolución continua, mientras que hay antecedentes de remisiones y recidivas en la EC.
- En la TBC puede haber ascitis y hepato-esplenomegalia, pero ambos son infrecuentes en la EC.
Tabla 5 Distinción entre tuberculosis y enfermedad de Crohn

ASCA, anticuerpos anti-Saccharomyces cerevisiae; EC, enfermedad de Crohn; RxT, radiografía de tórax; VIC, válvula ileocecal; IFN, interferón; p-ANCA, anticuerpo citoplásmico antineutrófilo perinuclear; PPD, derivado de proteína purificada; TBC, tuberculosis.
6. Tratamiento de EII
6.1 Introducción
Es importante que el paciente reciba una explicación sobre la enfermedad con información individualizada. Se alienta una participación activa del paciente en la toma de decisiones.
El tratamiento de EII a menudo requiere un tratamiento a largo plazo basado en la combinación de medicamentos para controlar la enfermedad. Los clínicos deberían ser conscientes de las posibles interacciones medicamentosas y de los efectos colaterales. A menudo los pacientes necesitan cirugía, y se necesita una colaboración cercana entre los cirujanos y los médicos para optimizar el tratamiento del paciente.
El tratamiento de EII se debería basar en:
- CU vs. EC (si bien esto es menos importante para los aspectos iniciales del tratamiento)
- Ubicación y fenotipo de la enfermedad
- Gravedad
- Comorbilidades y complicaciones
- Respuesta sintomática individual
- Tolerancia a la intervención médica
- Acceso del paciente a opciones diagnósticas y terapéuticas
- Evolución y duración anterior de la enfermedad, con cantidad de recidivas en un año calendario
La meta del tratamiento es:
- Mejorar y mantener el bienestar general de los pacientes (optimizando su calidad de vida, desde el punto de vista del paciente)
- Tratar la enfermedad aguda:
- Eliminar los síntomas y minimizar los efectos colaterales y los efectos adversos a largo plazo
- Reducir la inflamación intestinal y si es posible hacer cicatrizar la mucosa
- Mantener las remisiones sin tener que recurrir a los corticosteroides (disminuir la frecuencia y severidad de las recurrencias y del uso de corticosteroides)
- Evitar complicaciones, internaciones, y cirugía
- Mantener un buen estado nutricional
Consideraciones sobre la dieta y el estilo de vida:
- Si bien no hay una plena comprensión del impacto de la dieta sobre la actividad inflamatoria en la CU/EC, hay cambios de la dieta que pueden ayudar a reducir los síntomas:
- Durante un aumento de la actividad de la enfermedad, es apropiado disminuir la cantidad de fibra. Se puede mantener los productos lácteos, a no ser que el paciente no los tolere.
- Una dieta baja en residuos puede disminuir la frecuencia de los movimientos intestinales.
- Puede estar indicada una dieta rica en residuos en los casos de proctitis ulcerosa (enfermedad limitada al recto, en la que el estreñimiento sea un problema mayor que la diarrea).
- Hay escasos datos que sugieren que una reducción de los oligosacáridos, disacáridos, y monosacáridos y polioles (FODMAP) fermentables de la dieta puedan reducir los síntomas de EII [36].
- Los cambios de la dieta o del estilo de vida pueden reducir la inflamación en la EC:
- Una dieta líquida, con fórmula pre-digerida, o suspensión de la vía oral, puede reducir los síntomas obstructivos. La nutrición enteral exclusiva puede solucionar síntomas en la enfermedad inflamatoria, especialmente en los niños; pese a ello, no se sabe cómo afecta la inflamación, dado que es frecuente ver recidivas al interrumpir la nutrición enteral, a no ser que se haya emprendido alguna otra intervención. Puede afectar el microbioma intestinal, que revierte a la línea de base una vez que se haya interrumpido la nutrición enteral y que se haya reiniciado la dieta habitual de la mesa.
- Se debe considerar la nutrición enteral como una alternativa a los corticoides convencionales para inducir la remisión de EC en niños en quienes preocupe el crecimiento [37] o cuando la inmunosupresión no sea apropiada —por ejemplo, en sepsis difícil de controlar.
- La interrupción del tabaquismo beneficia a los pacientes con EC en relación con el curso de su enfermedad y beneficia a los pacientes de CU desde el punto de vista de la salud en general (dejar de fumar se asocia con empujes de CU).
- La fibra dietética es potencialmente eficaz para el tratamiento de EII. Existe evidencia limitada, y débil en cuanto a la eficacia de ispagula en el mantenimiento de la remisión de CU y de cebada germinada en la CU activa [38].
- La reducción del estrés o el mejor manejo del estrés pueden mejorar los síntomas o el enfoque de los pacientes con respecto a su enfermedad. La asistencia de un profesional de la salud mental puede ser útil, y es fundamental prestar atención a la enfermedad psiquiátrica concomitante.
6.2 Medicación en el tratamiento de EII
Aminosalicilatos — agentes antiinflamatorios
- Este grupo incluye:
- Ácido 5-aminosalicílico (5-ASA), mesalazina (Nombre Adoptado en EEUU: mesalamina).
- Preparaciones disponibles en América del Norte y Europa Occidental para uso oral: sulfasalazina, mesalamina, olsalazina, mesalazina, balsalazida (en pastillas, gránulos, o preparados en múltiples matrices); para uso rectal: enemas de mesalamina (líquido o espuma) y supositorios.
- Útil tanto para el tratamiento de las exacerbaciones de colitis como para mantenimiento de las remisiones.
- 5-ASA para tratamiento de la CU durante las remisiones:
- 5-ASA oral o rectal.
- Terapia combinada de 5-ASA oral y tópico. El uso combinado oral y tópico de 5-ASAs (mesalamina y sulfasalazina) es más beneficioso que 5-ASAs solo para remisión de la CU activa leve o moderada [39].
- 5-ASA rectal es superior a los corticosteroides rectales.
- 5-ASAs tópicos intermitentes son mejores que 5-ASA por vía oral para evitar la recidiva de una CU quiescente [39] en los pacientes con proctosigmoiditis.
- Los datos sobre 5-ASA en la EC siguen siendo limitados:
- En los pacientes con EC leve ileocecal o del colon derecho que no quieren recibir corticoides o que no toleran los corticosteroides, o en quienes los corticosteroides están contraindicados, se debe considerar 5-ASA para una primera presentación o una única exacerbación inflamatoria en un periodo de 12 meses [37].
- No ofrecer 5-ASA para la EC moderada o severa o para sus exacerbaciones o para la enfermedad extensa de intestino delgado o enfermedad con complicaciones penetrantes o fibroestenosis [37].
- En EC, se presume que la sulfasalazina y mesalazina/mesalamina son fundamentalmente efectivas en la enfermedad que afecta el colon. Sin embargo, esto no ha sido estudiado específicamente.
- Los pacientes que reciben sulfasalazina deberían recibir ácido fólico.
- Es importante utilizar dosis adecuadas: 2.0–4.8 g/día para la enfermedad activa, ≥ 2 g/día para mantenimiento. Sin embargo, es débil la evidencia de un efecto dosis-respuesta para 5-ASA más allá de los 2 g/día.
Corticoides
- Habitualmente brindan una importante supresión de la inflamación y un rápido alivio de los síntomas [40].
- Los corticosteroides inducen remisión en pacientes con una primera presentación o una única exacerbación inflamatoria de EC dentro de un periodo de 12 meses [37].
- No sirven para el mantenimiento de la remisión.
- Los efectos colaterales limitan su uso (a largo plazo).
- Se recomienda el uso concomitante de calcio y vitamina D, así como el monitoreo de la glucemia y la presión arterial.
- En los pacientes con EC del íleo distal, ileocecal, o del lado derecho que no quieren recibir corticosteroides, o no los toleran o en quienes estos estén contraindicados, se debe considerar la budesonida para una primera presentación o para una única exacerbación inflamatoria dentro de un periodo de 12 meses [37].
- La budesonida puede tener menos efectos colaterales que los corticosteroides convencionales [37].
- No ofrecer budesonida para EC severa o exacerbaciones [37].
- La vía de administración depende de la ubicación y la gravedad de la enfermedad:
- Intravenosa (metilprednisolona, hidrocortisona).
- Oral (prednisona, prednisolona, budesonida, dexametasona).
- Rectal (enema, preparaciones de espuma, supositorios).
Modificadores de la inmunidad — tiopurinas
- Las tiopurinas no son más eficaces que placebo para inducir la remisión de EC o CU [41]; son eficaces para mantener la remisión inducida por los corticosteroides [41].
- No ofrecer azatioprina o mercaptopurina para EC o CU si el paciente presenta un déficit de la actividad de la tiopurina metiltransferasa (TPMT). Utilizar una dosis menor si la actividad de TPMT es inferior a la normal [37,42].
- Si no se puede medir TPMT, la dosis de tiopurina debería aumentarse de 50 mg a la dosis completa mientras que se monitorea el hemograma. Los pacientes asiáticos parecen necesitar dosis menores de tiopurina para lograr eficacia, y la posología completa habitualmente está limitada por la aparición de citopenia.
- Debe considerarse el agregado de azatioprina o mercaptopurina a los corticoides convencionales o budesonida, para inducir remisión de la EC si hay dos o más exacerbaciones inflamatorias dentro de un periodo de 1 año, o si la dosis de corticoides no se puede disminuir y eliminar gradualmente [37]. También se puede considerar si hay predictores de malos resultados aún en el momento del diagnóstico (edad < 40, corticoides para el primer empuje, enfermedad perianal, tabaquismo, fenotipos perforantes).
- Las tiopurinas se acompañan de tasas inferiores de infección grave [41], pero se los debe controlar más de cerca en el paciente añoso [43].
- Las tiopurinas aumentan el riesgo de linfoma, si bien el grado de aumento es más discutido [41]. Su uso también está acompañado de un aumento del riesgo del cáncer cutáneo no melanoma.
- Las tiopurinas en particular están asociadas a un síndrome de activación de los macrófagos (MAS), lo más probablemente por promover la reactivación viral mediante la inhibición de las células citotóxicas y killers naturales [44].
- Los pacientes que esté recibiendo azatioprina o mercaptopurina deben controlarse para detectar neutropenias [37], aún si los niveles de enzima TPMT son normales [43].
- La azatioprina se utiliza en los países de pocos recursos en pacientes con EC y CU porque es barata, es fácil de conseguir y parece ser segura. Los pacientes a menudo no pueden pagar 5-ASA y utilizar corticoides, y se presentan con complicaciones severas; la azatioprina es una mejor elección que los corticosteroides.
- En muchos países no se dispone de pruebas de metabolitos de tiopurinas, pero donde dichas pruebas se puedan hacer, pueden ayudar a explicar la falta de respuesta.
Modificadores de la inmunidad — inhibidores de la calcineurina
- Ciclosporina A (CSA) o tacrolimus en la CU y tacrolimus en la EC.
- Se debe medir el nivel de tacrolimus y buscar un valle de 10–15 ng/L [45].
- El uso de CSA se ve limitado por la colitis severa aguda (refractaria a los corticoides).
Los inhibidores de calcineurina están reservados para circunstancias especiales.
- El uso de CSA está limitado casi exclusivamente a pacientes con colitis severa aguda.
- El uso de tacrolimus en pacientes con CU o EC en quienes han fallado otras terapias probadas.
- Los inhibidores de calcineurina deben interrumpirse dentro de los 6 meses para limitar la nefrotoxicidad, y se deben considerar inmunosupresores alternativos tales como azatioprina (AZA), 6-mercaptopurina (6-MP), o metotrexate (MTX) si se está considerando CSA.
- Existe una alta tasa de colectomías altas 12 meses después de la introducción de CSA.
- Después de CSA intravenoso, cuando se logre una respuesta clínica debería pasarse a una terapia oral y se deben agregarse 6-MP, AZA, o MTX.
Modificadores de la inmunidad — metotrexate (MTX) en la EC
- El metotrexate es más eficaz que placebo para la inducción de remisión de EC [41] y para el mantenimiento de la remisión inducida por corticoides [41,46].
- Se debe considerar el agregado de metotrexate a los corticoides convencionales o budesonida para inducir la remisión de EC si los pacientes no pueden tolerar azatioprina o mercaptopurina, o en pacientes en los que la actividad de TPMT es deficiente si hay dos o más exacerbaciones inflamatorias dentro de un periodo de 1 año, o si no se puede disminuir gradualmente la dosis de corticoides [37].
- Solo se debe considerar metotrexate para mantener la remisión de EC en pacientes que necesitaron metotrexate para inducir la remisión, o que no pueden tolerar la azatioprina o mercaptopurina, o que tienen contraindicaciones para su uso [37] — MTX también se debe evitar en mujeres jóvenes que puedan quedar embarazadas.
- El metotrexate es una buena opción si se emprende una terapia concomitante con un agente anti-TNF. Se ha demostrado que no tiene ninguna ventaja con respecto a placebo en la inducción de remisiones o en su mantenimiento en personas con EC que han recibido corticoides a altas dosis y un régimen de inducción y mantenimiento con infliximab en el curso de 1 año [47]. Sin embargo, la coadministración con metotrexate puede reducir la formación de anticuerpos contra la terapia anti-TNF, y esto probablemente aumente las respuestas sostenidas al anti-TNF. Se considera que cuando se usa metotrexate como una terapia única o combinada la probabilidad de aumentar el riesgo de linfoma es menor que cuando se utilizan tiopurinas. Se considera que este riesgo es pequeño [41].
- Se recomienda la administración conjunta de ácido fólico.
- Cuando se usa metotrexate para EII la hepatotoxicidad suele ser leve y revierte al interrumpir la medicación. Se debe controlar a los pacientes en busca de hepatotoxicidad al inicio y durante el tratamiento con metotrexate [48].
- El uso de metotrexate en pacientes con CU es un tema discutido. El reciente estudio METEOR [49] en Francia sugirió un resultado negativo, pero el registro fue con un grupo muy inactivo y algunos de los resultados sugerían desenlaces positivos. Por lo tanto, tal vez sea una opción barata viable cuando no hay otras opciones o hay muy pocas.
Inmuno modificadores: utilización
- Se pueden utilizar para reducir o eliminar la dependencia de corticoides en pacientes con EII.
- Se pueden utilizar en pacientes seleccionados con EII cuando los 5-ASAs y corticoides son ineficaces o solo son eficaces parcialmente.
- Se pueden utilizar para mantener la remisión en la EC y en la CU cuando fallan los 5-ASAs.
- Se pueden utilizar para tratamiento primario de las fístulas.
- Son un tratamiento alternativo para las recidivas de EC después de la corticoterapia.
- Se pueden utilizar en la dependencia a los corticoides para mantener la remisión y permitir retirar los corticoides.
- Se pueden utilizar ya sea tiopurinas o metotrexate concomitantemente con terapia biológica para aumentar su efectividad y reducir la probabilidad de formación de anticuerpos.
Inmuno modificadores — notas importantes
- No ofrecer azatioprina, mercaptopurina o metotrexate como monoterapia para inducir la remisión de EC o de CU [37].
- El inicio de acción es relativamente lento para las tiopurinas y el MTX. Demora aproximadamente 3 semanas lograr una homeostasis en sangre de las tiopurinas, y, por lo tanto, la dosificación se puede acelerar si se hace un monitoreo correcto. El inicio de acción es rápido (< 1 semana) para CSA.
- Las tiopurinas no son adecuadas para las exacerbaciones agudas. CSA puede ser eficaz en la CU severa aguda.
- Antes de comenzar con AZA o 6-MP, la medición del nivel de enzimas de tiopurina metiltransferasa (TPMT) (fenotipo) ayudará a guiar la posología, y si los niveles de enzima son muy bajos, el riesgo tal vez sea demasiado alto para utilizar estos fármacos. En los lugares en donde no se disponga de la prueba, se deben obtener hemogramas a las 2 semanas, 4 semanas, y posteriormente cada 3 meses. Aún donde se disponga de la prueba, todavía se indica hacer hemogramas trimestralmente.
Agentes anti-factor de necrosis tumoral (anti-TNF)
- Esta puede ser la primera línea de terapia en pacientes que se presentan con una enfermedad agresiva y en aquellos con EC perianal.
- Infliximab, adalimumab, y certolizumab han sido probados por la FDA (Administración de Alimentos y Medicamentos de EEUU) para el tratamiento de la EC moderada a severa cuando hay una respuesta inadecuada a las medicaciones estándar. Infliximab y adalimumab han sido probados en Canadá y Europa.
- Infliximab y adalimumab muestran una mejor respuesta clínica y una mejor remisión y cicatrización de la mucosa que placebo, sin aumento de los efectos adversos [41,50].
- Infliximab, adalimumab, y certolizumab son eficaces para mantener la remisión de EC inducida por agentes anti-TNF [41].
- Infliximab (IFX) es utilizado para terapia de rescate en la CU severa refractaria a los corticoides.
- Los efectos del tratamiento con IFX intravenoso duran aproximadamente 8 semanas; la dosificación en esquemas regulares logra mejores tasas de remisión que la terapia episódica. Cuando hay una respuesta subóptima, la posología puede aumentarse de 5 mg/kg a 10 mg/kg, o se puede reducir el intervalo. Otros ajustes de la posología se pueden adaptar a los niveles del fármaco. Adalimumab y certolizumab se administran por vías subcutáneas cada 2 y 4 semanas, respectivamente. En el caso de adalimumab, la dosificación puede aumentarse a semanalmente si la respuesta es subóptima.
- El valor de la terapia combinada con tiopurinas tanto en la EC como CU ha sido confirmado en los estudios SONIC y SUCCESS. No se ha probado el valor de la terapia concomitante con MTX, si bien se sabe que los pacientes con artritis reumatoidea reducen su inmunogenicidad cuando lo utilizan concomitantemente con infliximab. En las unidades con escasos recursos, la terapia de mantenimiento programada y regular a menudo sigue siendo un sueño lejano, y actualmente solo se puede optar por una terapia episódica (con el problema inherente que entraña de inmunogenicidad); ver abajo.
- La administración concomitante de agentes inmuno moduladores reduce el riesgo de aparición de anticuerpos con infliximab y el riesgo de reacciones a la infusión [51]. Puede ser útil cuando se lo administra con otros agentes anti-TNF, pero esto no ha sido estudiado formalmente — existe una inquietud, sin embargo, sobre el uso de la terapia combinada (tiopurinas + anti-TNF) en pacientes jóvenes de sexo masculino, debido al aumento del riesgo de linfoma hepatoesplénico de células T [52].
- Infliximab es el único tratamiento probado para el tratamiento de fístulas, fundamentado en ensayos controlados aleatorizados con poder estadístico adecuado. Adalimumab también es útil para las fistulas, pero estos datos solo se encuentran disponibles de los subgrupos en estudios mayores de EC no específicamente diseñados para valorar la respuesta de la fístula.
- El tratamiento con infliximab reduce las internaciones y las tasas de cirugía en pacientes con EII. Esto reduce en gran manera los costos asociados con la enfermedad [53].
- Los usuarios de anti-TNF presentan un aumento muy pequeño de neoplasias [54].
- El riesgo de linfoma es muy bajo, pero sigue siendo una preocupación. Otros cánceres pueden aumentar [41], especialmente los cánceres cutáneos no melanomatosos y posiblemente melanoma.
- El tratamiento de EII con infliximab, adalimumab, certolizumab, y golimumab aumenta significativamente el riesgo de infecciones oportunistas en comparación con placebo [55].
- El riesgo de infecciones menores y graves es preocupante. Los agentes anti-TNF se acompañan de tasas bajas de infecciones graves, pero están asociados con infecciones oportunistas, incluyendo Mycobacterium tuberculosis, histoplasmosis, coccidiomicosis, y listeriosis [41]. Hay un aumento del riesgo de reactivación de una TBC latente y de hepatitis B, que es endémica en muchas partes de los países en desarrollo.
- Si fallan los tratamientos o si los pacientes desarrollan intolerancia a un agente anti-TNF, un segundo agente anti-TNF puede ser eficaz [56].
- Golimumab recibió aprobación regulatoria en 2013 para el tratamiento de la CU moderada a severa. No hay aumento de los efectos adversos comparado con placebo [50].
- Infliximab, adalimumab, golimumab, y certolizumab, todos inducen una respuesta clínica sostenible en EII. Ninguno de estos agentes ha probado ser superior a los otros, si bien los datos son más robustos con infliximab, especialmente en la CU [57,58].
- En los pacientes tratados con infliximab, los anticuerpos de infliximab multiplican entre 2 y 6 veces el riesgo de reacciones a las infusiones [51,55].
- En general el monitoreo terapéutico de la droga (incluye tanto la medición de los niveles circulantes del fármaco como también la medición de anticuerpos contra el fármaco) se encuentra más fácilmente disponible para infliximab que para cualquier otro anti-TNF. Esa determinación puede ayudar a determinar la causa de una pérdida secundaria de respuesta y puede utilizarse en estrategias de reducción de dosis.
- Se ha discutido si el uso preoperatorio de anti-TNFs aumenta el riesgo quirúrgico o la tasa de complicaciones postoperatorias. Como balance, esto no parece ser un tema importante, y el uso preoperatorio de anti-TNFs no debería disuadir contra una intervención quirúrgica, si ésta fuera necesaria.
Antagonistas de las moléculas de adherencia
- Recientemente se ha aprobado el uso de Vedolizumab (un anticuerpo contra alfa 4-beta 7) para el tratamiento de CU y EC y es eficaz tanto para inducir como para mantener la remisión. Tiene pocos efectos colaterales y no tiene riesgo conocido de neoplasia.
Antibióticos
- Metronidazol y ciprofloxacina son los antibióticos más comúnmente utilizados en la EC.
- Los antibióticos se utilizan para tratar complicaciones de EC (enfermedad perianal, fístulas, tumoraciones inflamatorias, sobre crecimiento bacteriano en casos de estenosis).
- Nunca ha habido un ensayo controlado aleatorizado de tamaño adecuado que pruebe la eficacia de metronidazol y/o ciprofloxacina en las fístulas perineales, pero estas son habitualmente terapias de primera línea.
- Existe un aumento del riesgo de enfermedad asociada a C. difficile, y los pacientes que se presentan con una exacerbación de la enfermedad diarreica deben ser estudiados para detectar C. difficile y otros patógenos fecales.
- No hay datos que muestren la eficacia de ningún antibiótico en la CU, pero se los utiliza en casos de colitis fulminante.
Probióticos
- La EII puede ser provocada o agravada por alteraciones de la flora intestinal.
- Mientras que muchos pacientes pueden utilizar probióticos, no existe evidencia que sean eficaces ni en la CU ni en la EC. VSL#3, que es una combinación de ocho brobióticos, induce y mantiene en remisión la CU [59], y puede ser tan eficaz como 5-ASA. Sin embargo, no se ha demostrado ese beneficio para EC [60].
- Hay unos pocos estudios que sugieren que Escherichia coli Nissle 1917 no es inferior a 5-ASA a baja dosis, pero las tasas de respuesta fueron bajas en estos estudios. VSL#3 ha demostrado reducir las exacerbaciones de las pouchitis (post procedimiento del reservorio ileoanal para CU) en dos estudios italianos y en un estudio tanto de Italia como del RU.
Agentes experimentales (ejemplos)
- CU: moléculas antiadherencia, terapias con anticitoquinas, terapias con anti- quinasas, proteínas antiinflamatorias.
- EC: moléculas antiadherencia, terapias con anticitoquinas y marcadores de células T, terapias con antiquinasa, células madre mesenquimatosas.
- Oligonucleótidos antisense/bloqueadores del factor de crecimiento transformante β (TGF-β).
Terapia sintomática y suplementos
- Antidiarreicos como la loperamida (Imodium) si la colitis no es fulminante; colestiramina si el paciente ha sido sometido previamente a resección del íleo.
- Analgésicos como acetaminofeno, o incluso codeína si no alcanza con acetaminofeno. Sin embargo, se debe evitar el uso de narcóticos, ya que se acompaña de un aumento de la mortalidad en los pacientes con EII [61].
- Suplementación nutricional para quienes presenten desnutrición, o durante periodos de poca ingesta oral.
- Recuperación de vitamina B12 para quienes tengan una deficiencia.
- Suplemento con vitamina D si la zona donde vive el paciente no permite una exposición solar durante gran parte del año — y para los pacientes que reciben tiopurinas que están utilizando pantalla solar.
- Vitamina D y suplementación de calcio de rutina para quienes reciben corticoides.
- Suplementación multivitamínica de rutina para todos.
- Para los casos de anemia ferropénica crónica, se debe administrar hierro por vía parenteral (ya sea en inyecciones intramusculares semanales o administración de hierro intravenoso) si no se tolera el hierro por vía oral.
Estado de la enfermedad y terapia medicamentosa
Tabla 6 Panorama del estado de la enfermedad y del tratamiento medicamentoso
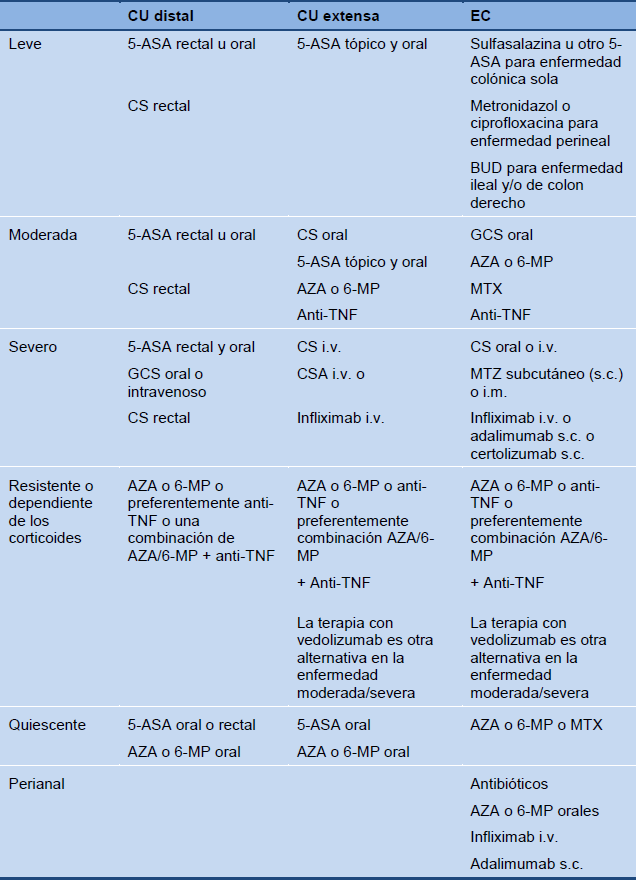
5-ASA, 5 ácido aminosalicílico; 6-MP, 6 mercaptopurina; AZA, azatioprina; BUD, budesonida; CSA, ciclosporina A; CS, corticoides; i.m., intramuscular; i.v., intravenoso; MTX, metotrexate; s.c., subcutáneo; TNF, factor de necrosis tumoral.
Nota: budesonida sólo para enfermedad leve a moderada del íleon y/o colon proximal.
6.3 Tratamiento quirúrgico
Los pacientes con EII pueden requerir hospitalización para cirugía o para tratar una enfermedad refractaria al tratamiento médico — esto representa por lo menos la mitad de los costos directos atribuibles a EII.
Cirugía en la EC
- 70–75% de los pacientes con EC necesitan cirugía en algún momento para aliviar los síntomas si falla el tratamiento medicamentoso, o para corregir complicaciones, si bien la incidencia de cirugía en la EC está cayendo.
- La cirugía debe ser considerada como una alternativa al tratamiento médico temprano en el curso de la EC de segmento corto limitada al íleon distal [37].
- La cirugía rara vez cura la EC; la enfermedad recidiva frecuentemente después de la cirugía. Sin embargo, la cirugía puede llevar a una remisión prolongada en algunos pacientes con EC. Después de la cirugía, se debe considerar azatioprina y metronidazol durante por lo menos 3 meses, ya que han demostrado reducir la recurrencia.
- La resección ileocecal laparoscópica tiene tasas de morbilidad perioperatoria similares o mejores que las de la cirugía abierta para el tratamiento de EC. La convalecencia es más corta si se hace laparoscopía, si bien el tiempo operatorio es más largo [62].
- La dilatación con balón puede ser útil en pacientes con una única estenosis que sea corta, recta y accesible por colonoscopía [37]. Se debe garantizar que la cirugía abdominal esté disponible para el tratamiento de complicaciones o para cuando falla la dilatación con balón [37].
- Las opciones quirúrgicas son:
- Drenaje de los absesos
- Resección segmentaria
- Estricturoplastia con preservación de intestino
- Anastomosis ileorrectal o ileocolónica
- Resección ileocolónica [63]
- Ileostomía o colostomía de diversión transitoria en fistula perianal severa
- Resección ileocecal laparoscópica [62]
Cirugía en la CU
- 25–30% de los pacientes con CU pueden requerir cirugía si el tratamiento médico no es totalmente exitoso o en presencia de displasia.
- Las opciones de cirugía son:
- Proctocolectomía total más ileostomía permanente.
- Anastomosis del reservorio ileal/anal (IPAA).
- Se puede considerar resección segmentaria para neoplasmas localizados en los pacientes añosos, o con comorbilidad extensa.
Cirugía y medicación
Corticoides:
- La dosificación debería reducirse gradualmente para evitar complicaciones quirúrgicas.
- Todos los pacientes sometidos a una resección ileal o ileocecal con una anastomosis primaria por EC deberían recibir metronidazol durante por lo menos 3 meses en el postoperatorio.
Azatioprina:
- No aumenta el riesgo en condiciones perioperatorias.
- La azatioprina y mercaptopurina reducen la necesidad de cirugía en la EC en 40%. Sin embargo, aún con el tratamiento con estos fármacos, aproximadamente 20%de los pacientes con EC aún necesita cirugía a los 5 años del diagnóstico [64].
- Se debe considerar azatioprina o mercaptopurina para mantener la remisión de EC después de la cirugía en pacientes con factores pronósticos adversos [37]. Se debe considerar la colonoscopía a los 6 meses del postoperatorio para escalar el tratamiento sobre la base de la puntuación de Rutgeerts [61,65].
Terapia anti-TNF-α perioperatoria con infliximab, adalimumab, o certolizumab:
- Se sospecha un aumento del riesgo de colectomía de emergencia por colitis aguda severa.
- No hay aumento del riesgo de EC.
- El infliximab preoperatorio aumenta la incidencia de complicaciones postoperatorias tempranas, particularmente infección, en pacientes con EC. Sin embargo, los resultados deben ser interpretados con cautela [66].
- Mantenimiento postoperatorio en la EC con 6-MP/AZA para reducir la frecuencia y severidad de las recurrencias. Los mejores datos para mantenimiento son para el metronidazol — es barato y se lo puede considerar en condiciones de pocos recursos (si bien está limitado por la disgeusia y efectos colaterales neuropáticos). Por el contrario, los datos para 5-ASA son débiles y es más caro, si bien es mucho mejor tolerado que el metronidazol.
- Se le debe insistir a los pacientes sobre la importancia de dejar de fumar — es el enfoque que aisladamente es más eficaz para reducir las recurrencias en la EC.
- No ofrecer budesonida o nutrición enteral para mantener la remisión de EC después de la cirugía [37].
6.4 Otras opciones de tratamiento
- Los pacientes con EC o CU a menudo utilizan marihuana. Si bien anecdóticamente pueden mejorar los síntomas, faltan ensayos controlados. Un pequeño estudio de Israel sugirió algún beneficio.
- Muchos pacientes dejan su tratamiento con el tiempo y se mantienen bien en remisión completa durante periodos extensos. Los investigadores de Manitoba, Canadá, mostraron que, para los 5 años de la enfermedad, hasta 50% de los pacientes pueden no estar utilizando medicaciones de receta específicamente por su EII. Muchos de ellos están en remisión y no requieren tratamiento.
- La aféresis de absorción de granulocitos monocitos (GMAA) es segura y eficaz en el tratamiento de CU, en comparación con la terapia corticoidea. Hay odds ratios (OR) de 2.23 a favor de GMAA para eficacia y 0.24 en favor de GMAA para efectos adversos. Los efectos adversos más frecuentes comunicados son cefaleas y sonrojos. Ninguno de los pacientes interrumpió el tratamiento [67].
7. Cascadas para manejo de EII
7.1 Cascada 2 — tratamiento de CU
Recursos limitados
- En áreas endémicas y cuando hay acceso limitado al diagnóstico, se debe administrar un ciclo de tratamiento contra la ameba.
- Sulfasalazina (menos oneroso) para todos los casos leves y moderados de colitis y para mantenimiento de remisión. Se dispone de diferentes preparados de mesalazina, incluyendo Asacol 800 mg, Lialda (EEUU), y Mezavant (Europa) pastillas de 1200 mg, y sachets de Pentasa de 2 g. Esta posología diaria de una única dosis por día puede facilitar la adherencia, sin efectos colaterales de las sulfas.
- Enemas con corticoides (especialmente con un vehículo de espuma, que es más fácil de retener que los enemas líquidos para la enfermedad de colon distal). Los enemas con corticoides algunas veces pueden hacerse con recursos disponibles localmente, algunas veces a costo menor.
- Prednisona oral para la enfermedad moderada severa (la enfermedad aguda severa requiere corticoides intravenosos).
- Si la colitis severa aguda no responde a los corticoides intravenosos o el paciente tiene colitis crónica córtico resistente o córtico dependiente, se debe considerar la colectomía. Esta decisión se tiene que tomar de modo oportuno en pacientes con colitis ulcerosa severa aguda. Se pueden considerar los predictores de resultados suecos o de Oxford al día 3 de los corticoides intravenosos.
- Buscar activamente la presencia de CMV y C. difficile en pacientes con enfermedad refractaria.
- Azatioprina para dependencia corticoidea. Se puede considerar metotrexate si no se dispone de azatioprina o si hay intolerancia, pero no está probado en la CU.
Recursos medios
- Se puede utilizar sulfasalazina para colitis leve a moderada.
- Actualmente se encuentran disponibles Asacol 800 mg, Lialda/Mezavant pastillas de 1200 mg, y sachets de Pentasa 2 g; pueden facilitar la adherencia, sin los efectos colaterales de las sulfas.
- Enemas o supositorios de 5-ASA para enfermedad distal. Estos se pueden utilizar para mantenimiento de la remisión en la enfermedad distal en vez de 5-ASA oral. Los enemas con corticoides también son una opción, pero habitualmente no para mantenimiento.
- La terapia de combinación con 5-ASA oral y rectal puede ser más efectiva en enfermedad distal activa o incluso en la pancolitis activa.
- Si no se mantiene la remisión con 5-ASA, se debe considerar azatioprina o 6- MP/AZA; si la azatioprina falla, se debe considerar anti-TNF o vedolizumab.
- El uso de agentes biológicos puede estar indicado dependiendo de la severidad de la enfermedad, en vez de probar con monoterapia inmunomoduladora.
Recursos amplios
- Se puede considerar la ciclosporina en pacientes con colitis aguda severa
- Se puede considerar infliximab para la colitis aguda severa o colitis moderadamente severa córtico dependiente o córtico resistente —al igual que adalimumab.
- Infliximab o vedolizumab intravenoso, o Humira (adalimumab) o golimumab por vía subcutánea, son opciones para pacientes ambulatorios con enfermedad moderada a severa.
- Azatioprina o 6-MP — en caso de falla de la azatioprina, se debe considerar anti- TNF o vedolizumab.
7.2 Cascada 3 — tratamiendo de la EC
Recursos limitados
- En áreas endémicas y donde haya un acceso limitado a herramientas diagnósticas, se debe administrar un ciclo de terapia contra la ameba.
- En áreas endémicas de TBC, se debe considerar un tratamiento anti-TBC durante 2–3 meses para determinar la respuesta.
- Sulfasalazina (más barato) para todas las colitis leves a moderadas y para el mantenimiento de la remisión.
- Enemas con corticoides para enfermedad colónica distal. Los enemas con corticoides algunas veces se pueden hacer con recursos disponibles localmente, algunas veces a menor costo.
- Prueba de metronidazol para la enfermedad ileocolónica o colónica.
- Prednisona oral para la enfermedad moderada a severa.
- Si hay un segmento corto de intestino delgado patológico, se debe considerar la cirugía.
- Azatioprina o metotrexate.
- Metronidazol para posoperatorio a corto plazo (3 meses) después de una resección ileal con anastomosis primaria ileocolónica.
Recursos medios
- Tratar TBC y parásitos primero en el momento del diagnóstico.
- Sulfasalazina para EC colónica activa leve a moderada.
- La budesonida se puede utilizar para la enfermedad ileal o ileocolónica leve (colon derecho).
- Si la remisión no se mantiene después de un ciclo de corticoides o en presencia de una EC con malos resultados, se debe considerar la azatioprina (o 6-MP/AZA); en caso de falla de azatioprina, se debe considerar metotrexate. También se puede considerar Anti-TNF en vez AZA/6-MP o MTX, y estas terapias se pueden optimizar cuando se combinan (tal como se ha probado para AZA/6-MP + infliximab).
- El monitoreo terapéutico de los niveles del fármaco y de los anticuerpos contra agentes anti-TNF puede guiar el tratamiento, especialmente cuando falla la respuesta secundaria o si se quiere considerar una reducción de dosis debido a una remisión prolongada.
Recursos amplios
- Se puede considerar infliximab o adalimumab o certolizumab para enfermedad moderada a severa córtico dependiente o córtico resistente.
- Los medicamentos inmunosupresores, como 6-MP y AZA, también pueden ser de utilidad en el tratamiento de fístulas en la EC. Estos agentes también han demostrado mejorar la respuesta al infliximab y pueden ser útiles cuando se los utiliza concomitantemente con otros agentes anti-TNF, reduciendo así su inmunogenicidad.
- Se puede considerar vedolizumab cuando falla anti-TNF.
- Monitoreo de fármaco terapéutico para los agentes biológicos, tal como se especifica arriba.
7.3 Cascada 4 — fístulas perianales
Recursos limitados
- Metronidazol.
- Cirugía, si hay absceso.
- Ciprofloxacina.
- Combinación de metronidazol y ciprofloxacina. Estos antibióticos se pueden utilizar intermitentemente para mantenimiento del cierre de la fístula, si se tolera en periodos prolongados.
- Cirugía — se debe considerar temprano y se necesita mantenimiento a largo plazo de antibióticos.
- Los mejores resultados se obtienen combinando el tratamiento médico y quirúrgico.
Recursos medios
- Metronidazol.
- Cirugía, en presencia de absceso.
- Ciprofloxacina.
- Una combinación de metronidazol y ciprofloxacina. Estos antibióticos se pueden utilizar para mantenimiento de los cierres de la fístula si se tolera a largo plazo.
- Cirugía — se debe considerar temprano y cuando se necesite mantenimiento a largo plazo con antibióticos.
- AZA/6-MP para mantenimiento del cierre de una fístula (las tasas de cierre a largo plazo no son elevadas).
Recursos amplios
- Metronidazol.
- Cirugía, en presencia de absceso (examen bajo anestesia y colocación de setón).
- Ciprofloxacina.
- Combinación de metronidazol y ciprofloxacina. Estos antibióticos se pueden utilizar para mantenimiento del cierre de la fístula si se tolera en períodos prolongados.
- Cirugía — se debe considerar temprano y si se necesita mantenimiento prolongado con antibióticos, y particularmente si la fístula es simple.
- AZA/6-MP para mantenimiento del cierre de fístula.
- Infliximab.
- Adalimumab para cierre de infliximab, o como una alternativa al infliximab primariamente.
- Cirugía para fístulas complejas.
8. Referencias
- Molodecky NA, Soon IS, Rabi DM, Ghali WA, Ferris M, Chernoff G, et al. Increasing incidence and prevalence of the inflammatory bowel diseases with time, based on systematic review. Gastroenterology 2012;142:46–54.e42; quiz e30.
- Victoria CR, Sassak LY, Nunes HR de C. Incidence and prevalence rates of inflammatory bowel diseases, in midwestern of São Paulo State, Brazil. Arq Gastroenterol 2009;46:20–5.
- Ng SC, Tang W, Ching JY, Wong M, Chow CM, Hui AJ, et al. Incidence and phenotype of inflammatory bowel disease based on results from the Asia-Pacific Crohn’s and colitis epidemiology study. Gastroenterology 2013;145:158–65.
- Gearry RB, Richardson A, Frampton CMA, Collett JA, Burt MJ, Chapman BA, et al. High incidence of Crohn’s disease in Canterbury, New Zealand: results of an epidemiologic study. Inflamm Bowel Dis 2006;12:936–43.
- Wilson J, Hair C, Knight R, Catto-Smith A, Bell S, Kamm M, et al. High incidence of inflammatory bowel disease in Australia: a prospective population-based Australian incidence study. Inflamm Bowel Dis 2010;16:1550–6.
- Asakura K, Nishiwaki Y, Inoue N, Hibi T, Watanabe M, Takebayashi T. Prevalence of ulcerative colitis and Crohn’s disease in Japan. J Gastroenterol 2009;44:659–65.
- Sood A, Amre D, Midha V, Sharma S, Sood N, Thara A, et al. Low hygiene and exposure to infections may be associated with increased risk for ulcerative colitis in a North Indian population. Ann Gastroenterol 2014;27:219–23.
- Pugazhendhi S, Sahu MK, Subramanian V, Pulimood A, Ramakrishna BS. Environmental factors associated with Crohn’s disease in India. Indian J Gastroenterol 2011;30:264–9.
- Ng SC, Leung WK, Li MK, Leung CM, Hui YT, Ng CKM, et al. Su1303: Prevalence and disease characteristics of inflammatory bowel disease (IBD) in Chinese: results from a nationwide population-based registry [abstract]. Gastroenterology 2015;148(4):S-467.
- Ng SC. Emerging leadership lecture: Inflammatory bowel disease in Asia: emergence of a “Western” disease. J Gastroenterol Hepatol 2015;30:440–5.
- Prideaux L, Kamm MA, De Cruz PP, Chan FKL, Ng SC. Inflammatory bowel disease in Asia: a systematic review. J Gastroenterol Hepatol 2012;27:1266–80.
- Park SJ, Kim WH, Cheon JH. Clinical characteristics and treatment of inflammatory bowel disease: a comparison of Eastern and Western perspectives. World J Gastroenterol 2014;20:11525–37.
- Brant SR. Promises, delivery, and challenges of inflammatory bowel disease risk gene discovery. Clin Gastroenterol Hepatol 2013;11:22–6.
- Juyal G, Amre D, Midha V, Sood A, Seidman E, Thelma BK. Evidence of allelic heterogeneity for associations between the NOD2/CARD15 gene and ulcerative colitis among North Indians. Aliment Pharmacol Ther 2007;26:1325–32.
- Ng SC, Tsoi KKF, Kamm MA, Xia B, Wu J, Chan FKL, et al. Genetics of inflammatory bowel disease in Asia: systematic review and meta-analysis. Inflamm Bowel Dis 2012;18:1164–76.
- Israeli E, Ryan JD, Shafer LA, Bernstein CN. Younger age at diagnosis is associated with panenteric, but not more aggressive, Crohn’s disease. Clin Gastroenterol Hepatol 2014;12:72–9.e1.
- Castaño-Milla C, Chaparro M, Gisbert JP. Systematic review with meta-analysis: the declining risk of colorectal cancer in ulcerative colitis. Aliment Pharmacol Ther 2014;39:645–59.
- Jess T, Simonsen J, Jørgensen KT, Pedersen BV, Nielsen NM, Frisch M. Decreasing risk of colorectal cancer in patients with inflammatory bowel disease over 30 years. Gastroenterology 2012;143:375–81.e1; quiz e13–4.
- Nguyen GC, Bressler B. A tale of two cohorts: are we overestimating the risk of colorectal cancer in inflammatory bowel disease? Gastroenterology 2012;143:288–90.
- Lin JF, Chen JM, Zuo JH, Yu A, Xiao ZJ, Deng FH, et al. Meta-analysis: fecal calprotectin for assessment of inflammatory bowel disease activity. Inflamm Bowel Dis 2014;20:1407–15.
- Rahier JF, Magro F, Abreu C, Armuzzi A, Ben-Horin S, Chowers Y, et al. Second European evidence-based consensus on the prevention, diagnosis and management of opportunistic infections in inflammatory bowel disease. J Crohns Colitis 2014;8:443–68.
- Ng SC, Hirai HW, Tsoi KKF, Wong SH, Chan FKL, Sung JJY, et al. Systematic review with meta-analysis: accuracy of interferon-gamma releasing assay and anti-Saccharomyces cerevisiae antibody in differentiating intestinal tuberculosis from Crohn’s disease in Asians. J Gastroenterol Hepatol 2014;29:1664–70.
- Wong SH, Ip M, Tang W, Lin Z, Kee C, Hung E, et al. Performance of interferon-gamma release assay for tuberculosis screening in inflammatory bowel disease patients. Inflamm Bowel Dis 2014;20:2067–72.
- Amarapurkar DN, Patel ND, Rane PS. Diagnosis of Crohn’s disease in India where tuberculosis is widely prevalent. World J Gastroenterol 2008;14:741–6.
- Bae JH, Park SH, Lee H, Lee HJ, Soh JS, Lee S, et al. Su1190: Development of a score for differential diagnosis between intestinal tuberculosis and Crohn’s disease: a prospective study [abstract]. Gastroenterology 2015;148(4):S-432.
- Laine L, Kaltenbach T, Barkun A, McQuaid KR, Subramanian V, Soetikno R, et al. SCENIC international consensus statement on surveillance and management of dysplasia in inflammatory bowel disease. Gastrointest Endosc 2015;81:489–501.e26.
- Mohammed N, Kant P, Abid F, Rotimi O, Prasad P, Hamlin JP, et al. 446: High definition white light endoscopy (HDWLE) versus high definition with chromoendoscopy (HDCE) in the detection of dysplasia in long standing ulcerative colitis: a randomized controlled trial [abstract]. Gastrointest Endosc 2015;81(5):AB148.
- Iacucci M, Gasia MF, Urbanski SJ, Parham M, Kaplan G, Panaccione R, et al. 327: A randomized comparison of high definition colonoscopy alone with high definition dye spraying and electronic virtual chromoendoscopy using iSCAN for detection of colonic dysplastic lesions during IBD surveillance colonoscopy [abstract]. Gastroenterology 2015;148(4):S-74.
- Tontini GE, Vecchi M, Neurath MF, Neumann H. Advanced endoscopic imaging techniques in Crohn’s disease. J Crohns Colitis 2014;8:261–9.
- Kiesslich R, Neurath MF. Chromoendoscopy in inflammatory bowel disease. Gastroenterol Clin North Am 2012;41:291–302.
- Dong J, Wang H, Zhao J, Zhu W, Zhang L, Gong J, et al. Ultrasound as a diagnostic tool in detecting active Crohn’s disease: a meta-analysis of prospective studies. Eur Radiol 2014;24:26–33.
- Wu LM, Xu JR, Gu HY, Hua J, Hu J. Is magnetic resonance imaging a reliable diagnostic tool in the evaluation of active Crohn’s disease in the small bowel? J Clin Gastroenterol 2013;47:328–38.
- Giles E, Barclay AR, Chippington S, Wilson DC. Systematic review: MRI enterography for assessment of small bowel involvement in paediatric Crohn’s disease. Aliment Pharmacol Ther 2013;37:1121–31.
- Levine A, Koletzko S, Turner D, Escher JC, Cucchiara S, de Ridder L, et al. ESPGHAN revised porto criteria for the diagnosis of inflammatory bowel disease in children and adolescents. J Pediatr Gastroenterol Nutr 2014;58:795–806.
- Samaan MA, Mosli MH, Sandborn WJ, Feagan BG, DʼHaens GR, Dubcenco E, et al. A systematic review of the measurement of endoscopic healing in ulcerative colitis clinical trials: recommendations and implications for future research. Inflamm Bowel Dis 2014;20:1465–71.
- Gearry RB, Irving PM, Barrett JS, Nathan DM, Shepherd SJ, Gibson PR. Reduction of dietary poorly absorbed short-chain carbohydrates (FODMAPs) improves abdominal symptoms in patients with inflammatory bowel disease-a pilot study. J Crohns Colitis 2009;3:8–14.
- Mayberry JF, Lobo A, Ford AC, Thomas A. NICE clinical guideline (CG152): the management of Crohn’s disease in adults, children and young people. Aliment Pharmacol Ther 2013;37:195–203.
- Wedlake L, Slack N, Andreyev HJN, Whelan K. Fiber in the treatment and maintenance of inflammatory bowel disease: a systematic review of randomized controlled trials. Inflamm Bowel Dis 2014;20:576–86.
- Ford AC, Khan KJ, Achkar JP, Moayyedi P. Efficacy of oral vs. topical, or combined oral and topical 5-aminosalicylates, in ulcerative colitis: systematic review and meta-analysis. Am J Gastroenterol 2012;107:167–76; author reply 177.
- Irving PM, Gearry RB, Sparrow MP, Gibson PR. Review article: appropriate use of corticosteroids in Crohn’s disease. Aliment Pharmacol Ther 2007;26:313–29.
- Dassopoulos T, Sultan S, Falck-Ytter YT, Inadomi JM, Hanauer SB. American Gastroenterological Association Institute technical review on the use of thiopurines, methotrexate, and anti-TNF-α biologic drugs for the induction and maintenance of remission in inflammatory Crohn’s disease. Gastroenterology 2013;145:1464–78.e1–5.
- Gardiner SJ, Gearry RB, Begg EJ, Zhang M, Barclay ML. Thiopurine dose in intermediate and normal metabolizers of thiopurine methyltransferase may differ three-fold. Clin Gastroenterol Hepatol 2008;6:654–60; quiz 604.
- Gisbert JP, Chaparro M. Systematic review with meta-analysis: inflammatory bowel disease in the elderly. Aliment Pharmacol Ther 2014;39:459–77.
- Fries W, Cottone M, Cascio A. Systematic review: macrophage activation syndrome in inflammatory bowel disease. Aliment Pharmacol Ther 2013;37:1033–45.
- Ogata H, Matsui T, Nakamura M, Iida M, Takazoe M, Suzuki Y, et al. A randomised dose finding study of oral tacrolimus (FK506) therapy in refractory ulcerative colitis. Gut 2006;55:1255–62.
- Greenberg GR, Feagan BG, Martin F, Sutherland LR, Thomson AB, Williams CN, et al. Oral budesonide for active Crohn’s disease. Canadian Inflammatory Bowel Disease Study Group. N Engl J Med 1994;331:836–41.
- Feagan BG, McDonald JWD, Panaccione R, Enns RA, Bernstein CN, Ponich TP, et al. Methotrexate in combination with infliximab is no more effective than infliximab alone in patients with Crohn’s disease. Gastroenterology 2014;146:681–8.e1.
- Valentino PL, Church PC, Shah PS, Beyene J, Griffiths AM, Feldman BM, et al. Hepatotoxicity caused by methotrexate therapy in children with inflammatory bowel disease: a systematic review and meta-analysis. Inflamm Bowel Dis 2014;20:47–59.
- Carbonnel F, Colombel JF, Filippi J, Katsanos K, Peyrin-Biroulet L, Allez M, et al. 745 Methotrexate for corticosteroid-dependent ulcerative colitis: results of a placebo randomized controlled trial [abstract]. Gastroenterology 2015;148(4):S-140.
- Danese S, Fiorino G, Peyrin-Biroulet L, Lucenteforte E, Virgili G, Moja L, et al. Biological agents for moderately to severely active ulcerative colitis: a systematic review and network meta-analysis. Ann Intern Med 2014;160:704–11.
- O’Meara S, Nanda KS, Moss AC. Antibodies to infliximab and risk of infusion reactions in patients with inflammatory bowel disease: a systematic review and meta-analysis. Inflamm Bowel Dis 2014;20:1–6.
- U.S. Food and Drug Administration. FDA Drug Safety Communication: Safety review update on reports of hepatosplenic T-Cell lymphoma in adolescents and young adults receiving tumor necrosis factor (TNF) blockers, azathioprine and/or mercaptopurine [Internet]. U.S. Food and Drug Administration. Silver Spring, MD; 2011. Accessed October 24, 2015. Available from: http://www.fda.gov/Drugs/DrugSafety/ucm250913.htm.
- Costa J, Magro F, Caldeira D, Alarcão J, Sousa R, Vaz-Carneiro A. Infliximab reduces hospitalizations and surgery interventions in patients with inflammatory bowel disease: a systematic review and meta-analysis. Inflamm Bowel Dis 2013;19:2098–110.
- Zhang D, Xiong B, Li X, Xu T, Yu M. Meta-analysis: serious adverse events in Crohn’s disease patients treated with TNF-alpha inhibitors. Hepatogastroenterology 2013;60:1333–42.
- Ford AC, Peyrin-Biroulet L. Opportunistic infections with anti-tumor necrosis factor-α therapy in inflammatory bowel disease: meta-analysis of randomized controlled trials. Am J Gastroenterol 2013;108:1268–76.
- Da W, Zhu J, Wang L, Lu Y. Adalimumab for Crohn’s disease after infliximab treatment failure: a systematic review. Eur J Gastroenterol Hepatol 2013;25:885–91.
- Stidham RW, Lee TCH, Higgins PDR, Deshpande AR, Sussman DA, Singal AG, et al. Systematic review with network meta-analysis: the efficacy of anti-tumour necrosis factor-alpha agents for the treatment of ulcerative colitis. Aliment Pharmacol Ther 2014;39:660–71.
- Stidham RW, Lee TCH, Higgins PDR, Deshpande AR, Sussman DA, Singal AG, et al. Systematic review with network meta-analysis: the efficacy of anti-TNF agents for the treatment of Crohn’s disease. Aliment Pharmacol Ther 2014;39:1349–62.
- Sood A, Midha V, Makharia GK, Ahuja V, Singal D, Goswami P, et al. The probiotic preparation, VSL#3 induces remission in patients with mild-to-moderately active ulcerative colitis. Clin Gastroenterol Hepatol 2009;7:1202–9, 1209.e1.
- Shen J, Zuo ZX, Mao AP. Effect of probiotics on inducing remission and maintaining therapy in ulcerative colitis, Crohn’s disease, and pouchitis: meta-analysis of randomized controlled trials. Inflamm Bowel Dis 2014;20:21–35.
- Leake I. IBD: Strategic management of postoperative Crohn’s disease. Nat Rev Gastroenterol Hepatol 2015;12:64.
- Antoniou SA, Antoniou GA, Koch OO, Pointner R, Granderath FA. Is laparoscopic ileocecal resection a safe option for Crohn’s disease? Best evidence topic. Int J Surg 2014;12:22–5.
- He X, Chen Z, Huang J, Lian L, Rouniyar S, Wu X, et al. Stapled side-to-side anastomosis might be better than handsewn end-to-end anastomosis in ileocolic resection for Crohn’s disease: a meta-analysis. Dig Dis Sci 2014;59:1544–51.
- Chatu S, Subramanian V, Saxena S, Pollok RCG. The role of thiopurines in reducing the need for surgical resection in Crohn’s disease: a systematic review and meta-analysis. Am J Gastroenterol 2014;109:23–34; quiz 35.
- De Cruz P, Kamm MA, Hamilton AL, Ritchie KJ, Krejany EO, Gorelik A, et al. Crohn’s disease management after intestinal resection: a randomised trial. Lancet 2015;385:1406–17.
- Yang ZP, Hong L, Wu Q, Wu KC, Fan DM. Preoperative infliximab use and postoperative complications in Crohn’s disease: a systematic review and meta-analysis. Int J Surg 2014;12:224–30.
- Yoshino T, Nakase H, Minami N, Yamada S, Matsuura M, Yazumi S, et al. Efficacy and safety of granulocyte and monocyte adsorption apheresis for ulcerative colitis: a meta-analysis. Dig Liver Dis 2014;46:219–26.










