Douglas LaBrecque (Presidente) EE.UU.
Zaigham Abbas Paquistán
Frank Anania EE.UU.
Peter Ferenci Austria
Aamir Ghafoor Khan Paquistán
Khean-Lee Goh Malasia
Saeed S. Hamid Paquistán
Vasily Isakov Rusia
Maribel Lizarzabal Venezuela
Manuel Mojica Pernaranda Colombia
Juan Francisco Rivera Ramos México
Shiv Sarin India
Davor Štimac Croacia
Alan B.R. Thomson Canadá
Muhammed Umar Paquistán
Justus Krabshuis Francia
Anton LeMair Holanda
1. Introducción
El 21 de mayo de 2010, la 63ª Asamblea Mundial de la Organización Mundial de la Salud aprobó una resolución que establecía al 28 de julio como el “Día mundial contra la hepatitis”, y manifestaba que “este respaldo por parte de los estados miembros demanda de parte de la OMS el desarrollo de un enfoque integral para la prevención y el control de estas patologías.” Las enfermedades eran las hepatitis virales de A a E. Esta resolución, y una segunda vinculada a la hepatopatía alcohólica, constituyen la primera declaración formal de la OMS reconociendo que la carga de la enfermedad hepática representa un problema importante para la salud pública a nivel mundial. Sin embargo, si bien la hepatitis viral y la hepatopatía alcohólica son cruciales para la salud mundial, no son la única afecciones responsables de la carga que representa la patología hepática a la salud mundial (y de hecho, ni siquiera son las más importantes). En las últimas dos décadas ha ido quedando cada vez más claro que la enfermedad del hígado graso no alcohólico (HGNA, o NAFLD por sus siglas en inglés) y la esteatohepatitis no alcohólica (EHNA o NASH por sus siglas en inglés) son actualmente la causa más frecuente de enfermedad hepática en los países de occidente. La prevalencia de HGNA se ha duplicado en los últimos 20 años, al tanto que la de otras enfermedades hepáticas crónicas se ha mantenido estable o inclusive ha disminuido. La información más reciente confirma que HGNA y EHNA tienen la misma importancia en Medio Oriente, Lejano Oriente, África, el Caribe y América Latina.
La HGNA es una afección definida por una acumulación excesiva de grasa en forma de triglicéridos (esteatosis) en el hígado (histológicamente > 5% de los hepatocitos). Además del exceso de grasa (esteatohepatitis), un subgrupo de pacientes con HGNA presenta daño e inflamación de los hepatocitos. Esta última condición, denominada EHNA, es virtualmente indistinguible histológicamente de la esteatohepatitis alcohólica (EHA). Mientras que la esteatosis simple que se observa en HGNA no entraña un aumento de la morbilidad o mortalidad a corto plazo, la progresión de esta condición a EHNA aumenta drásticamente el riesgo de cirrosis, falla hepática, y carcinoma hepatocelular (CHC). La cirrosis debida a EHNA es una razón cada vez más frecuente de trasplante hepático. Si bien la morbilidad y la mortalidad por causa hepática están muy aumentadas en los pacientes con EHNA, la correlación es aún mayor con la morbilidad y mortalidad por patología cardiovascular.
Tabla 1 Mortalidad en HGNA/EHNA
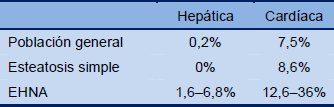
En general se considera que la EHNA es la expresión hepática del síndrome metabólico— vinculado a enfermedades como diabetes mellitus tipo 2, resistencia a la insulina, obesidad central (de tronco), hiperlipidemia (bajos niveles de lipoproteína de alta densidad (HDL)/colesterol, hipertrigliceridemia), e hipertensión. Actualmente se constata una epidemia de diabetes y obesidad a nivel mundial. Las cifras del año 2008 mostraron que por lo menos 1.46 mil millones de adultos y 170 millones niños presentaban sobrepeso u obesidad en el mundo. En algunas partes de África la obesidad afecta más a los niños que la desnutrición. Las cifras siguen aumentando, indicando que la EHNA se tornará en un problema hepático cada vez más común, tanto en los países ricos como en los pobres, aumentando la carga mundial de las hepatopatías y afectando la salud pública y los costos de la atención sanitaria a nivel mundial. Se estima que HGNA/EHNA han de aumentar un 26% los costos médicos directos e indirectos en un quinquenio.
Tabla 2 Identificación clínica del síndrome metabólico (declaración científica de la American Heart Association y el National Heart, Lung, and Blood Institute en Estados Unidos)

HDL, lipoproteína de alta densidad.
La causa exacta de EHNA sigue sin aclararse, y se puede afirmar casi con certeza que no es igual en todos los pacientes. Si bien está íntimamente vinculada a la resistencia a la insulina, la obesidad y el síndrome metabólico, no todos los pacientes que padecen estas afecciones tendrán HGNA/EHNA, y a la inversa, no todos los pacientes con HGNA/EHNA sufren de una de estas condiciones. Sin embargo, como se mencionara anteriormente, la EHNA es una condición potencialmente fatal, que lleva a cirrosis, falla hepática, y CHC.
No hay ningún tratamiento establecido ni guías clínicas basadas en la evidencia. No se han realizado ensayos controlados, prospectivos, doble ciego, adecuados que proporcionen la información que se necesita para crear una guía basada en la evidencia. Esta Guía Mundial pretende reflejar las mejores opiniones de un grupo de expertos de todas las áreas del planeta en lo concerniente a todos los aspectos de este problema, y la mejor manera de enfocar el diagnóstico y el tratamiento de esta afección, teniendo en cuenta los recursos disponibles a nivel local.
Cascadas—un enfoque sensible a los recursos
Es factible diseñar un enfoque que constituya un patrón oro para las regiones y países en los que se dispone de todas las pruebas diagnósticas y opciones de tratamiento médico para el manejo de EHNA. Sin embargo, en gran parte del mundo no se cuenta con esos recursos. Con sus cascadas de diagnóstico y tratamiento, las Guías de la Organización Mundial de Gastroenterología presentan un enfoque que tiene en cuenta la disponibilidad de esos recursos.
Cascada: conjunto jerárquico de opciones diagnósticas, terapéuticas, y de manejo para lidiar con el riesgo y la enfermedad, según los recursos disponibles.
2. Epidemiología
La EHNA es una enfermedad hepática crónica cada vez más común, cuya distribución mundial está íntimamente vinculada a la diabetes y la obesidad, dos patologías que han alcanzado proporciones epidémicas, estimándose que hay no menos de 1.46 mil millones de adultos obesos a nivel mundial. Se calcula que aproximadamente 6 millones de individuos en EE.UU. han progresado a EHNA y unos 600.000 a cirrosis vinculada a EHNA. Existen importantes diferencias culturales y geográficas en la prevalencia de la obesidad.
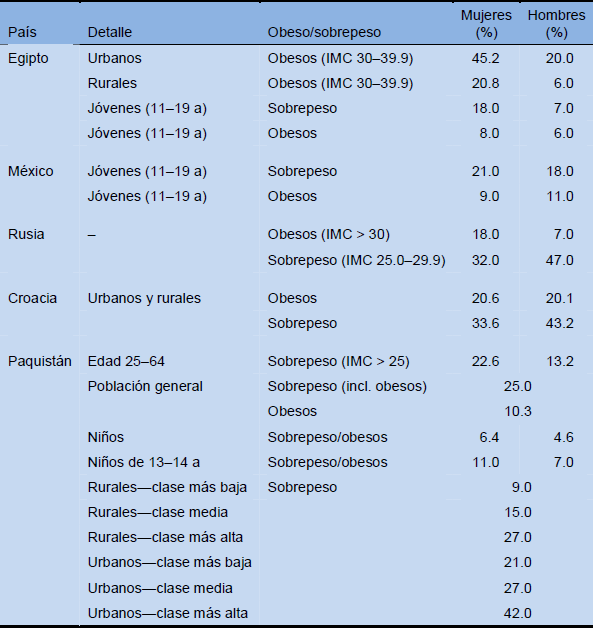
Mientras que en la mayoría de los países de occidente la imagen corporal preferida - especialmente en las mujeres - es la delgadez extrema, con un mínimo de grasa corporal, eso no es necesariamente lo que sucede a nivel mundial. En muchas otras culturas se considera a la obesidad como algo deseable, y se la ve también como un signo claro de prosperidad (ver, por ejemplo, la información de Egipto que se presenta a continuación).
En EEUU, la obesidad es particularmente epidémica en individuos de los grupos de nivel socioeconómico más bajo que consumen muchos alimentos con alto contenido calórico y rico en grasas (“comida chatarra”) en restaurantes de comidas rápidas. En muchos países más pobres se ve lo opuesto, ya que en ellos es la población de mejor nivel educativo y socioeconómico la que tiene la mayor prevalencia de obesidad.
Información regional sobre obesidad y sobrepeso
Tabla 3 Información regional sobre obesidad y sobrepeso (ejemplos representativos)
IMC, Indice de masa corporal.
Fig. 1 Prevalencia estimada de la obesidad (IMC > 25) en individuos de sexo masculino y femenino con edades de 15+ (2010).
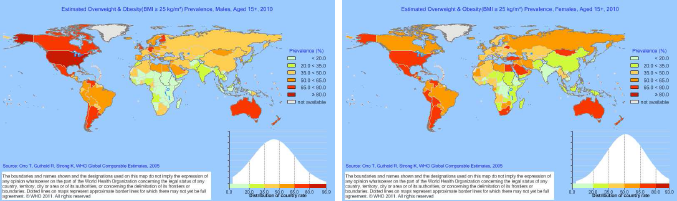
Source: WHO InfoBase.
Tabla 4 Sobrepeso y obesidad — resumen de la prevalencia por región (2004)
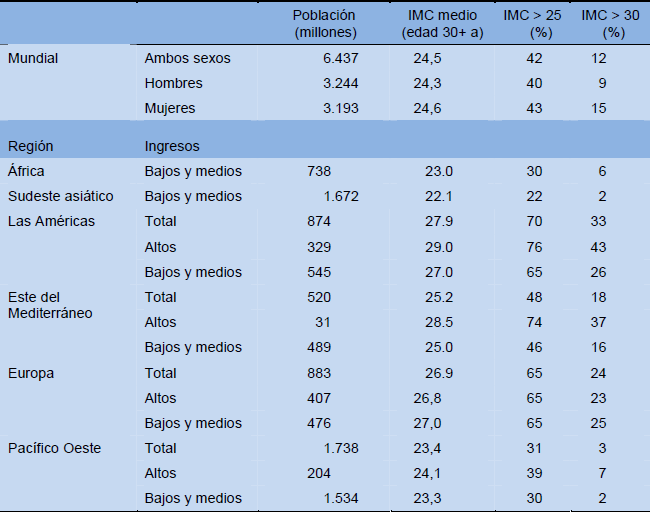
Fuente: OMS 2009 [25]. Oprimir aquí para acceder a la fuente.
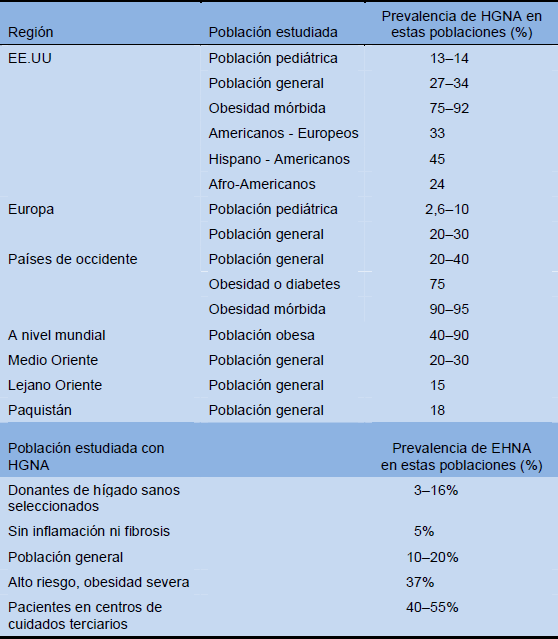
Prevalencia de HGNA y EHNA
Tabla 5 Prevalencias estimadas de HGNA y EHNA. Los informes sobre la prevalencia de HGNA y EHNA varían sustancialmente debido a que varían las definiciones, por diferencias en las poblaciones estudiadas y los métodos diagnósticos utilizados
3. Patogenia y factores de riesgo
La EHNA representa la forma histológica más severa de la enfermedad del hígado graso no alcohólico (HGNA), que se define por una acumulación de grasa en el hígado que supere el 5% de su peso. Se siguen discutiendo los criterios para el diagnóstico y estadificación de EHNA (ver detalle más adelante).
La resistencia a la insulina está vinculada a la obesidad y es un elemento central en la patogenia de HGNA. Además, el estrés oxidativo y las citoquinas son importantes factores que en conjunto contribuyen a la esteatosis y a la progresión del daño hepático en individuos genéticamente susceptibles.
Los componentes histológicos clave de EHNA son esteatosis, balonamiento hepatocelular, e inflamación lobular; la fibrosis no es parte de la definición histológica de EHNA. Sin embargo, el grado de fibrosis observable en la biopsia hepática (estadío) sirve para predecir el pronóstico, lo que no sucede con el grado de inflamación y necrosis revelados en la biopsia hepática (grado).
La enfermedad puede mantenerse asintomática durante años, o puede avanzar a cirrosis y carcinoma hepatocelular.
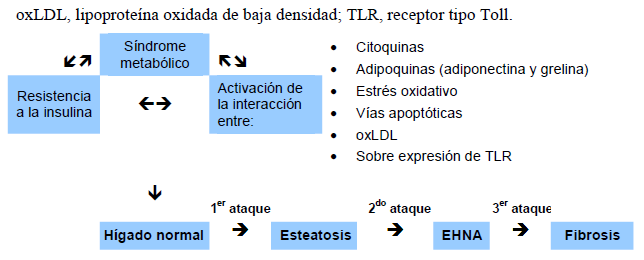
Una hipótesis general para la patogenia de EHNA es la “hipótesis de los ataques múltiples”, donde el síndrome metabólico juega un papel importante debido a la resistencia a la insulina y al proceso pro inflamatorio mediado por diferentes proteínas y componentes inmunitarios. La identidad de los múltiples “ataques” es diferente en cada paciente y hasta el momento no está bien definida.
Fig. 2 Hipótesis de “múltiples ataques” para la esteatohepatitis no alcohólica (EHNA).
Factores de riesgo y condiciones asociadas
Las características de una población de bajo riesgo son: ser joven, sano, bajo consumo de alcohol, y ausencia de obesidad.
Tabla 6 Factores de riesgo y condiciones asociadas
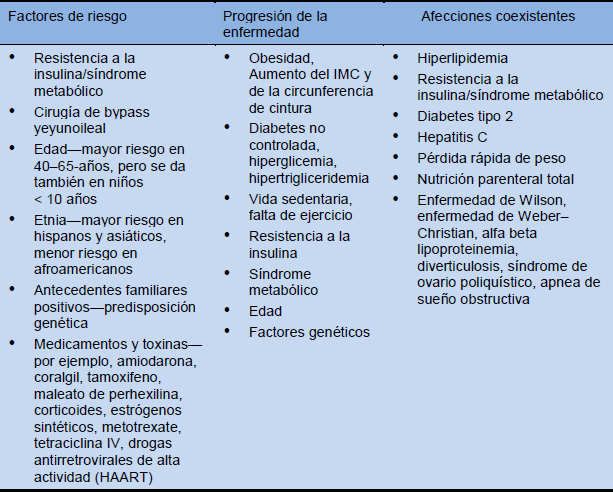
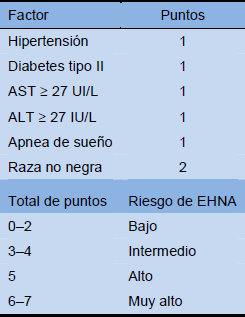
Tabla 7 Cálculo de la resistencia a la insulina

HOMA, evaluación de modelo de homeostasis; QUICKI, índice de verificación cuantitativa de la sensibilidad a la insulina.
Tabla 8 Sistema de puntuación de EHNA en la obesidad mórbida
Pronóstico y complicaciones
- Progresión de la enfermedad de HGNA a EHNA a cirrosis/falla hepática y CHC.
- La HGNA no exacerba la hepatotoxicidad, y no hay una mayor propensión a que aparezcan efectos colaterales de los agentes farmacológicos, incluyendo los inhibidores de la HMG-CoA reductasa,
- La coexistencia de HGNA y obesidad y los factores metabólicos conexos puede exacerbar otras enfermedades hepáticas—por ejemplo, la hepatopatía alcohólica.
- La coexistencia de HGNA con hepatitis C o virus de inmunodeficiencia humana (VIH) empeora el pronóstico y disminuye la respuesta al tratamiento.
- La Hepatitis C, genotipo 3, se asocia comúnmente con esteatosis hepática; puede confundir el diagnóstico de hepatitis C, de EHNA y de ambos juntos.
- La biopsia hepática puede indicar la severidad de la enfermedad, pero se ha confirmado que solo la fibrosis (y no la inflamación o la necrosis), predice el pronóstico de la enfermedad.
- Puede haber progresión histológica hasta hepatopatía terminal: EHNA + puente de fibrosis o cirrosis.
- La EHNA terminal a menudo es una causa poco reconocida de cirrosis criptogénica; la fibrosis progresiva puede verse oscurecida por la esteatosis estable o en mejoría y las características serológicas, especialmente en pacientes con EHNA de más edad.
- La cirrosis vinculada a EHNA (criptogénica) aumenta el riesgo de carcinoma hepatocelular (CHC).
- Causas de mortalidad en los pacientes cirróticos con EHNA:
- Insuficiencia hepática
- Sepsis
- Hemorragia varicosa
- CHC
- Enfermedad cardiovascular
Tabla 9 Supervivencia de EHNA comparada con la de la esteatosis simple y la esteatohepatitis alcohólica (EHA)

Tabla 10 Progresión de la enfermedad de HGNA a EHNA a cirrosis/insuficiencia hepática y CHC. Los resultados de los estudios de prevalencia e incidencia varían substancialmente debido a las diferentes definiciones, diferentes poblaciones estudiadas, y los diferentes métodos diagnósticos empleados
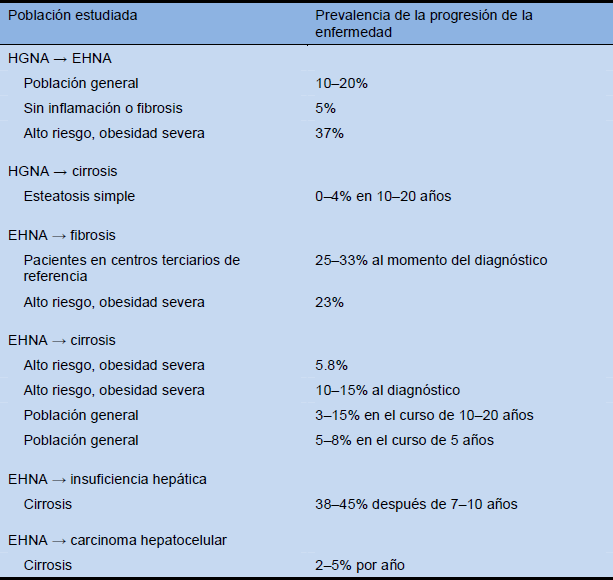
- Predictores independientes para la progresión de la fibrosis:
- Edad > 45–50
- IMC > 28–30 kg/m2
- Grado de resistencia a la insulina
- Diabetes
- Hipertensión
- Impacto negativo sobre la supervivencia de EHNA:
- Diabetes y cifras séricas elevadas de alanina (ALT) y aspartato aminotransferasa (AST)
- Mayor edad y presencia de inflamación necrótica en la biopsia hepática inicial
- Mayor edad, alteración de la glicemia en ayunas, y presencia de cirrosis
4. Diagnóstico
Evaluación clínica y de la anamnesis del paciente
- Síntomas del paciente:
- En la mayoría de los casos, EHNA no provoca ningún síntoma específico.
- Algunas veces hay síntomas vagos de fatiga, malestar y molestia abdominal.
- La presencia de cualquiera de los siguientes, especialmente con antecedentes de AST/ALT, podría justificar un estudio para descartar HGNA/EHNA:
- Presencia de obesidad, especialmente obesidad mórbida (IMC > 35)
- Diagnóstico de diabetes mellitus tipo 2
- Diagnóstico de síndrome metabólico
- Antecedentes de apnea del sueño obstructiva
- Presencia de resistencia a la insulina (ver abajo y Tabla 7)
- Elevación crónica de AST/ALT, sin otras explicaciones
- Antecedentes detallados del consumo de alcohol del paciente—umbral < 20 g/día en mujeres, < 30 g/día en hombres. Esto es de importancia crítica, ya que no hay ninguna prueba diagnóstica que pueda distinguir con confianza entre EHA y EHNA.
- Deben utilizarse cuestionarios especializados apropiados o sistemas de puntuación para la evaluación del consumo de alcohol.
- Cuestionario CAGE: CAGE es la sigla mnemotécnica para las cuatro preguntas: ¿Alguna vez sintió usted que tuviera que reducir (Cut down) su consumo de bebida? ¿Alguna vez la gente le recriminó enojada (Annoyed) cómo bebe? ¿Siente culpa (Guilty) al beber? ¿Siente la necesidad de un trago para comenzar su mañana (Eye-opener)? CAGE es un método muy popular para la detección de alcoholismo. Si por lo menos una de las preguntas se contesta afirmativamente, y si la puntuación de la Prueba de Identificación de Trastornos del Consumo de Alcohol (AUDIT, por sus siglas en inglés) es mayor a 8 se confirma un consumo de alcohol clínicamente relevante.
- Si bien habitualmente en presencia de una hepatopatía se recomienda evitar todo consumo de alcohol, este consejo puede plantear problemas en pacientes con síndrome metabólico con coronariopatía documentada, ya que se ha demostrado que en ellos un consumo modesto de vino podría ser beneficioso. Hay algún estudio acotado que sugiere que el consumo de vino en cantidades modestas (0.12 L / 4 onzas por día) puede incluso disminuir la prevalencia de HGNA. No se ha estudiado la eficacia de esta estrategia para el tratamiento de una HGNA establecida.
- La obesidad central se correlaciona con la severidad de la inflamación en la biopsia, y la lipohipertrofia dorso cervical (joroba de búfalo) se correlaciona con la lesión hepatocítica.
- Hallazgos físicos en caso de progresión de la hepatopatía o hepatopatía avanzada: telangiectasias (angiomas en telarañas), ascitis, hepatomegalia, esplenomegalia, eritema palmar, ictericia, encefalopatía hepatocítica.
Hallazgos de laboratorio de rutina y estudios imagenológicos
- Elevación de ALT y AST:
- En 10% de los pacientes con EHNA, ALT y AST pueden ser normales, especialmente cuando hay una esteatosis simple.
- La presencia de niveles anormales de ferritina en presencia de una saturación normal de la transferrina deberían siempre llevar a descartar EHNA.
- Razón AST/ALT < 1— este cociente habitualmente es > 2 en la hepatitis alcohólica.
- Resultados típicos de los estudios imagenológicos que confirman acumulación grasa en el hígado:
- Resonancia magnética (RMN): tiene un valor cuantitativo, pero no puede distinguir entre EHNA y EHA.
- La ecografía es el estudio habitualmente utilizado para despistaje del hígado graso.
Ningún estudio imagenológico puede identificar la grasa con exactitud si es < 33%, ni permite distinguir entre EHNA y EHA.
Pruebas para descartar:
- Hepatitis viral—antígeno de superficie de hepatitis B, anticuerpo del virus de la hepatitis C o ARN-VHC, anticuerpo IgM contra hepatitis A, anticuerpo contra hepatitis E (en determinadas ubicaciones geográficas); es de destacar que en un mismo paciente pueden coexistir hepatitis viral y HGNA/EHNA.
- Enfermedad hepática relacionada con alcohol que incluye esteatohepatitis alcohólica.
- Enfermedad hepática autoinmune.
- Causas congénitas de enfermedad hepática crónica: hemocromatosis hereditaria, enfermedad de Wilson, deficiencia de alfa-1-antitripsina, síndrome de ovario poliquístico.
- Enfermedad hepática inducida por medicamentos.
Pruebas de laboratorio utilizadas con fines de investigación, sistemas de puntuación, y modalidades imagenológicas
Se han realizado muchos intentos por desarrollar sistemas de puntuación o técnicas de imagen que permitan el diagnóstico incruento de EHNA para poder prescindir de la biopsia hepática. A la fecha, ninguno de ellos ha sido examinado con suficiente rigor en estudios prospectivos doble ciego, ni se ha probado que permitan predecir el pronóstico o la respuesta al tratamiento. La mayoría de las pruebas séricas/puntuaciones especiales están disponibles solo en laboratorios específicos o laboratorios de investigación y únicamente a un costo considerable, por lo que son de poco valor en países con recursos limitados. Las modalidades de imagenología especializada, entre las que se incluye el FibroScan, que se valen de un novedoso “parámetro de atenuación controlado”, y la tomografía por emisión de positrones (PET) adolecen de las mismas limitaciones en cuanto a su poca disponibilidad, sus altos costos y la falta de suficientes datos controlados.
En el artículo de Dowman y col. se puede encontrar una amplia revisión de las distintas modalidades y la información disponible a la fecha. [7]. Ratziu y col. [11] publicaron otro análisis detallado de los aspectos problemáticos. Aunque los métodos en cuestión parecen ser muy promisorios para el futuro, a la fecha no se los puede recomendar para uso general.
Biopsia hepática
Si bien es invasiva y plantea posibles errores de muestreo e inconsistencias en la interpretación de la histopatología, la biopsia hepática se exige para establecer el diagnóstico y estadificar la EHNA. En la Tabla 11 se resume el sistema de puntuación histológica utilizado más comúnmente en la actualidad. Más que para establecer el diagnóstico de EHNA, se lo utiliza fundamentalmente en ensayos controlados destinados a evaluar los efectos de terapias experimentales. Ha sido validado independientemente y es aplicable tanto a poblaciones adultas como pediátricas con HGNA/EHNA. Sin una biopsia hepática no hay ninguna manera confiable de distinguir entre HGNA/ALD y EHNA/EHA. Dadas las dificultades que plantea una interpretación correcta de la biopsia hepática, se recomienda que quien la lea sea un patólogo especializado en hígado con experiencia en este diagnóstico histopatológico.
Tabla 11 Sistema de puntuación histológica de la Red de Investigación Clínica sobre EHNA
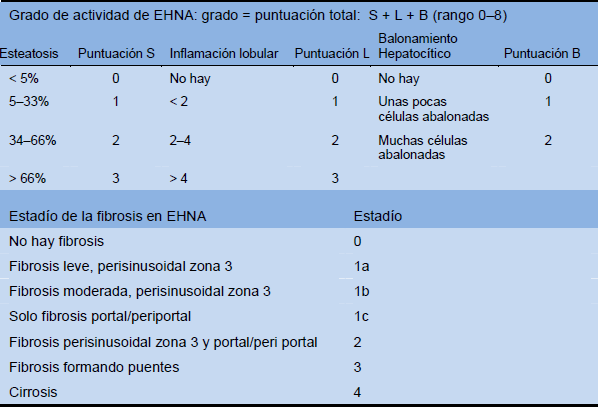
Fuente: Kleiner y col., Hepatology 2005;41:1313–21 [35].
La biopsia hepática y la histología están indicadas para confirmar un diagnóstico de EHNA, para clasificar y estadificar la enfermedad, y para descartar otros diagnósticos en presencia de uno o más de los siguientes hallazgos:
- Ferritina sérica anormal sin elevación de la saturación de la transferrina
- Citopenia
- Esplenomegalia
- Signos clínicos de hepatopatía crónica
- Diabetes y elevación anormal persistente de AST/ALT
- Obesidad y edad > 45 o AST/ALT anormales
- Hepatomegalia inexplicada
Tabla 12 Estudios para el diagnóstico de hígado graso
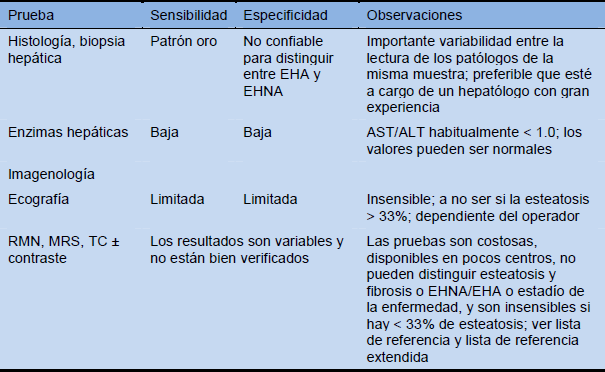
ALT, alanino aminotransferasa; EHA, esteatohepatitis alcohólica; AST, aspartato aminotransferasa; TC, tomografía computada; RMN, resonancia magnética nuclear; MRS, espectroscopía por resonancia magnética; EHNA, esteatohepatitis no alcohólica.
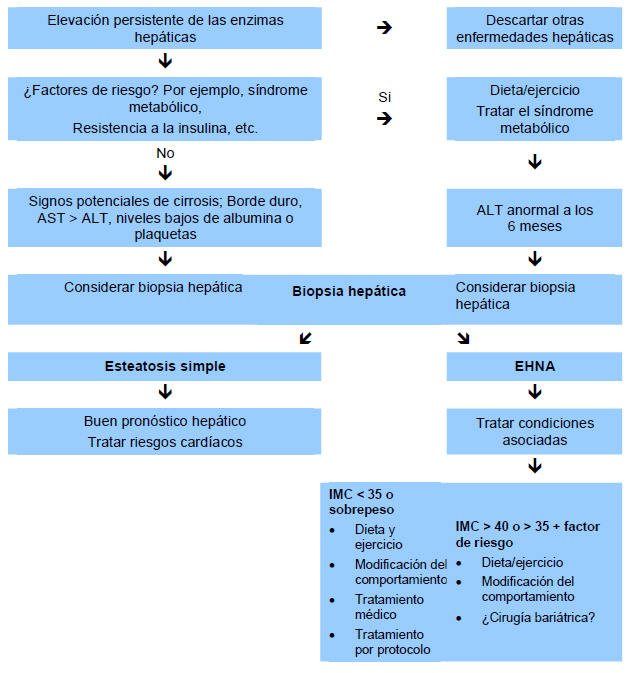
Estrategia diagnóstica para EHNA
Fig. 3 Algoritmo de manejo de HGNA. Basado en Rafiq y Younossi [10].
Determinación de las enzimas hepáticas y ecografía de hígado:
- En pacientes que consultan por resistencia a la insulina/síndrome metabólico/diabetes
Procedimientos imagenológicos para evaluar la esteatosis:
- En pacientes con enzimas hepáticas elevadas
Biopsia hepática:
- Puede estar indicada si hay una fuerte sospecha de fibrosis avanzada, cuando las enzimas hepáticas están elevadas y la ecografía es positiva para esteatosis.
- Para determinar la severidad de la enfermedad/fibrosis cuando las pruebas no invasivas no son concluyentes.
- Indicada en pacientes con enfermedad hepática crónica (aparte de HGNA) y pruebas positivas para factores de riesgo metabólicos, resistencia a la insulina, y esteatosis en la ecografía.
- Si la ferritina está elevada con saturación normal de transferrina, se debe descartar EHNA.
- Durante procedimientos quirúrgicos en otros grupos de alto riesgo—por ejemplo, cirugía para tratamiento de obesidad, colecistectomía.
Ninguna de las pruebas no invasivas puede descartar la posibilidad de coexistencia de otra enfermedad o estadificar la enfermedad con fines pronósticos.
De última, el diagnóstico de HGNA/EHNA es de exclusión; a menudo habrá que recurrir a la biopsia hepática para confirmar el diagnóstico, estadificar la enfermedad, descartar otras enfermedades hepáticas, y determinar la necesidad y urgencia de un tratamiento agresivo.
Fig. 4 Algoritmo para indicación de biopsia hepática en pacientes en los que se sospecha HGNA luego de excluir otras enfermedades hepáticas.
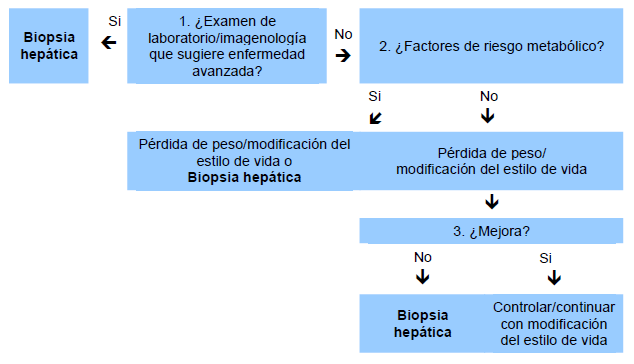
Fig. 5 Opciones diagnósticas para HGNA

ALT, alanino aminotransferasa; AMA, anticuerpo anti mitocondrial; ANA, anticuerpo antinuclear; anti-LKM Ab, anticuerpo microsómico anti-hígado–riñón; ASMA, anticuerpo antimúsculo liso; AST, aspartato aminotransferasa; IMC, índice de masa corporal; TC, tomografía computada; FBG, glicemia en ayunas; GGT, gama-glutamil transferasa; HBsAg, antígeno de superficie contra hepatitis B; HCV, virus de hepatitis C; LFT, pruebas de funcionalidad hepática; PTOG, prueba de tolerancia oral a la glucosa.
Cascada—opciones para el diagnóstico en pacientes en quienes se sospecha HGNA/EHNA
Tabla 13 Cascadas diagnósticas recomendadas según los recursos disponible en las diferentes regiones
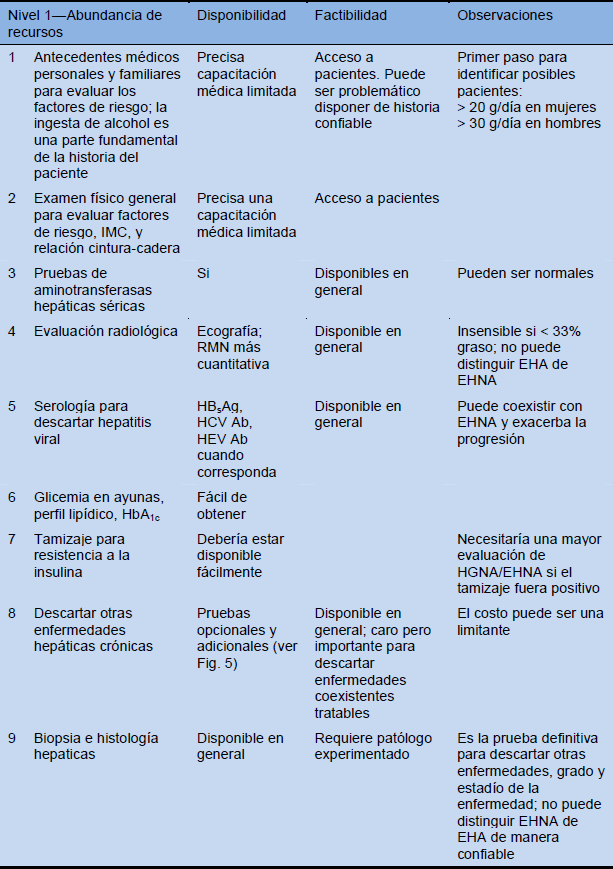
Ab, anticuerpo; HbA1c, hemoglobina glicosilada; HBsAg, antígeno de superficie de hepatitis B; HCV, virus de hepatitis C; VHE, virus de hepatitis E; RMN, resonancia magnética nuclear.

Ab, anticuerpo; HbA1c, hemoglobina glicosilada; HBsAg, antígeno de superficie hepatitis B; VHC, virus de hepatitis C; VHE, virus de hepatitis E.

5. Manejo
Justificación terapéutica
Los blancos de la terapia son la resistencia a la insulina y el estrés oxidativo. Si bien actualmente se están evaluando varias opciones de tratamiento, el valor de la mayoría de los tratamientos se mantiene incierto, o sus efectos revierten al interrumpirlos. Las metas del tratamiento para EHNA son reducir las características histológicas y mejorar la resistencia a la insulina y los niveles de las enzimas hepáticas.
En la actualidad no existe ningún tratamiento medicamentoso aprobado para HGNA/EHNA que se base en la evidencia. El cambio de estilo de vida es fundamental en cualquier intento por revertir la evolución de HGNA/EHNA.
En ausencia de un tratamiento que pudiera constituir un estándar de cuidado, el manejo de EHNA apunta a tratar las afecciones asociadas. Se debe tratar EHNA agresivamente para evitar la progresión a la cirrosis, ya que estos pacientes frecuentemente no son candidatos para trasplante hepático debido a su obesidad mórbida, enfermedad cardiovascular, u otras complicaciones de comorbilidades de base.
El objetivo general del cambio de vida es reducir el exceso de peso: se ha demostrado que inclusive una pérdida gradual de peso de 5-10% mejora la histología y las enzimas hepáticas, pero no la fibrosis. Los resultados suelen mejorar si se combina con un programa de ejercicio activo, eliminando el sedentarismo. En ciertas culturas donde la obesidad puede ser considerada como un signo de belleza, una cualidad deseable y / o un signo de prosperidad, es posible que haya que aplicar un enfoque en el que se expliquen los problemas que entraña la obesidad.
El trasplante de hígado es un manejo apropiado cuando hay insuficiencia hepática. Entre 30 y 40% de los pacientes con cirrosis relacionada con EHNA requieren un trasplante de hígado. La mayoría de los programas rechazan a los pacientes con un IMC elevado (los valores límites varían de >35 a >45, según los criterios de los programas locales). La EHNA puede reaparecer en el hígado trasplantado, o inclusive puede aparecer una EHNA en un paciente trasplantado que nunca la hubiera padecido.
Opciones de tratamiento para la EHNA
Como se destacara previamente, los cambios de estilo de vida son fundamentales en cualquier intento por revertir el curso de la HGNA / EHNA, y por el momento no hay ninguna terapia medicamentosa basada en la evidencia que haya sido aprobada para estas patologías.
Tratamiento de las enfermedades metabólicas
Se recomienda hacer un buen control de la diabetes, de la hiperlipidemia, y de los riesgos cardiovasculares. Los estudios con atorvastatina y pravastatina han mostrado una mejoría en la histología de los pacientes con EHNA. Los pacientes con HGNA que presenten dislipidemia deben recibir estatinas. Las estatinas no parecen aumentar el riesgo de toxicidad en los pacientes con enfermedad hepática de base. Es raro observar hepatotoxicidad grave a causa de esa medicación.
Mejora de la sensibilidad a la insulina - reducción del peso
- Dieta: La meta de adelgazamiento debería rondar entre 5 y 10%, reduciendo las calorías 25% con respecto a una dieta normal (aproximadamente 2500 calorías por día) según corresponda por la edad y el sexo del paciente. Una dieta moderadamente baja en calorías con modificación de la composición de macronutrientes arroja mejores resultados en comparación con una dieta muy baja en calorías. Se debe enfatizar la importancia de una dieta hipocalórica, asesorando sobre el tipo de alimentos que se consumen, evitando la fructosa y las grasas trans que contienen los refrescos y comidas rápidas, y aumentando el contenido de ácidos grasos poli insaturados omega 3 y omega 6 en la dieta. A los pacientes le puede resultar difícil cumplir con esas indicaciones, y muchos de ellos recuperan el peso después de un adelgazamiento inicial.
- Ejercicio: Se debe alentar un programa de ejercicio moderado tres o cuatro veces a la semana para alcanzar una frecuencia cardiaca de 60-75% del máximo para la edad.
- La eficacia de las medidas dietéticas y del ejercicio debe ser evaluada tras un período de 6 meses; si estas medidas no han sido eficaces, se puede considerar otras opciones terapéuticas, tales como la terapia farmacológica.
- La pérdida de peso por cirugía (bariátrica) puede ser beneficiosa para los pacientes con obesidad mórbida; se repite aquí que esta técnica se debe considerar temprano, ya que la mayoría de los programas tienden a autorizar este tipo de cirugía para pacientes que ya están cirróticos. Hay algunos estudios limitados que informan una mejora drástica de la enfermedad hepática, así como de otras complicaciones del síndrome metabólico y resistencia a la insulina, luego de una cirugía bariátrica exitosa.
- Los medicamentos destinados a tratar la resistencia a la insulina, como la metformina y las tiazolidinadionas, están aprobados para el tratamiento de la diabetes, pero no para la HGNA o la EHNA, por lo que se los debe considerar experimentales (véase la lista de referencias más abajo para obtener más información y un análisis más detallado).
Antioxidantes y agentes antifibróticos
Los antioxidantes y los agentes antifibróticos, como la vitamina E y la pentoxifilina, no han sido aprobados para el tratamiento de la EHNA ni de la HGNA. Para todos ellos hay datos limitados, y pocos o ninguno de esos datos provienen de ensayos doble ciego controlados. Todos ellos son considerados experimentales (por más información y un análisis detallado, véase la lista de referencias a continuación).
Estrategia de seguimiento
Durante el seguimiento se debe vigilar y detectar la progresión de la enfermedad y la aparición de complicaciones, como se indica en la Tabla 14.
Tabla 14 Pruebas de seguimiento recomendadas en las diferentes instancias

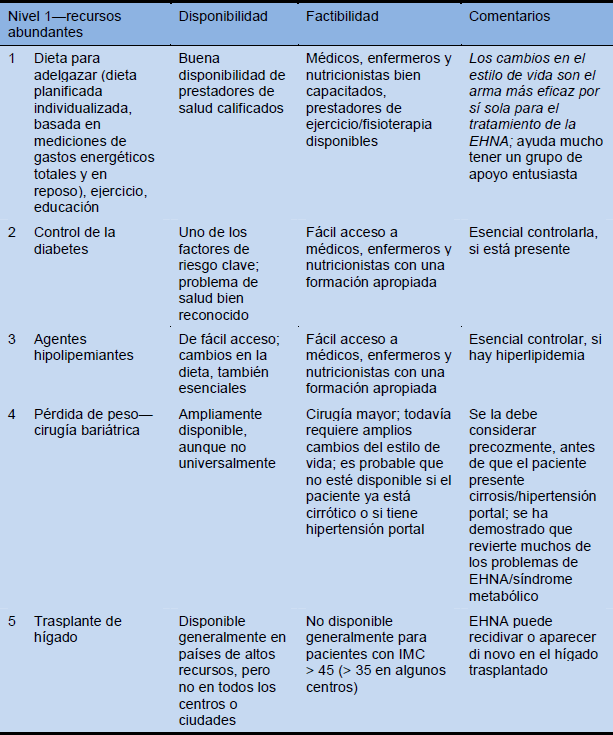
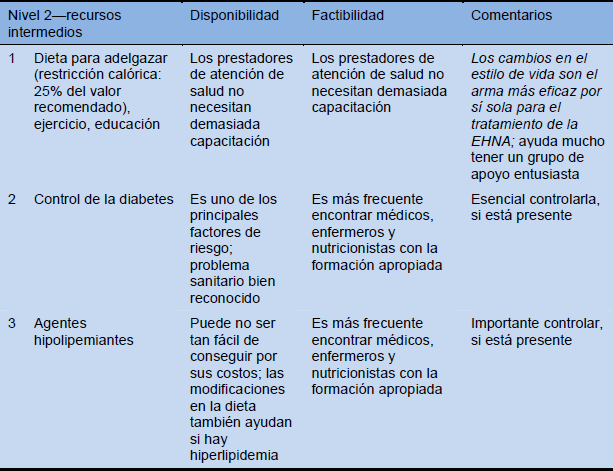
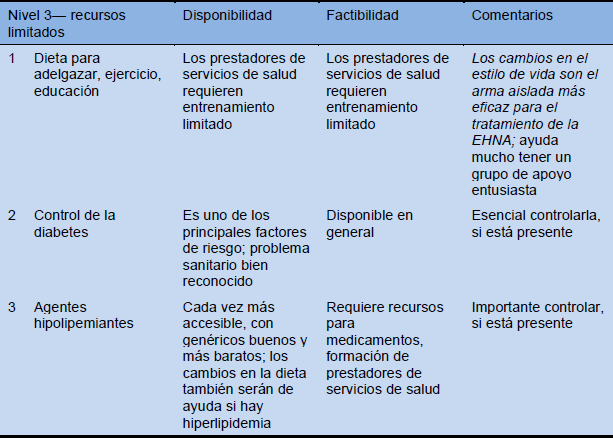
Cascadas—opciones para terapia
Tabla 15 Cascadas de tratamiento según la disponibilidad de los recursos: abundantes, intermedios y limitados
6. Resumen
- HGNA y EHNA representan un importante problema mundial de salud pública, constituyendo una pandemia; afecta a países ricos y pobres por igual.
- No hay pruebas suficientes para justificar el tamizaje sistemático de EHNA/ enfermedad hepática avanzada en la población general.
- El diagnóstico debe buscarse en todos los pacientes que presentan factores de riesgo de EHNA. No todos los pacientes con factores de riesgo necesariamente tendrán HGNA o EHNA, y no todos los pacientes con EHNA tendrán factores de riesgo estándar.
- No todos los sujetos con hígado graso necesitan terapia agresiva.
- Se debe indicar dieta y ejercicio a todos los pacientes.
- La biopsia hepática debe reservarse para aquellos pacientes que tienen factores de riesgo de presentar EHNA y / u otras patologías hepáticas.
- Lo primero que hay que indicar a los pacientes con EHNA o con factores de riesgo para EHNA es dieta y ejercicio. Se les puede agregar vitamina E o pentoxifilina. La terapia experimental debe considerarse sólo en manos adecuadas y sólo en pacientes que no consiguen una reducción de 10,5% de su peso tras más de 6 meses - 1 año de lograr los cambios de estilo de vida debidos.
- La cirugía bariátrica debe ser considerada en pacientes en los que han fallado los métodos anteriores, y debe llevarse a cabo antes de que el paciente presente cirrosis.
- El trasplante de hígado da buenos resultados en los pacientes que cumplen con los criterios de insuficiencia hepática, no obstante lo cual la EHNA puede reaparecer después del trasplante y es probable que se les niegue a los pacientes con obesidad mórbida.
- HGNA y EHNA están tornándose en un problema cada vez más grave en pacientes pediátricos, incluso en los menores de 10 años.
- En última instancia, HGNA y EHNA son diagnósticos de exclusión y requieren una cuidadosa consideración de otros diagnósticos. Al igual que el médico no puede diagnosticar EHNA solo por la clínica, el patólogo puede documentar las lesiones histológicas de esteatohepatitis, pero no puede distinguir las de origen no alcohólico de las de origen alcohólico de modo confiable.
Referencias
Declaraciones de posición y revisiones
Tal como se explica en la introducción, no hay suficientes estudios controlados aleatorizados, doble ciego como para poder proporcionar los datos basados en la evidencia que se necesita para fijar una pauta oficial. La siguiente es una lista de una selección de artículos de opinión de expertos, declaraciones de posición y reseñas.
- Angulo P. Nonalcoholic fatty liver disease. N Engl J Med 2002;346:1221–31. PMID: 11961152.
- Angulo P. Diagnosing steatohepatitis and predicting liver-related mortality in patients with NAFLD: two distinct concepts. Hepatology 2011;53:1792–4. doi: 10.1002/hep.24403. PMID: 21557278.
- Brunt EM. Nonalcoholic steatohepatitis. Semin Liver Dis 2004;24:3–20. PMID: 15085483.
- Chalasani N, Younossi Z, Lavine JE, Diehl AM, Brunt EM, Cusi K, et al. The diagnosis and management of non-alcoholic fatty liver disease: Practice Guideline by the American Association for the Study of Liver Diseases, American College of Gastroenterology, and the American Gastroenterological Association. Hepatology 2012;55:2005–23. doi: 10.1002/hep.25762. PMID: 22488764
- Cheung O, Sanyal AJ. Recent advances in nonalcoholic fatty liver disease. Curr Opin Gastroenterol 2010;26:202–8. PMID: 20168226.
- Clark JM, Brancati FL, Diehl AM. Nonalcoholic fatty liver disease. Gastroenterology 2002;122:1649–57. PMID: 12016429.
- Dowman JK, Tomlinson JW, Newsome PN. Systematic review: the diagnosis and staging of non-alcoholic steatohepatitis. Aliment Pharmacol Ther 2011;33:525–40. doi:10.1111/j.1365- 2036-2010.04556.x. Epub 2010 Dec 29. PMID: 21198708.
- Fabbrini E, Sullivan S, Klein S. Obesity and nonalcoholic fatty liver disease: biochemical, metabolic, and clinical implications. Hepatology 2010;51:679–89. PMID: 20041406.
- Lancet 2011 Aug 27–Sept 2;378(9793): virtually this entire issue addresses the global obesity pandemic, with articles on world epidemiology, cultural and political costs, pathogenesis, therapy, and proposed approaches to the problem. A virtual primer on global obesity. Articles are detailed in the next section, under Epidemiology.
- Rafiq N, Younossi ZM. Nonalcoholic fatty liver disease: a practical approach to evaluation and management. Clin Liver Dis 2009;13:249–66. PMID: 19442917.
- Ratziu V, Bellentani S, Cortez-Pinto H, Day C, Marchesini G. A position statement on NAFLD/NASH based on the EASL 2009 special conference. J Hepatol 2010;53:372–84. Epub 2010 May 7. PMID: 20494470
- Sanyal AJ, Brunt EM, Kleiner DE, Kowdley KV, Chalasani N, Lavine JE, et al. Endpoints and clinical trial design for nonalcoholic steatohepatitis. Hepatology 2011;54:344–53. doi: 10.1002/hep.24376. PMID: 21520200.
- Torres DM, Harrison SA. Diagnosis and therapy of nonalcoholic steatohepatitis. Gastroenterology 2008;134:1682–98. PMID: 18471547.
- Vernon G, Baranova A, Younossi ZM. Systematic review: the epidemiology and natural history of non-alcoholic fatty liver disease and non-alcoholic steatohepatitis in adults. Aliment Pharmacol Ther 2011;24:274–85. doi: 10.1111/j.1365-2036.2011.04724.x. Epub 2011 May 30. PMID: 2162852.
- Vuppalachi R, Chalasani N. Nonalcoholic fatty liver disease and nonalcoholic steatohepatitis: selected practical issues in their evaluation and management. Hepatology 2009;49:306–17. PMID: 19065650.
Otras lecturas
Para quienes deseen más información y documentación sobre los fundamentos de las recomendaciones que se presenta en estas guías, a continuación se presenta una selección de referencias, bajo los títulos de epidemiología, epidemiología pediátrica, diagnóstico histológico, diagnóstico no invasivo, hepatitis C y HGNA/EHNA, fisiopatología y tratamiento.
Epidemiología
- Lancet 2011 Aug 27–Sept 2;378(9793).
- Editorial. Urgently needed: a framework convention for obesity control Lancet 2011;378:742.PMID: 21872732.
- Baur LA. Changing perceptions of obesity—recollections of a paediatrician. Lancet 2011;378:762–3. PMID: 21877330.
- Dietz WH. Reversing the tide of obesity. Lancet 2011;378:744–6. PMID: 21872735.
- Freudenberg N. The social science of obesity. Lancet 2011;378:760.
- Gortmaker SL, Swinburn BA, Levy D, Carter R, Mabry PL, Finegood DT, et al. Changing the future of obesity: science, policy, and action. Lancet 2011;378:838–47. PMID: 21872752.
- Hall KD, Sacks G, Chandramohan D, Chow CC, Wang YC, Gortmaker SL, et al. Quantification of the effect of energy imbalance on bodyweight. Lancet 2011;378:826–37. PMID: 21872751.
- King D. The future challenge of obesity. Lancet 2011;378:743–4. PMID: 21872734.
- Mozaffarian D. Diets from around the world—quality not quantity. Lancet 2011;378:759.
- Pincock S. Boyd Swinburn: combating obesity at the community level. Lancet 2011;378:761. PMID: 21872738.
- Rutter H. Where next for obesity? Lancet 2011;378:746–7. PMID: 21872736.
- Swinburn BA, Sacks G, Hall KD, McPherson K, Finegood DT, Moodie ML, et al. The global obesity pandemic: shaped by global drivers and local environments. Lancet 2011;378:804–14.
- Wang YC, McPherson K, Marsh T, Gortmaker SL, Brown M. Health and economic burden of the projected obesity trends in the USA and the UK. Lancet 2011;378:815–25. PMID: 21872750.
- Adams LA. Mortality in nonalcoholic fatty liver disease: clues from the Cremona study. Hepatology 2011;54:6–8. doi: 10.1002/hep.24445. PMID: 21618568.
- Centers for Disease Control and Prevention. 1990–2010 changes of percentage of obese adults in the USA (BMI > 30). Available at: www.cdc.gov/obesity/data/trends.html.
- Danaei G, Finucane MM, Lu Y, Singh GM, Cowan MJ, Paciorek CJ, et al. National, regional, and global trends in fasting plasma glucose and diabetes prevalence since 1980: systematic analysis of health examination surveys and epidemiological studies with 370 country-years and 2.7 million participants. Lancet 2011;378:31–40. Epub 2011 Jun 24. PMID: 21705069.
- Gastaldelli A, Kozakova M, Højlund K, Flyvbjerg A, Favuzzi A, Mitrakou A, et al. Fatty liver is associated with insulin resistance, risk of coronary heart disease, and early atherosclerosis in a large European population. Hepatology 2009;49:1537–44. PMID: 19291789.
- Gu D, Reynolds K, Wu X, Chen J, Duan X, Reynolds RF, et al. Prevalence of the metabolic syndrome and overweight among adults in China. Lancet 2005;365:1398–405.
- Ludwig DS, Currie J. The association between pregnancy weight gain and birthweight: a withinfamily comparison. Lancet 2010;376:984–90. Epub 2010 Aug 4. PMID: 20691469.
- Passas G, Akhtar T, Gergen P, Hadden WC, Kahn AQ. Health status of the Pakistani population: a health profile and comparison with the United States. Am J Public Health 2001;91:93–8.
- Williams CD, Stengel J, Asike MI, Torres DM, Shaw J, Contreras M, et al. Prevalence of nonalcoholic fatty liver disease and nonalcoholic steatohepatitis among a largely middle-aged population utilizing ultrasound and liver biopsy: a prospective study. Gastroenterology 2011;140:124–31. Epub 2010 Sep 19. PMID: 20858492.
- World Health Organization. Global health risks: mortality and burden of disease attributable to selected major risks. Geneva: World Health Organization, 2009; Overweight and obesity—summary of prevalence by region. Geneva: World Health Organization, 2004. Available at: www.who.int/evidence/bod and www.who.int/healthinfo/global_burden_disease/risk_factors/en/index.html.
- Younossi ZM, Stepanova M, Afendy M, Fang Y, Younossi Y, Mir H, et al. Changes in the prevalence of the most common causes of chronic liver diseases in the United States from 1988 to 2008. Clin Gastroenterol Hepatol 2011;9:524–530.e1; quiz e60. Epub 2011 Mar 25. PMID:21440669.
Epidemiología pediátrica
- Alkhouri N, Carter-Kent C, Lopez R, Rosenberg WM, Pinzani M, Bedogni G, et al. A combination of the pediatric NAFLD fibrosis index and enhanced liver fibrosis test identifies children with fibrosis. Clin Gastroenterol Hepatol 2011;9:150–5. Epub 2010 Oct 1. PMID: 20888433.
- Galal OM. The nutrition transition in Egypt: obesity, undernutrition and the food consumption context. Public Health Nutr 2002;5:141–8. Review. PMID: 12027277.
- Kerkar N. Non-alcoholic steatohepatitis in children. Pediatr Transplant 2004;8:613–8. PMID: 15598336.
- Mathur P, Das MK, Arora NK. Non-alcoholic fatty liver disease and childhood obesity. Indian J Pediatr 2007;74:401–7. PMID: 17476088.
- Salazar-Martinez E, Allen B, Fernandez-Ortega C, Torres-Mejia G, Galal O, Lazcano-Ponce E. Overweight and obesity status among adolescents from Mexico and Egypt. Arch Med Res 2006;37:535–42. PMID: 16624655.
Diagnóstico histológico
- Angulo P. Long-term mortality in nonalcoholic fatty liver disease: is liver histology of any prognostic significance? Hepatology 2010;51:373–5. Erratum in: Hepatology 2010 May;51(5):1868. PMID: 20101746.
- Brunt EM, Tiniakos DG. Histopathology of nonalcoholic fatty liver disease. World J Gastroenterol 2010;16:5286–96. Review. PMID: 21072891.
- Brunt EM, Janney CG, Di Bisceglie AM, Neuschwander-Tetri BA, Bacon BR. Nonalcoholic steatohepatitis: a proposal for grading and staging the histological lesions. Am J Gastroenterol 1999;94:2467–74. PMID: 10484010.
- Kleiner DE, Brunt EM, Van Natta M, Behling C, Contos MJ, Cummings OW, et al. Design and validation of a histological scoring system for nonalcoholic fatty liver disease. Hepatology 2005;41:1313–21. PMID: 15915461.
- Tiniakos DG. Nonalcoholic fatty liver disease/nonalcoholic steatohepatitis: histological diagnostic criteria and scoring systems. Eur J Gastroenterol Hepatol 2010;22:643–50. PMID: 19478676.
- Younossi ZM, Stepanova M, Rafiq N, Makhlouf H, Younoszai Z, Agrawal R, et al. Pathologic criteria for nonalcoholic steatohepatitis: interprotocol agreement and ability to predict liverrelated mortality. Hepatology 2011;53:737–45. doi: 10.1002/hep.24131. Epub 2011 Feb 11. PMID: 21360720.
Diagnóstico no invasivo
- Angulo P, Hui JM, Marchesini G, Bugianesi E, George J, Farrell GC, et al. The NAFLD fibrosis score: a noninvasive system that identifies liver fibrosis in patients with NAFLD. Hepatology 2007;45:846–54. PMID: 17393509.
- Babor TF, Higgins-Biddle JC, Saunders JB, Monteiro MG. The alcohol use disorders identification test: guidelines for use in primary care. 2nd ed. Geneva: World Health Organization, 2001.
- Baranova A, Younossi ZM. The future is around the corner: noninvasive diagnosis of progressive nonalcoholic steatohepatitis. Hepatology 2008;47:373–5. PMID: 18220279.
- Bedogni G, Bellentani S, Miglioli L, Masutti F, Passalacqua M, Castiglione A, et al. The Fatty Liver Index: a simple and accurate predictor of hepatic steatosis in the general population. BMC Gastroenterol 2006;6:33. PMID: 17081293.
- Calori G, Lattuada G, Ragogna F, Garancini MP, Crosignani P, Villa M, et al. Fatty liver index and mortality: the Cremona study in the 15th year of follow-up. Hepatology 2011;54:145–52. doi: 10.1002/hep.24356. PMID: 21488080.
- Campos GM, Bambha K, Vittinghoff E, Rabl C, Posselt AM, Ciovica R, et al. A clinical scoring system for predicting nonalcoholic steatohepatitis in morbidly obese patients. Hepatology 2008;47:1916–23. PMID: 18433022.
- Chalasani N. Nonalcoholic fatty liver disease liver fat score and fat equation to predict and quantitate hepatic steatosis: promising but not prime time! Gastroenterology 2009;137:772–5. Epub 2009 Jul 26. PMID: 19638269.
- Cho CS, Curran S, Schwartz LH, Kooby DA, Klimstra DS, Shia J, et al. Preoperative radiographic assessment of hepatic steatosis with histologic correlation. J Am Coll Surg 2008;206:480–8. Epub 2007 Nov 26. PMID: 18308219.
- Hernaez R, Lazo M, Bonekamp S, Kamel I, Brancati FL, Guallar E, et al. Diagnostic accuracy and reliability of ultrasonography for the detection of fatty liver: A meta-analysis. Hepatology 2011;54:1082–9. doi: 10.1002/hep.24452. PMID: 21618575.
- Hettihawa LM, Palangasinghe S, Jayasinghe SS, Gunasekara SW, Weerarathna TP. Comparison of insulin resistance by indirect methods—HOMA, QUICKI and McAuley—with fasting insulin in patients with type 2 diabetes in Galle, Sri Lanka: a pilot study. Online J Health Allied Sci 2006;1:2. Available at: http://www.ojhas.org/issue17/2006-1-2.htm.
- Hrebícek J, Janout V, Malincíková J, Horáková D, Cízek L. Detection of insulin resistance by simple quantitative insulin sensitivity check index QUICKI for epidemiological assessment and prevention. J Clin Endocrinol Metab 2002;87:144–7. PMID: 11788638.
- Imbert-Bismut F, Naveau S, Morra R, Munteanu M, Ratziu V, Abella A, et al. The diagnostic value of combining carbohydrate-deficient transferrin, fibrosis, and steatosis biomarkers for the prediction of excessive alcohol consumption. Eur J Gastroenterol Hepatol 2009;21:18–27. PMID: 19011575.
- Katz A, Nambi SS, Mather K, Baron AD, Follmann DA, Sullivan G, et al. Quantitative insulin sensitivity check index: a simple, accurate method for assessing insulin sensitivity in humans. J Clin Endocrinol Metab 2000;85:2402–10. PMID: 10902758.
- Keskin M, Kurtoglu S, Kendirci M, Atabek ME, Yazici C. Homeostasis model assessment is more reliable than the fasting glucose/insulin ratio and quantitative insulin sensitivity check index for assessing insulin resistance among obese children and adolescents. Pediatrics 2005;115:e500–3. Epub 2005 Mar 1. PMID: 15741351.
- Kotronen A, Peltonen M, Hakkarainen A, Sevastianova K, Bergholm R, Johansson LM, et al. Prediction of non-alcoholic fatty liver disease and liver fat using metabolic and genetic factors. Gastroenterology 2009;137:865–72. Epub 2009 Jun 12. PMID: 19524579.
- Matthews DR, Hosker JP, Rudenski AS, Naylor BA, Treacher DF, Turner RC. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia 1985;28:412–9. PMID: 3899825.
- Poynard T, Ratziu V, Naveau S, Thabut D, Charlotte F, Messous D, et al. The diagnostic value of biomarkers (SteatoTest) for the prediction of liver steatosis. Comp Hepatol 2005;4:10. PMID: 16375767.
- Saadeh S, Younossi ZM, Remer EM, Gramlich T, Ong JP, Hurley M, et al. The utility of radiological imaging in nonalcoholic fatty liver disease. Gastroenterology 2002;123:745–50. PMID: 12198701.
- Stern SE, Williams K, Ferrannini E, DeFronzo RA, Bogardus C, Stern MP. Identification of individuals with insulin resistance using routine clinical measurements. Diabetes 2005;54:333–9. PMID: 15677489.
- Thabut D, Naveau S, Charlotte F, Massard J, Ratziu V, Imbert-Bismut F, et al. The diagnostic value of biomarkers (AshTest) for the prediction of alcoholic steato-hepatitis in patients with chronic alcoholic liver disease. J Hepatol 2006;44:1175–85. Epub 2006 Mar 13. PMID: 16580087.
- Yajima Y, Ohta K, Narui T, Abe R, Suzuki H, Ohtsuki M. Ultrasonographic diagnosis of fatty liver: significance of the liver–kidney contrast. Tohoku J Exp Med 1983;139:43–50. PMID: 6220488.
Hepatitis C y HGNA / EHNA
- Bugianesi E, Marchesini G, Gentilcore E, Cua IH, Vanni E, Rizzetto M, et al. Fibrosis in genotype 3 chronic hepatitis C and nonalcoholic fatty liver disease: role of insulin resistance and hepatic steatosis. Hepatology 2006;44:1648–55. PMID: 17133473.
- Charlton MR, Pockros PJ, Harrison SA. Impact of obesity on treatment of chronic hepatitis C. Hepatology 2006;43:1177–86. PMID: 16729327.
- Everhart JE, Lok AS, Kim HY, Morgan TR, Lindsay KL, Chung RT, et al. Weight-related effects on disease progression in the hepatitis C antiviral long-term treatment against cirrhosis trial. Gastroenterology 2009;137:549–57. Epub 2009 May 13. PMID: 19445938.
- Koike K. Hepatitis C as a metabolic disease: Implication for the pathogenesis of NASH. Hepatol Res 2005;33:145–50. Epub 2005 Oct 3. PMID: 16202646.
- Negro F, Clément S. Impact of obesity, steatosis and insulin resistance on progression and response to therapy of hepatitis C. J Viral Hepat 2009;16:681–8. Epub 2009 Sep 1. PMID: 19732324.
- Popkin BM. Is the obesity epidemic a national security issue around the globe? Curr Opin Endocrinol Diabetes Obes 2001;18:328–31. PMID: 21543976.
- Powell EE, Jonsson JR, Clouston AD. Metabolic factors and non-alcoholic fatty liver disease as co-factors in other liver diseases. Dig Dis 2010;28:186–91. Epub 2010 May 7. PMID: 20460909.
- Sanyal AJ, Banas C, Sargeant C, Luketic VA, Sterling RK, Stravitz RT, et al. Similarities and differences in outcomes of cirrhosis due to nonalcoholic steatohepatitis and hepatitis C. Hepatology 2006;43:682–9. PMID: 16502396.
- Targher G, Day CP, Bonora E. Risk of cardiovascular disease in patients with nonalcoholic fatty liver disease. N Engl J Med 2010;363:1341–50. PMID: 20879883.
Fisiopatología
- Ascha MS, Hanouneh IA, Lopez R, Tamimi TA, Feldstein AF, Zein NN. The incidence and risk factors of hepatocellular carcinoma in patients with nonalcoholic steatohepatitis. Hepatology 2010;51:1972–8. PMID: 20209604.
- de Alwis NM, Day CP. Non-alcoholic fatty liver disease: the mist gradually clears. J Hepatol 2008;48(Suppl 1):S104–12. Epub 2008 Feb 4. PMID: 18304679.
- Lim JS, Mietus-Snyder M, Valente A, Schwarz JM, Lustig RH. The role of fructose in the pathogenesis of NAFLD and the metabolic syndrome. Nat Rev Gastroenterol Hepatol 2010;7:251–64. Epub 2010 Apr 6. PMID: 20368739.
- Neuschwander-Tetri BA. Evolving pathophysiologic concepts in nonalcoholic steatohepatitis. Am J Gastroenterol 2001;96:2813–4. PMID: 11693313.
- Polyzos SA, Kountouras J, Zavos C. The multi-hit process and the antagonistic role of tumor necrosis factor-alpha and adiponectin in non alcoholic fatty liver disease. Hippokratia 2009;13:127. PMID:19561788.
- Zein CO, Unalp A, Colvin R, Liu YC, McCullough AJ; Nonalcoholic Steatohepatitis Clinical Research Network. Smoking and severity of hepatic fibrosis in nonalcoholic fatty liver disease. J Hepatol 2011;54:753–9. Epub 2010 Sep 22. PMID: 21126792.
Tratamiento
- Abdelmalek MF, Suzuki A, Guy C, Unalp-Arida A, Colvin R, Johnson RJ, et al. Increased fructose consumption is associated with fibrosis severity in patients with nonalcoholic fatty liver disease. Hepatology 2010;51:1961–71. PMID: 20301112.
- Brunt EM, Kleiner DE, Wilson LA, Belt P, Neuschwander-Tetri BA; NASH Clinical Research Network (CRN). Nonalcoholic fatty liver disease (NAFLD) activity score and the histopathologic diagnosis in NAFLD: distinct clinicopathologic meanings. Hepatology 2011;53:810–20. doi: 10.1002/hep.24127. Epub 2011 Feb 11. PMID: 21319198
- Bugianesi E, Gentilcore E, Manini R, Natale S, Vanni E, Villanova N, et al. A randomized controlled trial of metformin versus vitamin E or prescriptive diet in nonalcoholic fatty liver disease. Am J Gastroenterol 2005;100:1082–90. PMID: 15842582.
- Charlton MR, Burns JM, Pedersen RA, Watt KD, Heimbach JK, Dierkhising RA. Frequency and outcomes of liver transplantation for nonalcoholic steatohepatitis in the United States. Gastroenterology 2011;141:1249–53. Epub 2011 Jul 2. PMID: 21726509.
- Chavez-Tapia NC, Tellez-Avila FL, Barrientos-Gutierrez T, Mendez-Sanchez N, Lizardi- Cervera J, Uribe M. Bariatric surgery for non-alcoholic steatohepatitis in obese patients. Cochrane Database Syst Rev 2010;(1):CD007340. PMID: 20091629.
- Dunn W, Xu R, Schwimmer JB. Modest wine drinking and decreased prevalence of suspected nonalcoholic fatty liver disease. Hepatology 2008;47:1947–54. PMID: 18454505.
- Geier A. Shedding new light on vitamin D and fatty liver disease. J Hepatol 2011;55:273–5. Epub 2011 Jan 12. PMID: 21236303.
- Georgescu EF. Angiotensin receptor blockers in the treatment of NASH/NAFLD: could they be a first-class option? Adv Ther 2008;25:1141–74. PMID: 18972077.
- Henriksen JH, Ring-Larsen H. Rosiglitazone: possible complications and treatment of nonalcoholic steatohepatitis (NASH). J Hepatol 2008;48:174–6. Epub 2007 Nov 5. PMID: 18022724.
- Mummadi RR, Kasturi KS, Chennareddygari S, Sood GK. Effect of bariatric surgery on nonalcoholic fatty liver disease: systematic review and meta-analysis. Clin Gastroenterol Hepatol 2008;6:1396–402. Epub 2008 Aug 19. PMID: 18986848.
- Nakano T, Cheng YF, Lai CY, Hsu LW, Chang YC, Deng JY, et al. Impact of artificial sunlight therapy on the progress of non-alcoholic fatty liver disease in rats. J Hepatol 2011;55:415–25. Epub 2010 Dec 22. PMID: 21184788
- Neuschwander-Tetri BA. NASH: Thiazolidinediones for NASH—one pill doesn’t fix everything. Nat Rev Gastroenterol Hepatol 2010;7:243–4. PMID: 20442730.
- Promrat K, Kleiner DE, Niemeier HM, Jackvony E, Kearns M, Wands JR, et al. Randomized controlled trial testing the effects of weight loss on nonalcoholic steatohepatitis. Hepatology 2010;51:121–9. PMID: 19827166.
- Ratziu V, Giral P, Jacqueminet S, Charlotte F, Hartemann-Heutier A, Serfaty L, et al. Rosiglitazone for nonalcoholic steatohepatitis: one-year results of the randomized placebocontrolled Fatty Liver Improvement with Rosiglitazone Therapy (FLIRT) Trial. Gastroenterology 2008;135:100–10. Epub 2008 Apr 8. PMID: 18503774
- Sanyal AJ, Chalasani N, Kowdley KV, McCullough A, Diehl AM, Bass NM, et al. Pioglitazone, vitamine E, or placebo for nonalcoholic steatohepatitis. N Engl J Med 2010;362:1675–85. Epub 2010 Apr 28. PMID: 20427778.
- Suzuki A, Lindor K, St. Saver J, Lymp J, Mendes F, Muto A, et al. Effect of changes on body weight and lifestyle in nonalcoholic fatty liver disease. J Hepatol 2005;43:1060–6. Epub 2005 Jul 11. PMID: 16140415.
- Zein CO, Yerian LM, Gogate P, Lopez R, Kirwan JP, Feldstein AE, et al. Pentoxifylline improves nonalcoholic steatohepatitis: a randomized placebo-controlled trial. Hepatology 2011;54:1610–9. doi: 10.1002/hep.24544. Epub 2011 Aug 24. PMID: 21748765.
- Zelber-Sagi S, Nitzan-Kaluski D, Goldsmith R, Webb M, Zvibel I, Goldiner I, et al. Role of leisure-time physical activity in nonalcoholic fatty liver disease: a population-based study. Hepatology 2008;48:1791–8. PMID: 18972405.




























