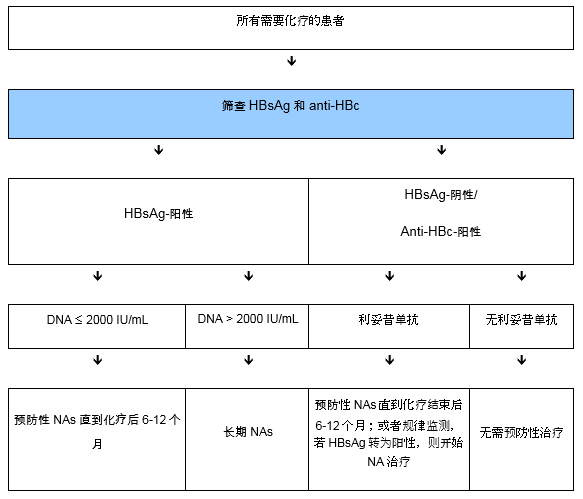
在开始任何HBV治疗之前,最好是在患者第一次就诊时,即向患者提供有关慢性乙肝及其治疗的相关信息。重要的信息包括:
- HBV感染的动态临床过程
- 大多数感染,即使是在疾病严重时也可能是完全无症状的
- 需要终生进行定期的监测
- 接触传播的可能——家人和接触者需要接受HBV的筛查,对HBV无免疫的接触者需接种乙肝疫苗,对HBsAg阳性的接触者需进行医疗评估
- 开始治疗的时机
- 对长期治疗绝对依从的必要性
- 无论在治疗中还是治疗结束后对复查方案绝对依从的必要性
- 必须强调戒酒的重要性,对处于进展性的肝脏疾病的患者,必须谨慎使用肝脏毒性的药物(如NSAIDS)
- 对甲型肝炎无免疫力的人群,必须间隔6-18个月接种两次甲型肝炎疫苗
以上这些信息应向患者解释并与其探讨。对于育龄期女性,应仅使用对妊娠安全的药物,因为一旦开始使用核苷类或核苷酸类似物,就不能在HBeAg仍然阳性时停药。应向患者解释清楚即使没有肝硬化,中断治疗也可能诱发急性肝衰竭。
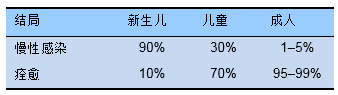
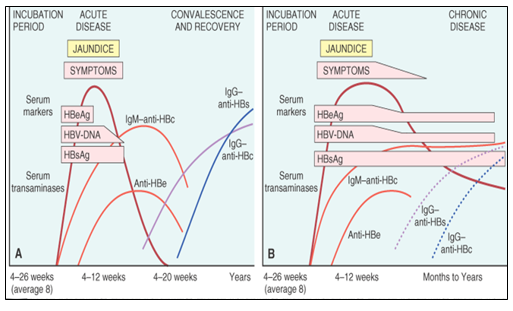
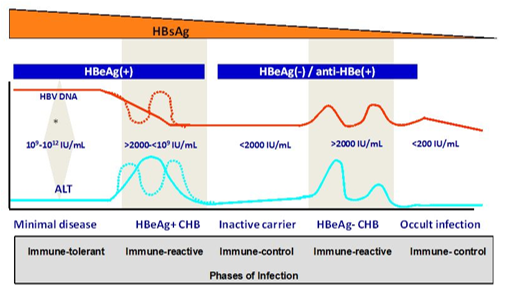
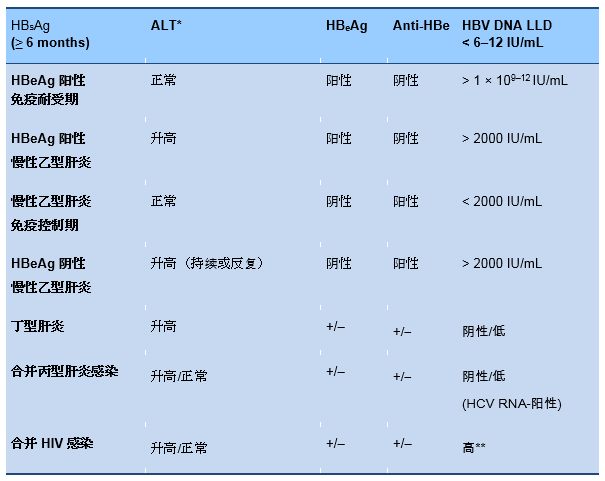
慢性乙型肝炎的分期依据血清学和病毒学的指标,每一种类型都有特定的自然病程、预后及治疗指征[1,2,38]。
1 免疫耐受的携带者:
- 无治疗指征
- 恰当的长期随访是极其重要的
- 每3-6月评估ALT
2 非活动期携带者:
- 无治疗指征
- 恰当的长期随访是极其重要的
- 第一年每3个月评估ALT和HBV DNA水平,之后每6个月评估一次
- 如果HBV DNA<2000IU/mL同时 HBsAg<1000IU/mL,疾病再活动的机率较小,可以适当降低检测的频率
3 活动性慢性乙型肝炎:
- HBeAg阳性慢性乙型肝炎
- HBeAg阴性慢性乙型肝炎
慢乙肝的预后和管理,很大程度上依赖于疾病的分期和肝脏纤维化的程度,以及肝硬化的进展风险。对HBsAg携带者的随访包括:
- 持续的诊断性检查
- 评估肝脏疾病的严重程度
—实验室检查:炎症(ALT),肝脏功能(胆红素,白蛋白,凝血因子)及病毒载量(HBV DNA)
—肝脏超声检查
—非侵入性方法评估纤维化程度(血清学指标,瞬时弹性成像)
—肝脏活检,决定坏死性炎症的分级和纤维化分期
—肝脏活检,帮助排除其他可能同时存在的引起肝脏疾病的原因,在ALT和HBV DNA水平不一致的时候明确诊断
目前对慢乙肝治疗的标准如图6和图7所示。同时也包括了分级流程以反映不同资源条件下的选择。
图6 慢性 HBeAg阳性患者的管理。如有指征,应该进行肝细胞肝癌监测(取决于年龄,性别,肝脏疾病严重程度,和家族史)。(摘自Lok, McMahon 2007) [39]。
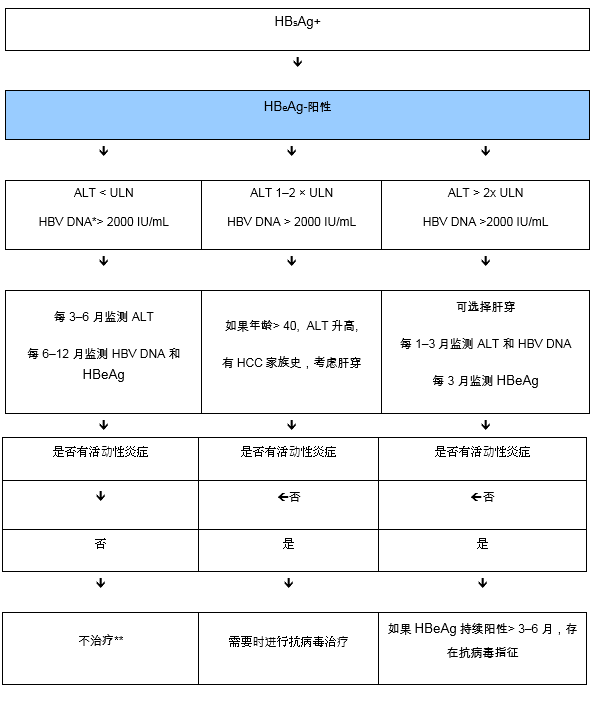
*对于亚裔的患者,经常会检测到很高的HBV DNA水平——大部分见于围产期传播的患者。该类病人是否需要核苷类药物的抗病毒治疗仍不明确。HBV DNA的水平和HCC的风险相关,但是病毒的抑制是否降低这种风险仍不明确。
**对于有肝硬化且能检测到HBV DNA的患者,无论其ALT和DNA水平如何,都需要抗病毒治疗。
图7慢性 HBeAg阴性患者的管理
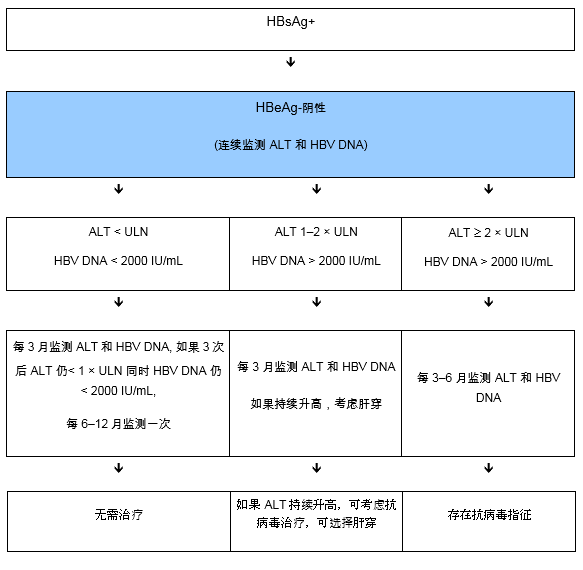
注:如有指征,应该进行肝细胞肝癌监测(取决于年龄,性别,肝脏疾病严重程度,和家族史)。
谷丙转氨酶(ALT)的正常上限在女性中是20 IU/L ,在男性是30 IU/L
对ALT在正常上限的1-2倍的患者每3月监测HBV DNA是很昂贵的,在经济条件有限时是不可行的。其他解决方法请参考下列流程。
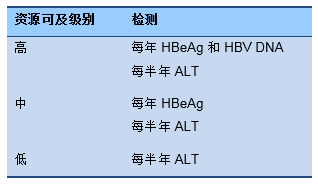
4.1 CHB管理的分级流程——资源依赖性的方法
所谓标准的方案,只有当所有诊断手段和治疗方案可及的时候才存在可行性。而这样的资源在全球范围内并非广泛存在。依据不同地区的诊断和治疗分级,世界胃肠病组织的指南提供了一种资源依赖性的方案。
- 推荐任何资源水平地区在进行任何治疗前均评估基线HBV-DNA水平,HDV和HIV。
- 如有条件,所有患者均应通过超声检查进行初始HCC评估。在资源匮乏地区,虽然存在高HBV流行率,低分化HCC,高质量超声不普及,但AFP检测仍占有一席之地。
分级流程2 免疫耐受期检测(不治疗)
分级流程 3 免疫活动期监测 (治疗停止后)

分级流程 4 HBeAg阴性的免疫控制期监测(治疗停止后)
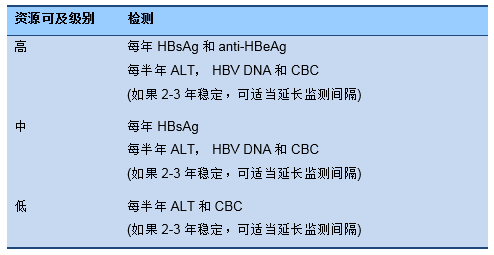
分级流程 5 HBeAg阴性再活动期监测(治疗停止后)
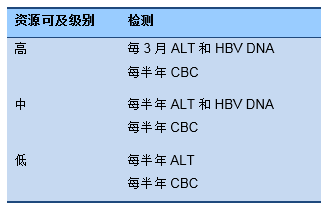
分级流程 6 免疫活动期监测,HBeAg阳性 (基于干扰素的治疗)

* 第12周HBsAg滴度—“12周干扰素停止原则”
分级流程 7 HBeAg阳性的免疫活动期监测(使用核苷/核苷酸类似物治疗)

* 在任何级别:如果患者使用替诺福韦,需依据肾功能来决定肌酐的监测频率
** 只有使用替诺福韦的患者才需要监测磷
分级流程 8 HBeAg阴性的再活动期监测 (使用核苷/核苷酸类似物治疗)
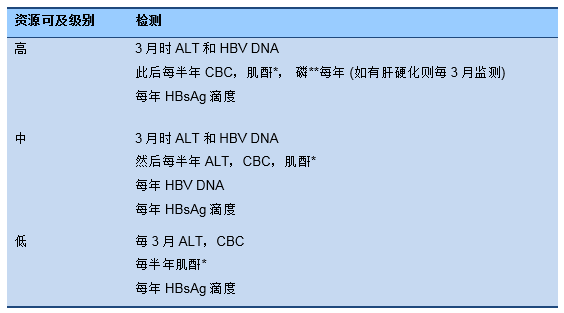
* 如果患者使用替诺福韦,需依据肾功能来决定肌酐的监测频率
** 只有使用替诺福韦的患者才需要监测磷
4.2 CHB的治疗
已批准的药物
表格6 已批准治疗CHB的药物
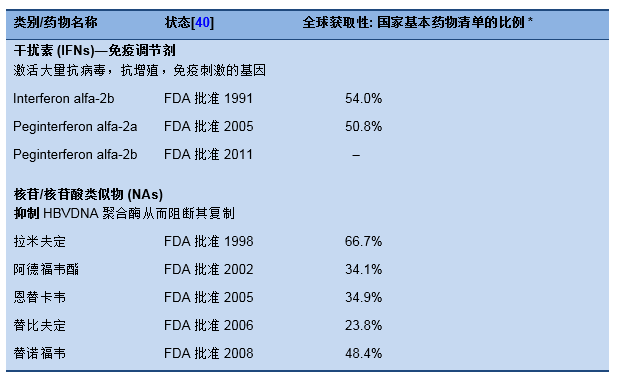
* 报道的WHO成员国家的国家基本药物清单或由政府补助药物中治疗乙肝的药物比例[41].
表格7 展示了关于HBeAg阳性和阴性慢性乙型病毒性肝炎完成PEG-IFN12月(48周)治疗及12月(48周或52周)NA治疗后6个月的主要研究的治疗结果
表格7 关于HBeAg阴性和阳性慢性乙型病毒性肝炎治疗的研究结果
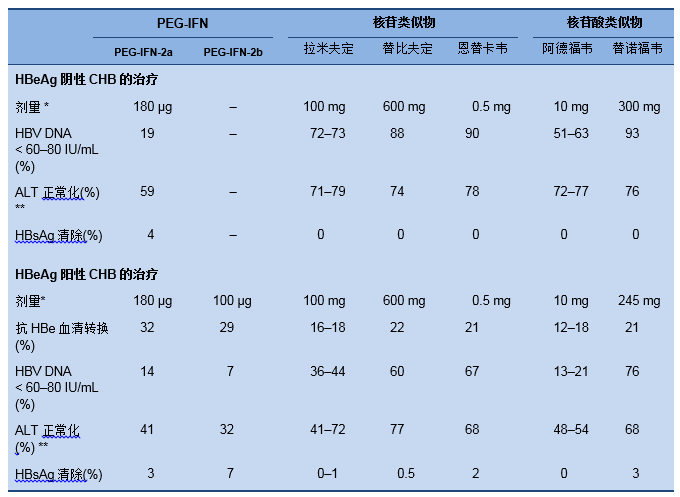
ALT,alanine aminotransferase谷丙转氨酶;HBV,hepatitis B virus乙型肝炎病毒; HBsAg, hepatitis B surface antigen乙型肝炎病毒表面抗原;PEG-IFN,peg-interferon聚乙二醇干扰素。源自2012 EASL指南[2];相关引文可进一步查询。
* PEG-IFN的给药方式:经皮注射每周一次;核苷/核苷酸类似物:每天口服片剂。
** 不同的临床试验关于ALT正常化有不同的定义(例如, 恩替卡韦临床指南中,ALT下降到正常上限1.25倍;而在替比夫定临床试验中,ALT下降到正常上限1.3倍)。
关于CHB治疗的金标准,详见2012年EASL指南[2] (www.easl.eu)。
耐药
如果存在无应答或病毒学突破,定义为HBV DNA水平与治疗过程中最低值相比增加1 log10 IU/mL以上且不存在患者依从性问题,则需换用或加用另一种耐药发生率更低的药物,如替诺福韦或者恩替卡韦。
下述策略可用于防止耐药的出现
- 一线治疗,选择一种高效的和/或低耐药风险(高基因屏障)的抗病毒药物,如恩替卡韦,替诺福韦。
- 向患者强调绝对的治疗依从性的重要性。
- 当使用高耐药风险的药物时,需经常监测HBV DNA水平(每3-6个月)。并且当有病毒学突破或病毒抑制不理想时进行耐药检测(基因分型),从而在临床后果发生前明确耐药基因型。
- 目前无干扰素耐药的报道,但部分患者可存在无应答,在这些病例中应停药。有条件的,可进行HBsAg滴度测定来指导干扰素的治疗(见下)。
HBeAg阳性肝炎
推荐:HBeAg阳性患者,持续ALT ≥ 2 ×正常上限,且HBV DNA ≥ 2000 IU/mL,应考虑治疗。
- 在治疗前,必须检测是否有HIV共感染,因为所有已获批的核苷/核苷酸类似物都有抗HIV的作用,如果单药治疗会快速引起HIV耐药。
- 在丁型肝炎高流行的国家(罗马尼亚,摩尔达维亚,前苏联中亚共和国,俄罗斯)必须进行HDV的检测。
- 如已进行了肝脏活检,对于中度至重度炎症或者显著的纤维化(≥ F2)患者开始治疗。
- 如患者存在肝硬化,并且HBV DNA阳性,即使是低水平的阳性,也需开始治疗无论ALT正常与否。
- 任何已获批的治疗方案都可以作为选择,当然需通过评估有效性,安全性和耐药基因屏障来决定使用何种药物。为了避免耐药,在核苷/核苷酸类似物治疗中优先选择恩替卡韦和替诺福韦。为了避免突然停药这样危险的事件发生,在治疗前需确保患者有稳定的支持来长期购买药物。
- 患者在治疗期间需接受每3-6个月一次规律的监测,包括有效性,安全性和耐药的早期证据(对于核苷/核苷酸类似物);如使用基于干扰素的治疗,则需缩短间隔时间。
- 理想状态下,患者需监测的指标包括ALT,HBeAg, 抗HBe和HBV DNA。但是在有些国家由于检测本身不可获得或者价格过高而无法满足要求,然而ALT的检测需保证。
- 病毒学突破:在持续的治疗中,病毒学应答后出现HBV DNA升高> 1 log的最低值(对于核苷/核苷酸类似物而言)。当然,在评估是否有耐药之前,需充分了解患者的依从性。在依从性良好的患者中,HBV DNA滴度的持续升高说明了耐药的出现。
- 在出现耐药的患者中,应考虑使用无交叉耐药谱的核苷/核苷酸类似物进行挽救治疗。(拉米夫定,替比夫定和恩替卡韦有交叉耐药谱,因此,更倾向于更换为替诺福韦,而在替诺福韦不可得时,则采取加用阿德福韦的方式)。
- 在HBeAg阳性肝炎患者中,口服药物需持续至HBeAg发生血清转化后至少12个月,并且因为停药后再活动风险高,推荐继续使用药物直至发生HBsAg的清除。因为存在治疗停止后突然加重的风险,推荐在停止口服药物后紧密监测。
- 聚乙二醇干扰素为基础的治疗方案,优势在于治疗疗程固定。HBeAg的血清转化可以发生在干扰素治疗停止后的6个月。与核苷/核苷酸类似物相比,干扰素治疗后的HBeAg清除及血清转换似乎更加持久。干扰素对基因A型病毒感染的患者最有效,而对于基因D和C型效果最差。
- 如果HBsAg滴度有条件检测,可用于指导干扰素为基础的治疗。如果在治疗的第24周,患者HBsAg > 20,000 IU/mL,建议无论何种HBV基因型均停用干扰素[42]。或者,在第12周仍然没有HBsAg滴度的下降,也建议终止治疗。这种“终止规则”提高了聚乙二醇干扰素治疗的成本效益[43]。
HBeAg阴性肝炎
HBeAg阴性CHB代表了慢性HBV感染病程中的一个后期状态。
- 如果患者HBV DNA ≥ 20,000 IU/mL 且血清ALT > 2 × ULN,建议考虑治疗;
- 肝穿刺或者其他纤维化评估方案应考虑在以下患者中执行:
- — HBV DNA ≥ 20,000 IU/mL 且血清ALT < 2 × ULN
— HBV DNA ≥ 2000 IU/mL 和/或血清ALT > ULN
— 如果肝穿刺显示中度至重度坏死性炎症或者显著的纤维化(≥ F2)患者则推荐实施治疗。
- 任何存在肝硬化且HBV DNA阳性的患者都应接受治疗。
推荐治疗
- 在治疗前,必须检测HIV,因为所有已上市的核苷/核苷酸类似物都有抗HIV的作用,如果单用会快速引起HIV耐药。
- 治疗方案包括普通干扰素,聚乙二醇干扰素α或者核苷/核苷酸类似物。干扰素的治疗应避免用于肝功能衰竭的患者。
- 如患者有干扰素使用的禁忌证,如失代偿性肝硬化或者自身免疫性疾病,则推荐使用口服核苷/核苷酸类似物。
- 干扰素或者聚乙二醇干扰素疗程为1年。如果在治疗的第12周,HBsAg仍未下降且HBV DNA水平下降小于2 log,考虑到应答的概率较低而应停用干扰素[42,44]。
- 关于口服抗病毒治疗,更推荐低耐药率的药物如恩替卡韦或者替诺福韦,尤其是在肝硬化患者中。然而,某些地区由于经济条件限制,初始治疗可选择拉米夫定(或替比夫定),当检测到耐药或在治疗24周HBV DNA持续≥ 2000 IU/mL,需早期加用阿德福韦或更换为替诺福韦。
- HBeAg阴性CHB抗病毒的最佳疗程并不清楚,但是推荐长疗程,可能需要终生或者HBsAg的清除。
- 为了评估治疗的应答和早期发现耐药,推荐每3-6月进行生化和HBV DNA的检测。
- 当发生耐药时,应加用无重叠耐药谱的药物(当拉米夫定耐药时加用阿德福韦)。
- 如果ALT升高而HBV DNA水平低(< 2000 IU/mL),需排除其他引起炎症的原因(脂肪肝,药物,合并HDV或HCV感染)。HDV抑制HBV的复制,因此合并HDV感染的患者常常为HBeAg阴性,HBV DNA水平较低甚至检测不到而ALT水平持续增高,并常有进展期纤维化/肝硬化的证据。
4.3 合并感染
丁型肝炎病毒
丁型肝炎病毒是一种缺陷病毒,拥有一个环形RNA基因组和单个结构蛋白,也就是肝炎δ抗原。丁肝病毒需要HBV表面抗原作为其δ抗原的包膜。此种HBV的辅助功能是HDV装配和传播所必需的。
- 全球人口中近5%为HBV感染者,而这些HBV慢性感染的患者中大概5%同时有HDV的感染。
- 然而,在一些发展中国家的流行地区感染率更高(非洲之角,东欧,亚马逊盆地)。HDV可与HBV同时感染或在慢性HBV感染患者中重叠感染。
- 合并感染的患者只有2%发展为慢性,但更容易发生暴发性急性感染,而重叠感染导致了超过80%的病例疾病进展或发生肝硬化。
- 与单纯慢性HBV感染相比,患者发生肝硬化的年龄更小。
推荐
- 实行全球HBV疫苗接种以预防社区中HDV感染,从而减少其患病率。
- 对于HBsAg阳性患者,需评估并排除HDV感染,尤其当HBV病毒复制较少或没有(低HBV DNA)而存在肝炎表现时,或者患者来自于一个HDV流行区域,或患者是通过静脉毒品注射感染HBV。
- 可以通过多聚酶链式反应(PCR)来检测血清中HDV RNA直接诊断,或者检测抗丁型肝炎抗原的IgG和IgM抗体(anti-HDV)来间接诊断HDV感染。
- 慢性丁型肝炎应该使用干扰素(最好是聚乙二醇干扰素)治疗至少12个月,但治疗效果不甚理想。有HBV活跃复制的患者,尽管有合并HDV感染,可以从核苷/核苷酸类似物联合聚乙二醇干扰素治疗中获益。
HBV–HCV
乙型肝炎病毒和丙型肝炎病毒可同时感染,因两者有相似的危险因素和一些共同的传播途径。在两种病毒高流行的区域以及因静脉注射毒品途径感染的个体中合并感染最常见,因为与HBV不同,HCV不容易通过性行为或垂直传播。同样的原因,在高风险的人群中,可观察到HBV和HCV合并感染,甚至HBV,HCV和HIV的三重感染,以及潜在四重感染(加上HDV)。
- 干扰素(包括聚乙二醇干扰素)是治疗HBV和HCV的成熟药物,也成为合并感染患者的治疗选择(无HIV感染)。
- 当HCV为主要感染时(HCV RNA可测,而HBV DNA很低或不可测),针对HCV的治疗(进展很快)将作为优先。如果为了同时控制HBV,基于干扰素的治疗方案将优先考虑,但这样的方案至今没有足够的资料。针对HCV的新型无干扰素方案十分有效,应成为HBV/HCV合并感染患者的治疗选择。此人群的最佳方案仍在评估中。
- 当HBV为主要感染时(HBV DNA水平高),丙型肝炎病毒常常已被清除(HCV RNA不可测)。在这样的病例中,关于HBV的治疗方案的选择不应受既往HCV感染的影响。
- 在治疗中及治疗后,有必要规律随访ALT,HCV RNA和HBV DNA,因为抗病毒治疗抑制优势病毒后可能导致原先非优势病毒的再活动。
HBV–HIV
估计全球有三千六百万人受HIV感染。因HIV与HBV存在共同的传播途径,也就是静脉、垂直、性行为等方式,因此可存在合并HBV的慢性感染。
- 与背景人群相比,HIV感染人群中CHB患病率可高至10倍及以上。
- 在西欧及美国,HIV感染人群有5%-10%同时有慢性HBV感染[45]。
- 与单纯CHB患者相比,合并感染HIV的患者更快速发展为肝硬化,终末期肝病和/或肝细胞肝癌[46]。
由于缺乏对照的临床试验,并且一些药物的双重作用使得CHB患者合并HIV的管理治疗复杂化。治疗方案取决于HBV和HIV两者的临床状态。
- 很多已获批的具有抗HBV活性的核苷/核苷酸类似物同时能抑制HIV,因此应避免单药应用任何已上市的HBV口服药物进行治疗,因为这样会快速导致HIV耐药或者可能的HBV耐药。当有治疗指征时,优先选择基于替诺福韦,并联用其他高效抗HIV药物的方案。
- 因此,在抗病毒治疗开始前,所有患者均应检测HIV的合并感染。
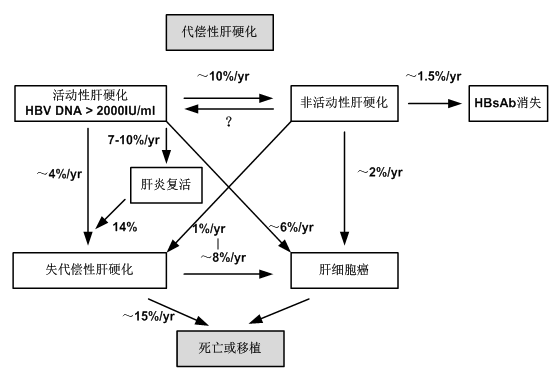
抗HBV治疗的主要目标是中止或延缓肝脏疾病的进展,从而预防肝硬化及肝细胞肝癌的发生。
- HBV复制的持续抑制可获得组织学改善,转氨酶的显著下降或正常,并且能预防进展为肝硬化和终末期肝病。
- 持续的病毒控制需要长期的维持治疗。
- 特别是治疗中止可能与HBV再活动和ALT升高相关。
- 长期治疗的弊端在于存在HBV耐药的风险。为了减少耐药,大多数合并感染的患者需联合治疗。
4.4 妊娠
以下的推荐也基于2012年的EASL指南[2]:
- 所有孕妇都应筛查HBsAg。
- 在HBV治疗开始前,应关于妊娠期对胎儿的风险及患者家庭的计划进行讨论。
- 干扰素(包括聚乙二醇干扰素)在妊娠期间是禁止使用的。
- 替诺福韦耐药率比替比夫定低,并且在妊娠、HBV阳性的妇女中有更多安全数据(两者均为妊娠分级B级:动物研究无风险,但人类中不明确)[47]。来自HIV阳性孕妇的数据提示拉米夫定,恩曲他滨和替诺福韦的使用都是安全的[48,49]。
- 围产期HBV的传染主要发生在分娩时,其预防的重点在被动(乙型肝炎免疫球蛋白,HBIg)和主动(HBV疫苗接种)免疫,两者均应在出生后12小时内使用。
- 在一项关于对新生儿注射HBIg来预防母婴传播(mother-to-child transmission,MTCT)的荟萃分析,HBIg和HBV血浆来源疫苗共同使用与单用血浆疫苗相比将传染率从20%下降到10%(RR 0.49; 95% CI, 0.32 to 0.74)。使用HBIg和重组HBV疫苗,使得传染率从30.8%下降到18.9%(RR 0.61; 95% CI, 0.41 to 0.92)[50]。
- 尽管有合适的疫苗接种,如果母体HBV DNA滴度较高(血清HBV DNA> 106–7 IU/mL,并且几乎为HBeAg阳性),母婴传播的机率仍然较高。因此,除了被动和主动的疫苗接种,也应考虑在妊娠的后3月给予拉米夫定,替比夫定或者替诺福韦行抗病毒治疗。
- 在一项随机对照临床试验(RCT)的荟萃分析中,妊娠后期给予拉米夫定与安慰剂相比将HBV的传染率从25.4%下降到12%。而与接受HBIg的患者对比,拉米夫定使传染率从20.4%下降到6.3% [51]。在一项妊娠期替比夫定治疗的荟萃分析中,得出的结果与拉米夫定的相似,但此分析只包含两项RCT和3项非RCT[52]。
- 如果核苷/核苷酸类似物只是为了预防围生期的传染,可在产后3个月终止使用。
- HBV感染的妇女需在产后紧密监测,因为存在突然发作的可能[53]。
6.1 缩写

对于常用术语的定义,可以参照2012 APASL指南的533页[4].
6.2 参考文献
1. Lok ASF, McMahon BJ. Chronic hepatitis B: update 2009. Hepatology 2009;50:661–2.
2. European Association for the Study of the Liver. EASL clinical practice guidelines: management of chronic hepatitis B virus infection. J Hepatol 2012;57:167–85.
3. National Institute for Health and Care Excellence (NICE). Hepatitis B (chronic): diagnosis and management of chronic hepatitis B in children, young people and adults [Internet]. London: NICE; 2013. Available from: http://www.nice.org.uk/guidance/cg165/resources/guidance-hepatitis-b-chronic-pdf
4. Liaw YF, Kao JH, Piratvisuth T, Chan HLY, Chien RN, Liu CJ, et al. Asian–Pacific consensus statement on the management of chronic hepatitis B: a 2012 update. Hepatol Int 2012;6:531–61.
5. World Health Organization. Global Alert and Response (GAR): Hepatitis [Internet]. Geneva: World Health Organization [cited 2015 Mar 31]. Available from: http://www.who.int/csr/disease/hepatitis/en/.
6. Ott JJ, Stevens GA, Groeger J, Wiersma ST. Global epidemiology of hepatitis B virus infection: new estimates of age-specific HBsAg seroprevalence and endemicity. Vaccine 2012;30:2212–9.
7. Hepatitis B Foundation. Hepatitis B Foundation [Internet]. Doylestown, PA. Available from: http://www.hepb.org/.
8. Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet 2012;380:2095–128.
9. Hollinger F, Liang T. Hepatitis B virus. In: Knipe DM, Howley PM, editors. Fields’ virology. 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2001. p. 2971–3036.
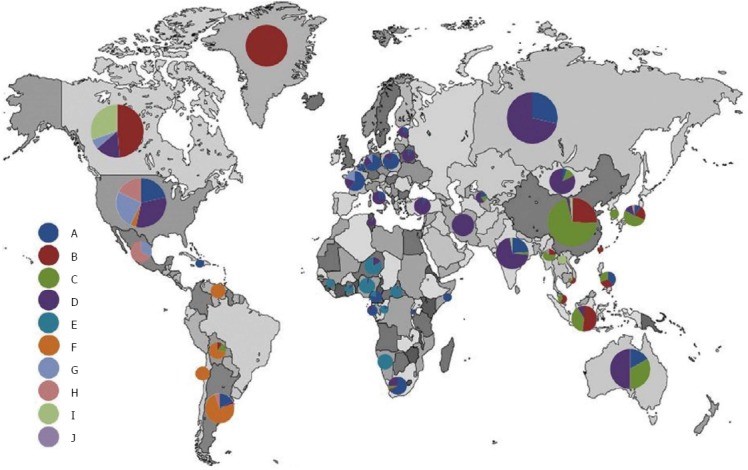
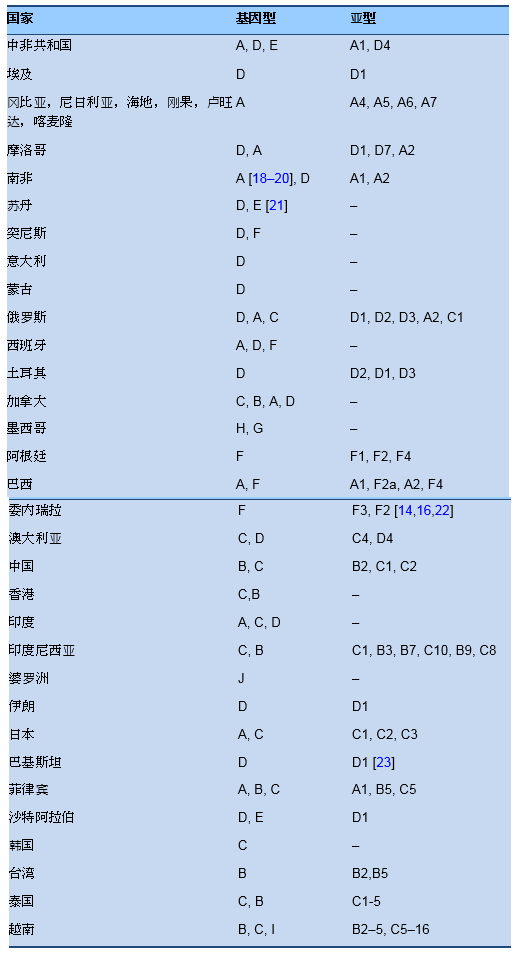
10. Sunbul M. Hepatitis B virus genotypes: global distribution and clinical importance. World J Gastroenterol 2014;20:5427.
11. Shi W, Zhang Z, Ling C, Zheng W, Zhu C, Carr MJ, et al. Hepatitis B virus subgenotyping: history, effects of recombination, misclassifications, and corrections. Infect Genet Evol 2013;16:355–61.
12. Chulanov V, Neverov A, Karandashova I, Dolgin V, Mikhailovskaya G, Lebedeva E, et al. Molecular epidemiology of HBV in Russia [abstract C.222]. Abstracts of the 14th International Symposium on Viral Hepatitis and Liver Disease. China, Shanghai, 2012.
13. Deterding K, Constantinescu I, Nedelcu FD, Gervain J, Nemecek V, Srtunecky O, et al. Prevalence of HBV genotypes in Central and Eastern Europe. J Med Virol 2008;80:1707–11.
14. Devesa M, Loureiro CL, Rivas Y, Monsalve F, Cardona N, Duarte MC, et al. Subgenotype diversity of hepatitis B virus American genotype F in Amerindians from Venezuela and the general population of Colombia. J Med Virol 2008;80:20–6.
15. Blitz L, Pujol FH, Swenson PD, Porto L, Atencio R, Araujo M, et al. Antigenic diversity of hepatitis B virus strains of genotype F in Amerindians and other population groups from Venezuela. J Clin Microbiol 1998;36:648–51.
16. Cardona NE, Loureiro CL, Garzaro DJ, Duarte MC, García DM, Pacheco MC, et al. Unusual presentation of hepatitis B serological markers in an Amerindian community of Venezuela with a majority of occult cases. Virol J 2011;8:527.
17. Pujol FH, Navas MC, Hainaut P, Chemin I. Worldwide genetic diversity of HBV genotypes and risk of hepatocellular carcinoma. Cancer Lett 2009;286:80–8.
18. Kramvis A, Kew M, François G. Hepatitis B virus genotypes. Vaccine 2005;23:2409–23.
19. Kimbi GC, Kramvis A, Kew MC. Distinctive sequence characteristics of subgenotype A1 isolates of hepatitis B virus from South Africa. J Gen Virol 2004;85:1211–20.
20. Kramvis A, Kew MC. Epidemiology of hepatitis B virus in Africa, its genotypes and clinical associations of genotypes. Hepatol Res 2007;37(s1):S9–S19.
21. Yousif M, Mudawi H, Bakhiet S, Glebe D, Kramvis A. Molecular characterization of hepatitis B virus in liver disease patients and asymptomatic carriers of the virus in Sudan. BMC Infect Dis 2013;13:328.
22. Devesa M, Pujol FH. Hepatitis B virus genetic diversity in Latin America. Virus Res 2007;127:177–84.
23. Ahmed CS, Wang Z, Bin Z, Chen J, Kamal M, Hou J. Hepatitis B virus genotypes, subgenotypes, precore, and basal core promoter mutations in the two largest provinces of Pakistan. J Gastroenterol Hepatol 2009;24:569–73.
24. De Franchis R, Hadengue A, Lau G, Lavanchy D, Lok A, McIntyre N, et al. EASL International Consensus Conference on Hepatitis B. 13–14 September, 2002 Geneva, Switzerland. Consensus statement (long version). J Hepatol 2003;39 Suppl 1:S3–25.
25. McMahon BJ. Epidemiology and natural history of hepatitis B. Semin Liver Dis 2005;25 Suppl 1:3–8.
26. World Health Organization. Hepatitis B. WHO fact sheet no. 204 [Internet]. Geneva: World Health Organization; 2015. Available from: http://www.who.int/mediacentre/factsheets/fs204/en/.
27. Santantonio T, Fasano M. Current concepts on management of chronic hepatitis B. In: Serviddio G, editor. Practical management of chronic viral hepatitis [Internet]. InTech; 2013 [cited 2015 Mar 31]. Available from: http://www.intechopen.com/books/practical-management-of-chronic-viral-hepatitis/current-concepts-on-management-of-chronic-hepatitis-b.
28. Hui CK, Leung N, Yuen ST, Zhang HY, Leung KW, Lu L, et al. Natural history and disease progression in Chinese chronic hepatitis B patients in immune-tolerant phase. Hepatology 2007;46:395–401.
29. Brunetto MR, Oliveri F, Colombatto P, Moriconi F, Ciccorossi P, Coco B, et al. Hepatitis B surface antigen serum levels help to distinguish active from inactive hepatitis B virus genotype D carriers. Gastroenterology 2010;139:483–90.
30. Raimondo G, Allain JP, Brunetto MR, Buendia MA, Chen DS, Colombo M, et al. Statements from the Taormina expert meeting on occult hepatitis B virus infection. J Hepatol 2008;49:652–7.
31. Zerbini A, Pilli M, Boni C, Fisicaro P, Penna A, Di Vincenzo P, et al. The characteristics of the cell-mediated immune response identify different profiles of occult hepatitis B virus infection. Gastroenterology 2008;134:1470–81.
32. Peng CY, Chien RN, Liaw YF. Hepatitis B virus-related decompensated liver cirrhosis: benefits of antiviral therapy. J Hepatol 2012;57:442–50.
33. Fattovich G, Bortolotti F, Donato F. Natural history of chronic hepatitis B: special emphasis on disease progression and prognostic factors. J Hepatol 2008;48:335–52.
34. Lee IC, Lin CH, Huang YH, Huo TI, Su CW, Hou MC, et al. IL28B polymorphism correlates with active hepatitis in patients with HBeAg-negative chronic hepatitis B. PloS One 2013;8:e58071.
35. Kim TW, Kim MN, Kwon JW, Kim KM, Kim SH, Kim W, et al. Risk of hepatitis B virus reactivation in patients with asthma or chronic obstructive pulmonary disease treated with corticosteroids. Respirology 2010;15:1092–7.
36. Huang YH, Hsiao LT, Hong YC, Chiou TJ, Yu YB, Gau JP, et al. Randomized controlled trial of entecavir prophylaxis for rituximab-associated hepatitis B virus reactivation in patients with lymphoma and resolved hepatitis B. J Clin Oncol 2013;31:2765–72.
37. Singal AG, Conjeevaram HS, Volk ML, Fu S, Fontana RJ, Askari F, et al. Effectiveness of hepatocellular carcinoma surveillance in patients with cirrhosis. Cancer Epidemiol Biomark Prev 2012;21:793–9.
38. Liaw YF, Leung N, Kao JH, Piratvisuth T, Gane E, Han KH, et al. Asian–Pacific consensus statement on the management of chronic hepatitis B: a 2008 update. Hepatol Int 2008;2:263–83.
39. Lok ASF, McMahon BJ. Chronic hepatitis B. Hepatology 2007;45:507–39.
40. Hepatitis B Foundation. HBF drug watch: compounds in development for chronic hepatitis B. Updated December 15, 2014 [Internet]. Available from: http://www.hepb.org/professionals/hbf_drug_watch.htm
41. World Health Organization. Global policy report on the prevention and control of viral hepatitis in WHO member states [Internet]. Geneva: World Health Organization; 2013. Available from: http://www.who.int/hiv/pub/hepatitis/global_report/en/
42. Sonneveld MJ, Hansen BE, Piratvisuth T, Jia JD, Zeuzem S, Gane E, et al. Response-guided peginterferon therapy in hepatitis B e antigen-positive chronic hepatitis B using serum hepatitis B surface antigen levels. Hepatology 2013;58:872–80.
43. Lo AOS, Wong VWS, Wong GLH, Chan HLY, Dan YY. Cost effectiveness of response-guided therapy with peginterferon in the treatment of chronic hepatitis B. Clin Gastroenterol Hepatol 2015;13:377–85.
44. Sonneveld MJ, Rijckborst V, Boucher CAB, Hansen BE, Janssen HLA. Prediction of sustained response to peginterferon alfa-2b for hepatitis B e antigen-positive chronic hepatitis B using on-treatment hepatitis B surface antigen decline. Hepatology 2010;52:1251–7.
45. Spradling PR, Richardson JT, Buchacz K, Moorman AC, Brooks JT, HIV Outpatient Study (HOPS) Investigators. Prevalence of chronic hepatitis B virus infection among patients in the HIV Outpatient Study, 1996–2007. J Viral Hepat 2010;17:879–86.
46. Thio CL, Seaberg EC, Skolasky R, Phair J, Visscher B, Muñoz A, et al. HIV-1, hepatitis B virus, and risk of liver-related mortality in the Multicenter Cohort Study (MACS). Lancet 2002;360:1921–6.
47. Borgia G, Carleo MA, Gaeta GB, Gentile I. Hepatitis B in pregnancy. World J Gastroenterol 2012;18:4677–83.
48. Terrault NA, Jacobson IM. Treating chronic hepatitis B infection in patients who are pregnant or are undergoing immunosuppressive chemotherapy. Semin Liver Dis 2007;27 Suppl 1:18–24.
49. Chotiyaputta W, Lok AS. Role of antiviral therapy in the prevention of perinatal transmission of hepatitis B virus infection. J Viral Hepat 2009;16:91–3.
50. Lee C, Gong Y, Brok J, Boxall EH, Gluud C. Effect of hepatitis B immunisation in newborn infants of mothers positive for hepatitis B surface antigen: systematic review and meta-analysis. BMJ 2006;332:328–36.
51. Han L, Zhang HW, Xie JX, Zhang Q, Wang HY, Cao GW. A meta-analysis of lamivudine for interruption of mother-to-child transmission of hepatitis B virus. World J Gastroenterol 2011;17:4321–33.
52. Deng M, Zhou X, Gao S, Yang SG, Wang B, Chen HZ, et al. The effects of telbivudine in late pregnancy to prevent intrauterine transmission of the hepatitis B virus: a systematic review and meta-analysis. Virol J 2012;9:185.
53. Ter Borg MJ, Leemans WF, de Man RA, Janssen HLA. Exacerbation of chronic hepatitis B infection after delivery. J Viral Hepat 2008;15:37–41.
54. Lai MW, Lin TY, Tsao KC, Huang CG, Hsiao MJ, Liang KH, et al. Increased seroprevalence of HBV DNA with mutations in the s gene among individuals greater than 18 years old after complete vaccination. Gastroenterology 2012;143:400–7.